التوقيت الأمثل للعملية القيصرية. التوقيت الأمثل للعملية القيصرية الثانية والصعوبات المحتملة
إن الولادة باستخدام عملية قيصرية هي الطريقة الحالية لولادة طفل إلى العالم اليوم. على الرغم من أن هذه الممارسة لها عيوب كثيرة (على سبيل المثال، انخفاض قدرة الوليد على التكيف مع البيئة الخارجية، وفترة تعافي صعبة للأم)، إلا أنه في بعض الحالات لا يمكن الاستغناء عنه. نحن نتحدث عن المواقف التي ستموت فيها الأم و (أو) طفلها حتمًا بدون تدخل جراحي. سنتحدث عن مؤشرات العملية القيصرية لاحقًا.
لقد كانت الولادة الطبيعية دائمًا وستظل أولوية: وفقًا لخطة الطبيعة، يجب أن يشارك شخصان فقط في ولادة حياة جديدة - الأم والطفل. لكن الأطباء لم يترددوا في التدخل في السر المقدس، واكتشفوا كيفية مساعدة المرأة إذا كانت لسبب فسيولوجي لا تستطيع أن تلد بمفردها. من المعروف بشكل موثوق أن ممارسة تشريح الجدار الأمامي للبطن لأغراض التوليد بدأت في الماضي البعيد. من المعروف من أساطير اليونان القديمة أن أسكليبيوس وديونيسوس ولدا بشكل مصطنع عندما ماتت أمهاتهما أثناء الولادة. حتى القرن السادس عشر. كانت تسمى طريقة الولادة هذه بالعملية القيصرية، ولم يظهر المصطلح الذي نعرفه إلا في عام 1598.
يمكنك غالبًا سماع هذه العملية التي تسمى الولادة الملكية. في الواقع، في اللاتينية، تُترجم كلمة "قيصرية" على أنها "ملكية"، وكلمة "sectio" تعني "قطع". اليوم، تم تشويه المفهوم إلى حد ما: يعتقد البعض أنه بمساعدة مشرط جراحي، تلد النساء اللاتي يتخيلن أنفسهن ملكات - بتخدير كامل ودون أدنى جهد من جانبهن. على الرغم من أنه يتم اللجوء إلى الجراحة بشكل رئيسي عندما لا يكون من الممكن الولادة بشكل طبيعي، فإن العديد من النساء يسألن الأطباء عما إذا كان من الممكن استخدام العملية القيصرية دون مؤشرات.
في بعض الدول الأوروبية، تقرر المرأة بشكل مستقل كيف ستلد. وفي روسيا، يصر الأطباء على ضرورة إجراء العملية القيصرية فقط عند الضرورة، ولكن لا يوجد قانون رسمي يحظر "إساءة استخدام" العملية الجراحية في غياب الأسباب المقنعة. قد يكون هذا هو السبب وراء اختيار بعض الأمهات الحوامل طريقة الولادة هذه بالتحديد.
قائمة مؤشرات للعملية القيصرية
أسباب تنفيذ العملية مطلقة ونسبية:
- يتحدثون عن مؤشرات مطلقة إذا كانت حياة المرأة أثناء المخاض وطفلها على المحك. في هذه الحالة، لا يوجد خيار أمام الأطباء ولا يوجد سوى مخرج واحد - التدخل الجراحي؛
- نحن نتحدث عن المؤشرات النسبية عندما تستطيع المرأة أن تلد طفلاً بنفسها، ولكن خطر الإصابة بمضاعفات معينة لا يزال قائماً. ثم يقوم الأطباء بموازنة الإيجابيات والسلبيات، وبعد ذلك يتخذون القرار النهائي بشأن طريقة الولادة.
هناك أيضًا حالات طارئة لأسباب تتعلق بالجنين أو الأم، حيث يقوم الأطباء بسرعة بتغيير مسار الولادة الطبيعية إلى ولادة جراحية.
مؤشرات مطلقة للعملية القيصرية
يمكن تحديد العديد من العوامل كمؤشرات لعملية قيصرية اختيارية.
عظم الحوض ضيق جدًا.
مع هذه الميزة التشريحية، يعتمد مسار المخاض على مدى تضييق العظم. وبالتالي فإن الدرجة التي تزيد عن 3-4 تشكل خطورة ولها عواقب سلبية على المرأة أثناء المخاض والطفل. يرتبط الحوض الضيق بالمضاعفات التالية أثناء الولادة:
- تلاشي الانقباضات.
- تمزق سابق لأوانه للسائل الأمنيوسي.
- العدوى داخل الرحم للجنين.
- تطور التهاب بطانة الرحم والتهاب المشيماء والسلى.
- تجويع الأكسجين للطفل في الرحم.

نتيجة للدفع، قد تواجه المرأة التي تعاني من ضيق الحوض أثناء المخاض ما يلي:
- تمزق الرحم
- إصابة الطفل أثناء الولادة.
- الأضرار التي لحقت مفاصل الحوض.
- ظهور الناسور في الجهاز البولي التناسلي والأمعاء.
- نزيف حاد بعد الولادة.
تغطية الجهاز الهضمي الداخلي بالمشيمة.
عادة، عندما تكون المشيمة موجودة في الرحم، في جدارها الخلفي أو الأمامي، لا تنشأ أي مشاكل. عندما يكون مقعد الطفل منخفضًا جدًا، فإنه يغطي البلعوم الداخلي بالكامل، وبالتالي يمنع الطفل من الخروج بشكل طبيعي. تنشأ نفس الصعوبات إذا كان هناك تداخل غير كامل أو جانبي أو حافة. في هذه الحالة، قد يبدأ النزيف أثناء الانقباضات، ولا يستطيع الأطباء التنبؤ بشدتها.
انفصال سابق لأوانه للمشيمة الموجودة بشكل طبيعي.
إذا انفصلت المشيمة قبل الأوان، يبدأ النزيف، والذي يمكن أن يتخذ أشكالًا مختلفة. مع النزيف المغلق، يتراكم الدم بين جدار الرحم والمشيمة دون ظهور علامات واضحة؛ ومع النزيف المفتوح، يتم إطلاق الدم من الجهاز التناسلي. النزيف المختلط هو مزيج من الأشكال المفتوحة والمغلقة. يتم حل مشكلة تهدد حياة الأم والطفل بمساعدة عملية قيصرية طارئة.

تمزق الرحم.
في هذا الوضع الخطير، يصبح من الواضح الإجابة على السؤال عن سبب إجراء عملية قيصرية. وبدون التدخل الجراحي، سوف يموت كل من الأم والطفل. يمكن أن يكون سبب تمزق الرحم هو وجود جنين كبير، أو تصرفات طبيب توليد عديم الخبرة، أو التوزيع غير السليم للقوة التي تدفع بها الأم الحامل.
خياطة غير صحيحة.
عندما تترك أي عملية جراحية ندبة غير منتظمة على الرحم، يتم إجراء عملية قيصرية للولادة. يتم التعرف على خصائص الندبة خلال الموجات فوق الصوتية.
ندبتان أو أكثر على الرحم.
تشكل عمليتان أو أكثر على الرحم عائقًا خطيرًا أمام إنجاب طفل بشكل طبيعي. أثناء الولادة الطبيعية، قد تظهر الدموع في موقع ندبات ما بعد الجراحة. وبالمناسبة، فإن عدد الولادات الجراحية محدود أيضًا. ردا على سؤال حول عدد المرات التي يمكن فيها إجراء عملية قيصرية، يجمع الأطباء على أنه دون وجود خطر كبير على الصحة، تخضع النساء لعمليتين قيصريتين طوال حياتهما. في حالات معزولة، إذا كانت هناك أسباب جدية، يمكن إجراء عملية ثالثة.

علاج غير ناجح للنوبات.
مع التسمم المتأخر، تحدث في بعض الحالات تشنجات، مما يضع المرأة في حالة غيبوبة. إذا لم ينجح علاج هذه الحالة، يتم إجراء عملية قيصرية طارئة خلال ساعتين، وإلا فإن المرأة أثناء المخاض ستموت مع الطفل.
أمراض خطيرة أثناء الحمل.
ندرج الحالات التي يتم فيها إجراء عملية قيصرية:
- مرض قلبي؛
- أمراض الجهاز العصبي في المرحلة الحادة.
- مرض الغدة الدرقية الحاد.
- الأمراض المرتبطة باضطرابات ضغط الدم.
- داء السكري.
- جراحة العيون أو قصر النظر الشديد.

تشوهات في تطور الرحم وقناة الولادة.
بسبب ضعف نشاط الرحم وانسداد قناة الولادة، يُحرم الطفل من فرصة المضي قدمًا، وبالتالي يحتاج إلى مساعدة خارجية. غالبًا ما يكون سبب هذه الحالة وجود أورام في أعضاء الحوض التي تسد قناة الولادة.
تأخر الحمل.
مع تقدم العمر، تصبح عضلات المهبل أقل مرونة، مما قد يؤدي إلى تمزقات داخلية خطيرة أثناء الولادة التلقائية. هذه هي إحدى الحالات التي يمكنك فيها إجراء عملية قيصرية، حتى لو كانت جميع المؤشرات الصحية للمرأة أثناء المخاض طبيعية.
المؤشرات النسبية للعملية القيصرية
- الحوض الضيق.
ويتم اكتشاف هذا السبب لإجراء العملية القيصرية أثناء الولادة الطبيعية، عندما يرى الطبيب أن محيط رأس الجنين لا يتوافق مع حجم مدخل الحوض. يحدث هذا إذا كان الطفل كبيرًا جدًا أو كان المخاض ضعيفًا جدًا.

- تباين عظام الحوض.
تواجه كل أم حامل هذه الظاهرة. يتم التعبير عن التناقض في عظام الحوض من خلال الألم في منطقة العانة والتورم والتغيرات في المشية وأصوات النقر أثناء المشي. ولكن إذا كانت عظام الحوض لا تتباعد بما فيه الكفاية، وبالإضافة إلى ذلك، فإن المرأة لديها حوض ضيق من الناحية الفسيولوجية وجنين كبير، فإن العملية القيصرية أمر لا مفر منه.
- عمالة ضعيفة.
عندما تكون قوة العمل لدى المرأة أثناء المخاض قليلة، يتم ثقب كيسها الأمنيوسي بشكل مصطنع لتحفيز العملية. ومع ذلك، إذا لم يكن هذا الإجراء كافيًا لتفعيل الولادة الطبيعية، فسيتم اتخاذ قرار بإجراء عملية قيصرية. هذا هو السبيل الوحيد للخروج، وإلا فإن الطفل سوف يختنق أو يصاب بجروح خطيرة أثناء الولادة.
- فترة ما بعد الحمل.
يشار إلى العملية في حالة التحفيز غير الناجح للمخاض والانقباضات الضعيفة ووجود مشاكل وأمراض نسائية في المرحلة الحادة لدى المرأة الحامل.
- الحمل بعد التلقيح الاصطناعي أو العقم طويل الأمد.
إذا تمكنت امرأة، بعد عدة محاولات فاشلة، من الحمل وحمل طفل حتى نهاية فترة الحمل، فإنها تخضع لتشخيص كامل للمؤشرات حتى يتمكن الأطباء من إصدار حكم على طريقة الولادة. إذا كان لدى المرأة تاريخ من الإجهاض، أو ولادة جنين ميت، أو إجهاض، فستخضع لعملية قيصرية.

- نقص الأكسجة أو تأخر النمو داخل الرحم.
في هذه الحالة، سيتعين على الأم المستقبلية أيضا الخضوع لعملية جراحية. تعتمد مسألة مدة إجراء العملية القيصرية المخططة لمثل هذه المؤشرات على المدة التي لم يحصل فيها الطفل على كمية كافية من الأكسجين وما إذا كان قد تم حل هذه المشكلة بمساعدة العلاج الدوائي.
بالإضافة إلى ذلك، من المؤكد أن المرأة في المخاض ستضطر إلى إجراء ولادة صناعية في حالة وجود واحد على الأقل من العوامل التالية:
- الدوالي العانة.
- فاكهة كبيرة
- عنق الرحم غير ناضج.
- الحمل المتعدد.

أسباب الولادة القيصرية تمليها مصلحة الطفل
إذا لم يكن لدى الأم نفسها سبب للتدخل الجراحي، ولكن الجنين لديه، فستكون الولادة عملية. قد تكون المؤشرات:
- وضع غير صحيح للطفل. إذا وضع الطفل ورأسه للأسفل باتجاه عظام حوض الأم، فكل شيء على ما يرام. أي وضع آخر للجنين يعتبر انحرافًا عن القاعدة. وهذا أمر خطير بشكل خاص بالنسبة للأطفال الذكور: كونهم في وضع خاطئ ويتحركون على طول قناة الولادة غير المتوسعة بعد للأم، يمكن للأولاد سحق الخصيتين، الأمر الذي سيؤدي إلى العقم. سيعاني رأس الطفل أيضًا من الضغط الزائد؛
- نقص الأكسجة. إذا تم تشخيص نقص الأكسجين، تتم الإشارة إلى عملية جراحية فورية، وإلا فإن الانقباضات لن تؤدي إلا إلى تفاقم صحة الطفل، وقد يختنق؛
- هبوط الحبل السري. مع هذا المرض، غالبا ما تلتف حلقات الحبل السري حول الطفل بإحكام شديد لدرجة أنه يموت من الاختناق. فقط العملية القيصرية الطارئة هي التي ستصحح الوضع، ولكن لسوء الحظ، ليس من الممكن دائمًا إنقاذ الطفل؛
- حياة الجنين بعد وفاة الأم. عند وفاة الأم يستمر النشاط الحيوي للطفل لبعض الوقت، ثم يتم إجراء عملية لإنقاذ الطفل.

قيود على إجراء عملية قيصرية
وبطبيعة الحال، يحاول الأطباء دائمًا إنقاذ حياة كلا الشخصين، لكن في بعض الحالات لا تسير الظروف كما نرغب، فيضطر الأطباء إلى إنقاذ امرأة أو طفل. هناك العديد من المواقف التي يتعين عليك فيها اتخاذ خيارات صعبة:
- الخداج الشديد
- موت الجنين داخل الرحم.
- عدوى خطيرة للطفل.
- التهاب المشيماء والسلى بالاشتراك مع ارتفاع في درجة الحرارة أثناء الولادة.
- العمل لفترات طويلة (أكثر من يوم واحد).

كيفية إجراء عملية قيصرية
الوقت الأمثل لبدء العملية هو تنشيط المخاض. في هذه الحالة، فإن النشاط المقلص للرحم سيسهل التلاعب بالمتخصصين وسيساعد الطفل على التكيف مع العوامل الخارجية المزعجة. تعتمد المرحلة التي يتم فيها إجراء العملية القيصرية المخطط لها بشكل أساسي على قرار الطبيب، لكن هذا لا يحدث قبل الأسبوع 37 من الحمل. من الناحية المثالية، يتم إدخال الأم الحامل إلى المستشفى في الأسبوع 38 من وضعية "مثيرة للاهتمام".
تقريبًا جميع عمليات الولادة الاصطناعية تكون مصحوبة بالتخدير فوق الجافية. وفي هذه الحالة يمتد التأثير المسكن إلى الجزء السفلي من الجسم لتتمكن الأم من إلصاق الطفل بالثدي مباشرة بعد ولادته. يتم إجراء عملية قيصرية طارئة تحت التخدير العام.

في اللحظة التي يكون فيها الطفل على وشك الولادة، يقوم الطبيب بقطع جدار البطن والرحم للمرأة أثناء المخاض لمساعدته على الولادة. بعد إزالة الطفل، تتم خياطة الشقوق باستخدام خياطة مستمرة ويتم وضع الدبابيس في الأعلى لضمان الأمان. تتم إزالتها بعد 6-7 أيام من العملية، قبل إرسال الوالدين السعيدين والوريث إلى المنزل.
كيف يتم إجراء العملية القيصرية؟ فيديو
عادةً ما يخيف احتمال إجراء عملية قيصرية النساء أثناء المخاض. ومع ذلك، يسمح نظام CS للمرأة بمعرفة التاريخ والوقت المحددين لولادة الطفل مسبقًا وإجراء الولادة كما هو مخطط لها، دون أي حوادث أو لحظات غير متوقعة. ومع ذلك، تهتم العديد من النساء بالأساس الذي يقرر عليه طبيب أمراض النساء ضرورة الولادة بعملية قيصرية، وكيف يتم تحديد الفترة المثالية، وما إذا كانت العملية القيصرية المخطط لها ستضر بالأم والطفل.
ما هي العملية القيصرية؟
العملية القيصرية هي عملية يتم فيها إخراج الطفل من الرحم من خلال شق في جدار البطن. يمكن إجراء عملية CS إما بشكل مخطط له عندما تكون المرأة في المخاض والأطباء على علم بالعملية مقدمًا، أو بشكل عاجل، إذا لم تتمكن المرأة لسبب ما من الولادة بمفردها لفترة طويلة، وهذا يبدأ في تهديد صحتها و حياة.
كيف يمكن أن تكون العملية القيصرية؟
في أغلب الأحيان، يكتب الأطباء في بطاقة المريض ليس صياغة مفصلة للاتجاه، بل اختصارًا. لذلك، غالبا ما تكون هناك مواقف عندما تكتشف النساء بالفعل في مستشفى الأمومة أنه لن يكون هناك ولادة طبيعية، ولكن عملية قيصرية مخططة، وكل شيء سيحدث في الأيام المقبلة. لذلك، يجدر بنا أن نتذكر الاختصارات: CS - العملية القيصرية، البادئة "E" للاختصار تعني الطوارئ، البادئة "P" - مخطط لها.
الفرق بين ECS وACL
نظرًا لأنه من المستحيل التخطيط لإجراء ECS، فقد يفترض طبيب أمراض النساء ذو الخبرة في المراحل المتأخرة من الحمل أن نتيجة الحمل هذه ممكنة، ولكن لا تزال هناك فرصة للولادة بشكل مستقل أو أعلى من المتوقع، ثم ستقول الإحالة أن ECS ممكن.
إذا كان من المتوقع إجراء عملية قيصرية مخطط لها، فسيتم الإشارة إلى ذلك في التحويل، كما سيتم توضيح الأسباب التي أدت إلى مثل هذا القرار، وسيتم إصدار التحويل نفسه في تاريخ محدد. بالإضافة إلى ذلك، لا يتم إصدار بعض الإحالات إلى مستشفى ولادة محدد، ولكن مع "مكان" مفتوح، بحيث يمكن للمرأة أثناء المخاض أن تختار بشكل مستقل المستشفى الذي ستلد فيه، بعد أن التقت سابقًا بأطباء التوليد وأطباء التخدير، وأحيانًا مع متخصصين الأطباء، مثل أطباء القلب أو أطباء الرضوح.
يمكن أحيانًا رؤية الفرق بين جهاز تنظيم ضربات القلب والرباط الصليبي الأمامي في كيفية إجراء الشق. إذا كانت الولادة صعبة للغاية، وكانت هناك بعض المشاكل الخطيرة، فلا يفكر الأطباء في المظهر الجمالي للشق. وبناءً على ذلك، يمكن إجراؤها في أي مكان في البطن، حيث تكون مريحة وآمنة قدر الإمكان. مع الرباط الصليبي الأمامي، عادةً ما يكون الشق بالكاد فوق العانة، وفي أغلب الأحيان، حتى بدون استخدام الغرز التجميلية، لا يكاد يكون ملحوظًا للغرباء.
تعتبر العملية القيصرية المخطط لها أيضًا أكثر أمانًا لحالات الحمل والولادة اللاحقة. على العكس من ذلك، تعتبر حالات الطوارئ CS أقل أمانًا لصحة المرأة. بعد ECS، يُوصف دائمًا تقريبًا إجراء عملية قيصرية مخطط لها للولادات اللاحقة لتجنب المضاعفات الأخرى.

مؤشرات للعملية القيصرية
لا توجد دائمًا مؤشرات لهذا النوع من الجراحة. ولكن يحدث أن تخشى المرأة نفسها من الولادة، ثم تبلغ الأم الحامل نفسها الأطباء برغبتها. مع اقتراب موعد الولادة القيصرية المخطط لها، يلزم التحضير الدقيق.
بالإضافة إلى العوامل الشخصية، هناك أيضًا أسباب تتعلق بالصحة بشكل مباشر أو غير مباشر. وبالتالي، في حالة وجود أمراض نقص المناعة، والسرطان، ومرض السكري، والأمراض المرتبطة بالقلب والأوعية الدموية، وأي أمراض أخرى تؤثر على عمل الأعضاء الداخلية، وكذلك الوذمة الشديدة المرتبطة بالحمل، سيتم وصف أجهزة الكمبيوتر الشخصية، و الاحتمالات لن تتمكن المرأة من الولادة بمفردها. طبعا إلا إذا كانت الأم المخاض لا تخفي أمراضها وتعرض حياتها وحياة طفلها للخطر.
سيتم أيضًا إجراء عملية قيصرية مخططة إذا ظهرت مشاكل في العظام قبل الحمل أو أثناءه. أحد الأسباب الشائعة للرباط الصليبي الأمامي هو الانفصال الشديد للارتفاق (التهاب الارتفاق).
قد تشمل المؤشرات المحتملة وجود أعضاء غير مستعدة بشكل كافٍ للحظة الولادة، على سبيل المثال، الرحم غير المتوسع بشكل كافٍ عندما انفجر كيس الماء بالفعل. ثم يقرر الأطباء إعطاء الأوكسيتوسين، ولكن إذا لم يساعد، يتم إجراء ECS.

في أي الحالات يتم إجراء ECS؟
يتم إجراء EX إذا استمر الحمل بشكل طبيعي، وكانت الأم في المخاض بصحة جيدة، وكذلك الجنين، ولكن نشأت ظروف يمكن أن تؤدي إلى إصابات وعواقب سيئة أخرى. في هذه الحالة، يتم تنفيذ العملية في 38-42 أسبوعا.
عادة، يتم إجراء ECS إذا بدأ الطفل في الرحم بالاختناق أثناء الولادة أو كانت هناك مشاكل واضحة في تدفق الدم إلى الجنين أو الأم. في مثل هذه الحالات، قد يحدث CS في الأسبوع 36 أو قبل ذلك. تحدث الولادة الطارئة أيضًا إذا انفجر الماء لعدة ساعات ولم يتوسع الرحم بما يكفي لمرور الطفل. في معظم الأحيان، تحدث مثل هذه الحالات بين 36 و 40 أسبوعا.
هناك أيضًا حالات يعلق فيها الطفل ببساطة في قناة الولادة. يحدث هذا إذا كان رأس الجنين كبيرًا جدًا. في هذه الحالة، يضطر الأطباء أيضا إلى اللجوء إلى ECS للقضاء على المخاطر.
في كثير من الأحيان، يتم استخدام ECS في حالات الحمل بعد الأوان، عندما يمر أكثر من 42 أسبوعًا منذ بداية الأيام الحرجة الأخيرة، وكذلك في حالة الوضع غير الطبيعي للجنين، على سبيل المثال، مع الإدخال الأمامي لرأس الجنين .

كم من الوقت يستغرق القيام PCS؟
من المستحيل أن نقول على وجه اليقين في أي مرحلة يتم إجراء العملية القيصرية المخطط لها، لأن توقيت الحمل يختلف من امرأة إلى أخرى. تكمن صعوبة تحديد الدورة الشهرية بشكل صحيح في أن الحمل يستمر من 38 إلى 42 أسبوعًا ولادة. ومع ذلك، فإنها لا تثبت العمر الفعلي للجنين. إذا كنا نتحدث عن الإخصاب الطبيعي، فقد تختلف المصطلحات الفعلية عن المصطلحات التوليدية بما يصل إلى 4 أسابيع، وهذه فترة طويلة جدًا. في الوقت نفسه، يحتاج الطبيب إلى معرفة مدى نضج الطفل، وما إذا كانت أنظمة دعم حياته تعمل، وحتى الموجات فوق الصوتية لا يمكنها إظهار ذلك.
جزئيًا بسبب السبب المذكور أعلاه، يتم وصف عملية قيصرية مخططة بعد 39 أسبوعًا وفي وقت لاحق، إذا لم تكن هناك مؤشرات إضافية، بما في ذلك الظروف التي تؤثر على صحة المرأة أثناء المخاض أثناء الحمل الأطول. وهذا يعني أنه بالنسبة لبعض أنواع مرض السكري، يتم وصف CS بالفعل عند 36 أسبوعًا من الولادة، وأحيانًا قبل ذلك، حيث أنه من المربح للأطباء عدم المخاطرة بحياة الأم والطفل، مما يزيل العبء الذي لا يطاق بالفعل عن كاهل المرأة. الصحة ونقلها إلى الأجهزة من أجل نمو أفضل وأفضل للطفل، وبالتالي ينقذ الأطباء العديد من الأرواح.
لا توجد حدود محددة. متى يتم إجراء العملية القيصرية المخطط لها؟ وينظر الأطباء بشكل متزايد إلى الظروف المصاحبة ومدى نضج الطفل. لكن مثل هذه الظروف لا تصلح إلا في حالة الإخصاب الطبيعي.
في الوقت نفسه، إذا كان التلقيح الاصطناعي، فمن لحظة التلقيح الصناعي، سيعرف الأطباء توقيت العملية القيصرية المخطط لها إذا دعت الحاجة إلى الجراحة.

كم مرة يمكن إجراء الرباط الصليبي الأمامي (ACL)؟
كم مرة يمكن إجراء عملية قيصرية مخطط لها وفي أي وقت؟ يمكن القيام به عدة مرات. ولكن يجب أن نتذكر أن CS هي عملية جراحية على الرحم، والشق الذي يشفى منه بالطبع، ولكن تبقى ندبة. وبالتالي، فإن كل عملية قيصرية ثانية مخطط لها هي ندبة أخرى على الرحم، مما يعني أنه بعد عمليتين أو ثلاث عمليات جراحية تقل مرونة الأنسجة وقوتها بشكل كبير، وهناك خطر الولادة المبكرة والتمزق والعديد من المشاكل الأخرى.
بسبب العواقب المرتبطة بتدهور الرحم، يحاول الأطباء اللجوء إلى CS بأقل قدر ممكن، إلا إذا لم تكن هناك مؤشرات خاصة لذلك. هناك أيضًا ممارسة منتشرة بشكل متزايد عندما يحاول أطباء التوليد، بعد عملية ما بعد الولادة، ولادة امرأة بشكل طبيعي، وفقط إذا لم تتحقق المحاولة، يقومون بإجراء ECS.
يجب أن يكون هناك سنة على الأقل بين CS والحمل الثاني. ومع ذلك، ليس من غير المألوف أن تصبح المرأة حاملاً خلال الأشهر الستة الأولى بعد العملية القيصرية المخطط لها. الولادة الثانية هي مرة أخرى تدخل جراحي. يتم تكرار عملية CS مرة أخرى خلال عام ونصف بعد العملية الأولى مما يؤثر سلباً على صحة الأم أثناء المخاض.
كيفية التحضير لأجهزة الكمبيوتر
قبل البدء في التحضير، عليك أن تستفسر من طبيب أمراض النساء في أي وقت يتم إجراء العملية القيصرية المخطط لها في حالة معينة، ومتى سيتم إصدار الإحالة، والمضي قدمًا في الإجراءات اللاحقة بدقة بناءً على قرار الطبيب.
بعد أن يقرر طبيب أمراض النساء المؤشرات والتوقيت، يمكنه أن يوصي بالأنسب أو التحويل إلى مستشفى ولادة متخصص، إذا كانت هناك مؤشرات. عادة، إذا كانت المرأة في المخاض تعاني من أمراض نقص المناعة، يتم إرسالها للولادة في مؤسسات متخصصة.
بعد تلقي الإحالة، يمكن للمرأة إما الانتظار للذهاب إلى المستشفى أو الذهاب لمقابلة أطباء التوليد وأطباء التخدير. يعتبر النهج الثاني هو الأكثر راحة، لأنه قبل أسابيع قليلة من الولادة، سيتم إخبار المرأة في المخاض وإظهار كل شيء لها، إذا كانت هناك مخاوف، فيمكنها زيارة مؤسسات أخرى، وكذلك الذهاب إلى طبيب نفساني. وهذا سوف يقلل من الضغط على العملية القادمة.

كيف يعمل الرباط الصليبي الأمامي؟
اعتمادًا على ما إذا كان قد تم التخطيط لعملية قيصرية وفي أي وقت، سيعتمد مدى تعقيد العملية بالنسبة للطفل وأمه. ضمن الإطار القياسي، أي في الفترة من 38 إلى 40 أسبوعًا من الحمل، يحدث PCL بسرعة ودون خطر على المرأة أثناء المخاض.
أثناء العملية، يتم إجراء شق في جدار البطن والرحم، وإزالة الطفل، وقطع الحبل السري، وإزالة المشيمة. بعد ذلك يتم خياطة الأنسجة.
ولكن إذا تم تحديد موعد لإجراء عملية الرباط الصليبي الأمامي في موعد واحد، ولكن لسبب ما بدأ المخاض قبل ظهور عملية الرباط الصليبي الأمامي والمضاعفات، فستستغرق العملية وقتًا أطول. وسوف يرتبط بإجراءات أو عمليات أخرى للحفاظ على الصحة والحياة. لكن مثل هذه المصادفة نادرًا ما تحدث، وكل ذلك لأن الأطباء يرسلون النساء إلى المستشفى قبل أسبوع أو أسبوعين من حدوث متلازمة ما بعد الولادة.
مدة العملية
تستمر العملية من 20 إلى 40 دقيقة، لكن التحضير والتلاعب اللاحق يتجاوز هذه الفترة الزمنية. يشمل التحضير إدارة التخدير، وتطهير المنطقة التي يتم إعدادها للجراحة، وتوصيل المعدات اللازمة.
بعد العملية قد تكون المرأة واعية أو تحت التخدير. هناك أيضًا بعض الفروق الدقيقة هنا. يختلف وقت التعافي من التخدير من شخص لآخر، ولا يفضل أطباء التخدير دائمًا الأدوية الخطيرة، ومن ثم أثناء الولادة تكون المرأة في المخاض واعية، على الرغم من أنها لا تشعر بالألم. وفي هذه الحالة ليست هناك حاجة للتعافي من التخدير.
كما أن العملية غالباً ما تنتهي في "الثلاجة"، ثم يتم نقل المرأة من غرفة الولادة إلى غرفة يتم الحفاظ على درجة حرارتها منخفضة باستمرار. يتم ذلك للقضاء على النزيف المحتمل. يمكن للمرأة أن تقضي عدة ساعات في "الثلاجة".

التعافي بعد الرباط الصليبي الأمامي
إذا أجرى الأطباء عملية CS في الوقت المحدد، وقاموا بتطبيق الغرز بشكل صحيح، وأزالوا المشيمة ولم يتركوا أي جلطات دموية، فإن الشفاء الجزئي بعد العملية القيصرية يحدث في غضون أسبوعين، وخلال هذه الفترة يمكن للمرأة أن تتوقف عن الشعور بالألم وعدم الراحة من الخياطة ابدأ في رفع الطفل دون مشاكل وبمساعدة خارجية. في غضون ثلاثة أشهر، يتم شفاء التماس بالكامل، وبالتالي يختفي الانزعاج والتصلب المرتبط بالتماس، وتختفي مشاكل حركات الأمعاء.
قد تتغير أيضًا الحالة النفسية بعد عملية CS، وكذلك الحالة الفسيولوجية. ولذلك، تنصح النساء بعد الجراحة بطلب المساعدة من طبيب نفساني.
العملية القيصرية المخططة هي نوع من الولادة الجراحية التي يعلن عنها الطبيب مسبقًا.
يتم إجراء عملية قيصرية مخططة بناءً على شهادة الطبيب المعالج، ويمكن للطبيب اتخاذ قرار بشأن هذه الولادات قبل فترة طويلة من نهاية الحمل. غالبا ما تكون الأمهات في المخاض قلقة بشأن مثل هذه العملية، وهذا ليس مفاجئا، لأن توقيتها غالبا ما يصبح معروفا في اللحظة الأخيرة. لذلك، ليس من الممكن معرفة التاريخ المحدد أو في أي وقت سيقوم الأطباء بإجراء عملية قيصرية مخطط لها.
في السابق، كان من المعتاد عدم انتظار المخاض والعمل في الأسبوع 40. الآن ابتعد الأطباء عن هذا النهج وسمحوا للطفل بتحديد وقت ظهوره بشكل مستقل. بعد كل شيء، الشيء الأكثر أهمية هو الحفاظ على صحة الطفل وأمه. يقول الخبراء أن الانقباضات الأولى هي اللحظة المثالية للعملية القيصرية، لذا من المهم عدم تفويتها. يعزز هذا الأسلوب الرضاعة الطبيعية، التي تحدث بعد الولادة الطبيعية. كما أن العملية القيصرية في هذه المرحلة تسمح للطفل بالتكيف بسرعة مع الحياة خارج المشيمة.
في بعض الحالات، يتم وصف الجراحة في وقت مبكر، دون انتظار الانقباضات الأولى، لتجنب العواقب غير المرغوب فيها. كما يمكن جدولة يوم العملية القيصرية المخطط لها اعتمادًا على عمل مستشفى الولادة. وتقوم بعض المستشفيات بإجراء مثل هذه العمليات، على سبيل المثال، يومي الثلاثاء والخميس. يمكن أن يؤدي عبء عمل الأطباء أو أطباء التخدير أيضًا إلى تأخير توقيت العملية، كما أن هناك أيضًا حالات قوة قاهرة عندما لا يكون هناك أماكن في وحدة العناية المركزة. في مثل هذه الحالات، إذا لم يكن هناك خطر على الأم والجنين، فمن الأفضل إبقاء المرأة في المخاض لبضعة أيام في الجناح. لسوء الحظ، من المستحيل تحديد التاريخ الدقيق للعملية القيصرية؛ هنا لا يمكن إلا أن نخمن. إن الولادة القيصرية الموصى بها هي 40 أسبوعًا، ولكن يمكن أن تكون قبل ذلك بأسبوع أو بعده بأسبوع. ويلزم هنا اتباع نهج فردي حصري.

ولكن، لا يزال السؤال الذي يطرح نفسه، في أي أسبوع يقوم أطباء مستشفى الولادة بإجراء عملية قيصرية مخططة؟ إذا اعتبرنا الجراحة مخططة حصريًا، فيمكن جدولتها في موعد لا يتجاوز 38 أسبوعًا. ويرجع ذلك إلى حقيقة أنه قبل الأسبوع الثامن والثلاثين، يكون الجنين صغيرًا جدًا وضعيفًا جدًا، لذا فإن ظهوره مبكرًا يمكن أن يكون له تأثير سلبي. كما هو موضح أعلاه، يحاول الأطباء وصف العملية القيصرية عند الأسبوع 40، نظرًا لوجود احتمال عدم تحديد عمر الحمل بدقة.
اليوم، العملية القيصرية ليست إجراء نادرا، ووفقا للخبراء، فهي ليست أكثر صعوبة من إزالة الزائدة الدودية، لذلك لا داعي للقلق.
سيتم أيضًا إجراء عملية قيصرية ثانية، إذا كان مخططًا لها، في حوالي الأسبوع 38. إذا تمت الولادة الأولى بعملية قيصرية، فسيتم إجراء الولادة الثانية بهذه الطريقة أيضًا. لذلك، في هذه الحالة، سيكون من المعروف منذ فترة طويلة، في أي وقت ستحدث العملية القيصرية الثانية.
يمكن أن تكون التوصيات المتعلقة بالعملية القيصرية المخططة مختلفة: من الحالة الفسيولوجية للطفل إلى الأمراض المختلفة لدى الأم. في أغلب الأحيان، يتم إجراء هذا النوع من الولادة في وجود المشيمة المنزاحة. وهذا يعني أن المشيمة تمنع الجنين كليًا أو جزئيًا من مغادرة الرحم، وبالتالي فإن الولادة الطبيعية مستحيلة بل وخطيرة. يوصف في بعض الأحيان للحمل المتعدد.

نقاط مهمة أثناء الولادة القيصرية. عملية قيصرية مخططة
إذا قام الطبيب بتحديد موعد تقريبي للعملية القيصرية المخطط لها، فيجب مراعاة النقاط التالية:
- لا ينبغي للمرأة أثناء المخاض أن تحلق بطنها ومنطقة العانة. قد تسبب الحلاقة تهيجًا والتهابًا، وهو ما قد يكون خطيرًا جدًا أثناء الجراحة. البثور أو البثور التي تنشأ يمكن أن تسبب العدوى. الحلاقة أو إزالة الشعر ضرورية قبل العملية نفسها من قبل الطاقم الطبي.
- لا تنس تحضير المياه النقية للشرب. خلال الـ 24 ساعة الأولى، لا يمكنك تناول الطعام، لكنك تحتاج إلى شرب حوالي 1.5 لتر من الماء.
- أيضًا، بعد العملية القيصرية، ستكون الضمادة مفيدة أيضًا، ومن المستحسن أيضًا تحضيرها مسبقًا؛
- بالإضافة إلى ذلك، ستحتاج إلى منتجات النظافة: الفوط الصحية والحفاضات والحفاضات وبعض الأدوية والمواد الأخرى. يجب أن يتم تجميع القائمة مباشرة من قبل طبيبك المعالج.
هناك عدد من الحالات التي تكون فيها الحاجة، أثناء التحضير للولادة الطبيعية، إلى إجراء عملية قيصرية طارئة. يمكن أن يكون هناك أسباب كثيرة لذلك. لا فائدة من الحديث عن الأسبوع الذي ستكون هناك حاجة فيه إلى عملية قيصرية طارئة. قد يكون هذا 38 أسبوعًا أو قبل ذلك إذا تم اكتشاف أي أمراض تهدد حياة الأم والطفل. يرجى ملاحظة أن العملية القيصرية الثانية يمكن أن تكون أيضًا حالة طارئة، ولا يُعرف دائمًا الوقت الذي يجب إجراؤها.

تتم هذه العملية بموافقة المرأة، باستثناء عدم قدرة المرأة على المخاض. ثم ستكون موافقة أقاربها المقربين مطلوبة.
تختلف العملية القيصرية المخطط لها عن العملية الطارئة في نوع التخدير المستخدم. تتطلب الولادة القيصرية الطارئة إجراءً سريعًا، لذلك يتم استخدام التخدير العام. يتيح لك هذا النوع من التخدير أن تكون فاقدًا للوعي تمامًا.
ومع ذلك، في الآونة الأخيرة، يتم استخدام التخدير الشوكي بشكل متزايد.
يتم إجراؤها باستخدام التخدير بين الفقرات القطنية في القناة الشوكية، ويبدأ تأثير الدواء خلال 5 دقائق. يتيح لك ذلك الانتقال إلى عملية قيصرية طارئة في أسرع وقت ممكن. يقوم هذا التخدير بتخدير الجزء السفلي من الجسم فقط، وبذلك تكون المرأة واعية وتستطيع ملاحظة تقدم العملية. مع العلم أنه في هذه الحالة سيتم إجراء الشق من منطقة السرة إلى منطقة العانة، أي إلى منطقة العانة. طولية. في حالة الولادة القيصرية الطارئة، فإن هذا الشق يوفر أفضل إمكانية الوصول إلى أعضاء الحوض.
خطر العملية القيصرية الطارئة هو خطر العدوى. لذلك يجب على المرأة أثناء العملية وبعدها تناول المضادات الحيوية التي يصفها الطبيب المعالج.

وتجدر الإشارة أيضًا إلى الجانب النفسي للعملية القيصرية الطارئة. بعد كل شيء، ما هو مخطط له يتم مناقشته مقدما، وبالتالي فإن المرأة مستعدة له ولا تعتبره كارثة. عندما تسبب الولادة القيصرية الطارئة القلق والخوف، لأن المرأة في المخاض كانت جاهزة للولادة الطبيعية. بالنسبة للكثيرين، مثل هذه الولادة هي صدمة، الأمر الذي يتطلب اهتماما إضافيا للمرأة من العاملين في المجال الطبي.
ينصح الأطباء أن يكون شخص قريب منك في هذه الحالة: زوج، أخت، أم، وربما حتى طبيب نفساني. لا تستطيع المرأة، التي تكون في حالة من القلق والخوف، تقييم المواقف بشكل مناسب دائمًا. لذلك، من الضروري ببساطة وجود شخص قريب منك، على وجه الخصوص، لتذكيرك بأن هذه العملية مهمة لصحة الطفل، والقلق هنا غير ضروري.
مؤشرات للعملية القيصرية
علماً أنه يمكن إجراء العملية القيصرية في أي مرحلة، حسب حالة الأم والجنين. ولكن، مع ذلك، هناك عدد من المؤشرات التي لا يمكن تجاهلها. وتشمل هذه ما يلي:
- أن يكون حوض المرأة في المخاض ضيقًا جدًا، مما يجعل من المستحيل مرور الجنين من خلاله؛
- العملية القيصرية السابقة مع شق عمودي.
- الحمل المتعدد، أكثر من 3 أطفال؛
- أمراض الأمهات الشديدة، وخاصة مرض السكري من أي نوع؛
- الثمرة كبيرة جدًا؛
- وجود إصابات متفاوتة الخطورة في منطقة الورك.
- عرض المشيمة (تضخم المشيمة، انسداد المخرج)؛
- عند تشخيص الإصابة بفيروس نقص المناعة البشرية والإيدز والتهاب الكبد.
- وضع غير صحيح للجنين.

لا يولد الطفل دائمًا بشكل طبيعي. في بعض الأحيان، لتجنب المخاطر الإضافية، يضطر طبيب أمراض النساء إلى اتخاذ قرار بإجراء عملية قيصرية. يمكن أن تكون العملية مخططة أو طارئة، ويفضل النوع الأول لأنه يتم إجراؤها في بيئة أكثر هدوءًا. يعتمد اختيار موعد محدد لإجراء الجراحة الاختيارية على عوامل عديدة.
مؤشرات وموانع لتكرار العملية القيصرية
توصف العملية القيصرية الثانية لنفس المؤشرات كالأولى. وتشمل هذه:
- أمراض الشبكية.
- الدوالي في الساقين.
- اضطرابات القلب.
- داء السكري.
- ضغط دم مرتفع؛
- أمراض الجهاز التنفسي المزمنة.
- فاكهة كبيرة
- الحوض الضيق للمرأة في المخاض.
- إصابات الدماغ المؤلمة الأخيرة.
- الولادة الأولى لامرأة يزيد عمرها عن 30 عامًا؛
- المشيمة المنزاحة غير الطبيعية؛
- العرض العرضي أو الحوضي للجنين
- تعدد الولادات
- الأورام الليفية الرحمية.

قد يتأثر قرار إجراء العملية أيضًا ببعض ميزات الخياطة المتبقية بعد الولادة السابقة. يمكن وصف عملية قيصرية ثانية من أجل:
- التهديد باختلافها.
- الترتيب الطولي
- ظهور النسيج الضام على الندبة.
لا يُسمح للمرأة التي أجرت عملية إجهاض قبل الحمل أن تلد بمفردها بعد الحل الجراحي لحمل سابق، لأن الإصابات الإضافية في الرحم تزيد من خطر تفزر الغرز. في كثير من الأحيان، يصف الأطباء تكرار العملية بعد العملية القيصرية الأولى، حتى في غياب عوامل الخطر المذكورة أعلاه، لأن ذلك يساعد على حماية حياة وصحة الأم والطفل.
في بعض الحالات، يكون من الصعب للغاية التنبؤ بكيفية سير الولادة، لذلك يحاول الأطباء حماية الأم من المعاناة غير الضرورية. بمعرفة موعد إجراء الجراحة مسبقًا، ستكون المرأة قادرة على ضبطها والاستعداد عقليًا وجسديًا.
كيف تستعد لعملية قيصرية مخطط لها؟

تتحدث هذه المقالة عن طرق نموذجية لحل مشكلاتك، ولكن كل حالة فريدة من نوعها! إذا كنت تريد أن تعرف مني كيفية حل مشكلتك الخاصة، اطرح سؤالك. إنه سريع ومجاني!
يجب على الأم الحامل التي تعرف على وجه اليقين أنها لن تلد بنفسها أن تستعد لعملية جراحية طوال فترة الحمل. ومن أهم الأنشطة لذلك:

- زيارة للمدرسة للحوامل حيث سيتحدثون بالتفصيل عن كيفية قيام الطبيب بإجراء العملية.
- البحث عن خيارات لوضع طفل أكبر سناً أثناء وجود الأم في المستشفى مع المولود الجديد.
- نقاش مع زوجي حول إمكانية تواجده في غرفة العمليات.
- اختيار التخدير. تخشى بعض النساء البقاء واعيات أثناء الجراحة. وعلى العكس من ذلك، يخاف آخرون من التخدير العام. للتخلص من المشاعر السلبية، من الأفضل التعرف على جميع ميزات أنواع التخدير المختلفة واختيار الخيار الذي يخيفك على الأقل.
- شراء جميع الأشياء الضرورية للإقامة في المستشفى: أدوات النظافة والملابس والنعال.
- القرار لتحقيق نتيجة ناجحة.
مباشرة قبل العملية، ينبغي أيضا تنفيذ مجموعة من التدابير. في اليوم السابق للذهاب إلى المستشفى تحتاج إلى:
- خذ حماما. يمكنك إزالة شعر العانة بشفرة الحلاقة. قبل القيام بذلك، يوصى بإزالة طلاء الأظافر.
- أتمنى لك ليلة نوم سعيدة. نظرًا لأنه من الصعب التعافي بعد عمليتين مقارنة بعملية واحدة، فإن الأم الحامل تحتاج إلى الراحة الكاملة.
- اشحن هاتفك.
- تجنب تناول الأطعمة التي تزيد من تكوين الغازات.
توقيت العملية خلال الحمل الثاني والثالث
في أي مرحلة يتم إجراء العملية القيصرية المخططة أثناء الحمل الثاني؟ من المهم أن نفهم أن موعد العملية سيعتمد على كيفية سير الحمل، وكيف تشعر المرأة الحامل، ومدة إجراء العملية السابقة. ويؤخذ في الاعتبار أيضًا تاريخ الولادة القيصرية السابقة.
كقاعدة عامة، يصف الأطباء الجراحة للفترة من 34 إلى 37 أسبوعا. نادرًا ما ينتظر الأطباء حتى الأسبوع 39، فهذا أمر خطير للغاية. تؤثر الظروف التالية على موعد الولادة القيصرية:
- إذا تم إجراء العملية القيصرية الأولى في الأسبوع 39، فسيتم إجراء العملية التالية قبل ذلك بكثير، أي حوالي 7-14 يومًا.
- إن المجيء المقعدي للجنين هو مؤشر لإجراء عملية جراحية في الأسبوع 38-39.
- يشكل العرض المستعرض خطراً كبيراً على صحة وحياة الطفل. في هذه الحالة، يتم تحديد موعد لإجراء العملية القيصرية قبل 7-14 يومًا من الموعد المتوقع للولادة.
- اكتمال المشيمة المنزاحة. إذا بدأت الأم المستقبلية بالنزيف، فيجب إجراء عملية جراحية لها بشكل عاجل، ولكن العملية ستكون محفوفة بالمخاطر للغاية. لهذه الأسباب، تحاول النساء المصابات بالمشيمة المنزاحة الكاملة الخضوع لعملية جراحية قبل الأسبوع 38.
- حالة ندبة على الرحم. تعتبر العمليات القيصرية المتكررة والثالثة دائمًا خطرًا جديدًا. من الصعب إجراء شق في مكان الغرز القديم، لذلك كلما كانت حالته أسوأ، كلما تم إجراء العملية بشكل أسرع.
- الحمل المتعدد. إذا كانت المرأة تحمل طفلين، فقد تواجه صعوبات أثناء الولادة الثانية، لذلك عادة ما تخضع لعملية مخطط لها في الأسبوع 36-37. بالنسبة للتوائم أحادية السلى، يمكن إجراء الجراحة بعد 32 أسبوعًا.
- الإصابة بفيروس نقص المناعة البشرية. يتم "عملية قيصرية" للنساء اللاتي يحملن هذه العدوى الخطيرة قبل 14 يومًا من الموعد المتوقع للولادة.

في بعض الأحيان لا يتم إبلاغ النساء بعدد الأسابيع التي سيتم إجراء العملية فيها لفترة طويلة جدًا. يحدث هذا لأن الأطباء، الذين يراقبون الأم المستقبلية، يقررون التصرف وفقًا للحالة. إذا لم تكن هناك مضاعفات أثناء الحمل، فقد يتم تأجيل الجراحة حتى يبدأ المخاض.
كيف يتم تنفيذ العملية؟
تتكون العملية من مرحلتين: تحضير المريض للجراحة والعملية نفسها. اليوم، يتم التعامل مع العملية القيصرية، بغض النظر عما إذا كانت الأولى أو الثانية أو الثالثة، على أنها طريقة بسيطة إلى حد ما للولادة.
بعد 30-40 دقيقة من دخول غرفة العمليات، تستطيع المرأة الحامل سماع بكاء طفلها. إذا لم تنشأ أي صعوبات أثناء التدخل الجراحي، فبعد وقت قصير جدًا من الولادة، يتم إخراج الأم والطفل إلى المنزل.
مرحلة ما قبل الجراحة
قبل الجراحة، يُطلب من المرأة الذهاب إلى المستشفى مسبقًا لإجراء الفحص. وفي مستشفى الولادة سيتم إجراء الفحوصات اللازمة لتحديد حالة الأم والجنين. في اليوم السابق للعملية، يأتي طبيب التخدير إلى الأم الحامل، والذي سيحذرها من الأحاسيس التي تنتظرها بعد التخدير، وكيف يتم ذلك، وكيف يعمل.
في يوم الولادة، يتم تحذير المريضة من ضرورة رفض الطعام والطعام، ويتم تنظيف أمعائها، ويعرض عليها ارتداء ثوب خاص. ستحتاج أيضًا إلى إزالة المكياج، مما يسهل مراقبة حالتها في غرفة العمليات. قبل دخول غرفة العمليات مباشرة، يتم إعطاء المرأة حقنة وريدية ويتم إدخال قسطرة فولي في مجرى البول.
فترة التشغيل
في غرفة العمليات يتم تخدير المريض. ثم يتم إجراء شق يمكن أن يكون طوليًا أو عرضيًا. في أغلب الأحيان، يختار الأطباء الخيار الأخير، لأن الشق الأفقي أكثر أمانا بالنسبة للمرأة، وفترة التعافي بعد العملية القيصرية التي يتم إجراؤها بمثل هذا الشق أسهل وأسرع.
ومن خلال الشق يقوم الطبيب بإزالة الجنين وقطع الحبل السري ونقل الطفل إلى طبيب حديثي الولادة. بعد ذلك، يقوم الجراح الذي يجري العملية الجراحية للمرأة بإزالة المشيمة من الرحم، وربط الأنسجة المقطوعة وخياطتها. المرحلة الأخيرة هي تطهير الغرز وتطبيق الضمادة. مدة جميع التلاعبات حوالي 40 دقيقة.
يتم نقل الأم الجديدة إلى غرفة الإنعاش. إذا شعرت بتحسن، سيُطلب منها وضع الطفل على الثدي.
ما هو المهم أن نعرف؟
بالنسبة للأم الحامل التي تم جدولتها لإجراء عملية قيصرية متكررة، من المهم أن تتذكر أن العملية قد تكون مختلفة عن العملية السابقة. هناك عدة ميزات لإعادة استئصال الرحم:

- في المرة الثانية، تستغرق العملية وقتًا أطول قليلاً.
- يتم استخدام تخدير أقوى.
- يتم إدخالهم إلى المستشفى قبل حوالي أسبوع من الموعد المقرر.
- سيكون التعافي في المرة الثانية أكثر صعوبة من المرة الأولى. الفترة نفسها ستكون أكثر صعوبة.
- تتم الغرزة في نفس مكان المرة الأولى، وبالتالي لن تكون هناك ندبات جديدة.
وفي الوقت نفسه، لا ينبغي أن تسبب هذه الاختلافات أي ذعر لدى الأم. يجب أن تأخذ في الاعتبار أنه سيتعين عليها التحلي بالصبر قليلاً قبل العملية، وبعد ذلك ستحتاج إلى المساعدة والدعم من أحبائها.
تدرك الأمهات اللاتي خضعن لمثل هذه العمليات جيدًا أنه حتى يتم شفاء التماس تمامًا، سيحتاجن إلى رعاية صحتهن بشكل خاص. من المرجح أن يستغرق الأمر شهرين على الأقل للعودة الكاملة إلى الحياة الطبيعية. في بعض الحالات الشديدة بشكل خاص، يمكن أن تصل مدة فترة ما بعد الجراحة إلى 3-4 أشهر.
ماذا يمكن أن تكون العواقب؟
كقاعدة عامة، ليس لدى العملية القيصرية المخطط لها أي عواقب وخيمة. في بعض الأحيان تنشأ مضاعفات أثناء الجراحة أو بعدها:
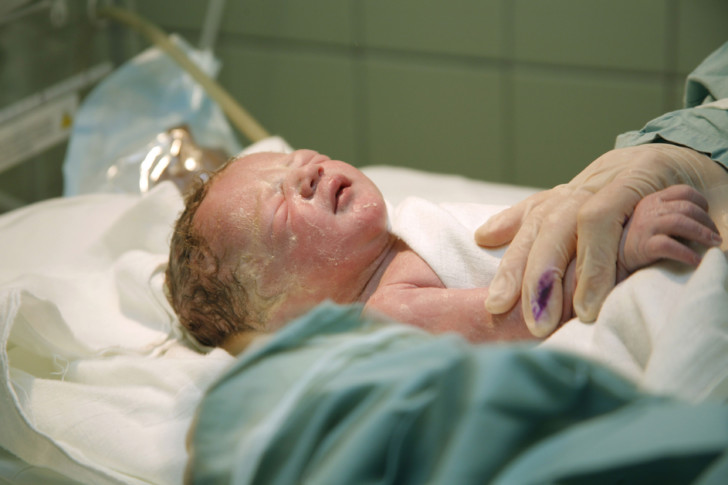
كما تعلمون فإن العملية القيصرية ليست أكثر من تدخل جراحي يتم من خلاله إخراج الجنين من رحم الأم من خلال شق في جدار البطن الأمامي والرحم. يتم اتخاذ قرار إجراء مثل هذه العملية المخطط لها بناءً على وجود مؤشرات لا تسمح بحدوث الولادة بشكل طبيعي.
في أي مرحلة من الحمل يتم إجراء العملية القيصرية المخططة وما هي مميزاتها؟
مع هذا النوع من التدخل الجراحي، يتم تقليل احتمال تمزق الرحم بشكل حاد. بجانب؟ تحدث أنواع مختلفة من المضاعفات التي لوحظت أثناء الولادة الطبيعية بشكل أقل تكرارًا أثناء الولادة القيصرية. تقلل العملية أيضًا من خطر هبوط الرحم، مما يمنع حدوث نزيف رحمي حاد أثناء الولادة.
إذا تحدثنا عن الفترة التي يتم فيها إجراء عملية قيصرية مخططة، فغالبًا ما يكون الأسبوع التاسع والثلاثين. والحقيقة هي أنه بحلول هذا الوقت يبدأ جسم الجنين في إنتاج مادة تسمى الفاعل بالسطح، مما يساعد على فتح الرئتين مع أول نفس للطفل. إذا تم إجراء العملية قبل الفترة المحددة، فإن الطفل يحتاج إلى تهوية صناعية.
من المقرر إجراء عملية قيصرية اختيارية؟لا يوصف هذا النوع من التدخل الجراحي دائمًا. المبادئ الرئيسية لتنفيذه هي:
- ملامح الهيكل التشريحي (الحوض الضيق)؛
- وجود عوائق ميكانيكية أمام الولادة الطبيعية (الأورام الليفية، تشوهات العظام، الورم)؛
- عملية قيصرية سابقة.
فيما يتعلق بالنقطة الأخيرة، في السابق، إذا كانت المرأة قد ولدت بالفعل بعملية قيصرية، فسيتم إجراء العمليات اللاحقة أيضًا. اليوم، إذا كان هناك ندبة كثيفة على الرحم، فيمكن إجراء الولادة بالوسائل الطبيعية. ومع ذلك، فإن تكرار العملية القيصرية أمر إلزامي في حالة وجود مضاعفات مثل شق رأسي للرحم، أو تمزق الرحم، أو المشيمة غير الطبيعية أو الجنين المنزاح.
إذا تحدثنا عن الفترة التي يتم فيها إجراء عملية قيصرية مخططة، فعادة ما تكون هي نفسها كما في المرة الأولى - 39 أسبوعًا. ومع ذلك، إذا كان هناك خطر حدوث مضاعفات، فمن الممكن القيام بذلك في وقت مبكر.
لماذا تعتبر العملية القيصرية خطيرة؟مثل أي إجراء جراحي، ترتبط العملية القيصرية بمخاطر معينة من المضاعفات. وتشمل هذه في المقام الأول:
- تطور الالتصاقات والندبات، والتي تربط فيما بعد الأعضاء الموجودة في الحوض وعضلات جدار البطن. ويصاحب ذلك أحاسيس غير سارة وعدم الراحة.
- انتهاك المشيمة المنزاحة أثناء الولادات اللاحقة.
- المشيمة الملتصقة. تحدث هذه المضاعفات عندما لا تتمكن المشيمة من فصل نفسها عن جدار الرحم. لذلك، لا بد من الفصل اليدوي، والذي يصاحبه نزيف حاد. ويلاحظ هذا النوع من الانتهاك في الحالات التي تكون فيها المرأة قد خضعت بالفعل لثلاث عمليات قيصرية أو أكثر في الماضي.
في اليوم الأول بعد العملية تكون المرأة تحت إشراف الأطباء في جناح ما بعد الولادة. يتم وصف مسكنات الألم لها لعدة أيام بعد العملية.  في هذه الحالة، يتم إيلاء اهتمام خاص لحالة الرحم، ومراقبة انقباضه.
في هذه الحالة، يتم إيلاء اهتمام خاص لحالة الرحم، ومراقبة انقباضه.
تتم معالجة الغرز الموضوعة على جدار البطن الأمامي يوميًا بمحلول مطهر ثم تتم إزالتها في الأيام 7-10. إذا لم يكن لدى الأم أي مضاعفات، وإذا لم يكن لدى الطفل أي اضطرابات وولد بصحة جيدة تماما، فإن الخروج من المنزل يحدث بعد أسبوع من العملية القيصرية.
وهكذا يحدد الأطباء اختيار الوقت الأمثل لإجراء الولادة القيصرية المخططة بناءً على حالة الجنين والمرأة الحامل. في حالة عدم وجود أي مخاطر، يمكن إجراء مثل هذه العملية مع بداية الانقباضات الأولى لدى المرأة الحامل.









