العامل المسبب للطاعون. عصية الطاعون يرسينيا بيستيس العامل المسبب للطاعون
الطاعون (الطاعون) هو مرض معدي حاد يتجلى في التسمم العام والعمليات الالتهابية المميزة في الغدد الليمفاوية والرئتين والجلد والأعضاء الأخرى. ينتمي الطاعون إلى مجموعة ما يسمى بحالات العدوى (الحجر الصحي) الخطيرة بشكل خاص. تم القضاء عليه في الاتحاد السوفياتي.
المسببات. العامل المسبب هو عصية الطاعون ذات الأطراف المستديرة، منتفخة في المنتصف، ونتيجة لذلك يكون لها شكل بيضاوي. مطلية بأصباغ الأنيلين العادية. الجزء الأوسط ملون شاحب (تلوين ثنائي القطب). مقاومة التأثيرات البيئية منخفضة. التجفيف وأشعة الشمس ومنافسة الميكروبات المتعفنة تدمرها بسرعة. الغليان يقتل خلال دقيقة واحدة. العصا تتحمل درجات الحرارة المنخفضة جيدًا. يمكن للميكروب أن يعيش لفترة طويلة على الكتان والملابس الملوثة بالبلغم والقيح والدم. يبقى لفترة طويلة في الماء وعلى المنتجات الغذائية. في جثث القوارض، إذا لم تحدث عملية التحلل (في الشتاء)، فيمكن أن تظل العصا قابلة للحياة لمدة 4-5 أشهر. تقتل محاليل 5٪ ليسول و5-10٪ حمض الكربوليك عصية الطاعون في 5-10 دقائق، ومحلول التسامي 1: 1000 في 1-2 دقيقة.
علم الأوبئة. حارس العدوى في الطبيعة هو القوارض البرية (الغوفر، المرموط، الجربوع). إن الكثافة الكافية واستمرارية مستعمرات القوارض، وعدد كبير من إصابات البراغيث، وقدرة السناجب الأرضية وحيوان المرموط في حالة سبات على حمل العدوى في شكل كامن، تضمن استمرار تداول مسبب الطاعون بين هذه القوارض. الجرذان المنزلية، وفئران المنزل، وفئران الحقل الشائعة، وحيوانات السهوب وغيرها من الحيوانات الشبيهة بالفئران معرضة جدًا للإصابة بالطاعون. لا يمكن لهذه القوارض أن توفر تخزينًا طويل الأمد لمسببات الطاعون في الطبيعة. لكن هذا لا ينفي احتمال ظهور أقوياء (انظر) بين أشباه الفأر، خاصة مع ما يسمى بمصائب الفأر، والتي بدورها تترتب عليها مصائب شديدة بين الناس. للحفاظ على الأوبئة الحيوانية على المدى الطويل بين القوارض، من الضروري وجود كثافة عالية وعدد كبير من البراغيث عليها. عادة ما يتم إنشاء مثل هذه الظروف فقط في خطوط العرض الجنوبية، على سبيل المثال في بلدان الشرق الأوسط والشرق الأقصى، حيث تنتشر عدوى الطاعون بين البشر عادة عن طريق الفئران الاصطناعية. الجمل المعرض للطاعون له أهمية كبيرة. في الماضي، كان هناك في كثير من الأحيان تفشي الطاعون بين الأشخاص المرتبطين بالذبح القسري للإبل المريضة. الثعالب وابن آوى والقوارض المعرضة للطاعون ليست لها أهمية عملية كبيرة. تنتشر العدوى بين القوارض في المقام الأول من خلال انتقال العدوى (عن طريق البراغيث).
من الممكن أن ينتشر الطاعون بين البشر من خلال طرق الاتصال المحمولة بالنواقل والمحمولة جواً والمنزلية. يبدأ حدوث أولى حالات الطاعون بين البشر دائمًا بأشكال دبلية نتيجة لآلية انتقال العدوى عن طريق العدوى أو الاتصال (لدغة برغوث، سلخ قوارض مريضة، تقطيع جثة الجمل أثناء ذبح حيوان مريض، إلخ). .). في المستقبل، يتم تحديد تطور الأمراض من خلال آليات انتقال أخرى: من خلال الأدوات المنزلية والمياه المصابة. إذا كان شكل الطاعون الدبلي معقدًا بسبب الطاعون الثانوي، فإن المريض ينشر العدوى عن طريق السعال والحديث. يؤدي مسار العدوى المحمول جواً إلى ظهور أشكال رئوية أولية من الطاعون، حيث يصيب المرضى البيئة بشكل كبير.
المرضية والتشريح المرضي. يمكن أن تكون نقطة دخول العدوى أثناء الطاعون عند البشر هي الجلد والأغشية المخاطية في الجهاز التنفسي والملتحمة، وفي كثير من الأحيان تحدث العدوى من خلالها. وبناء على ذلك، يتم تمييز شكل جلدي من الطاعون، والذي سرعان ما يتحول إلى دبلي جلدي بسبب تطور الدبل الإقليمي. الشكل الجلدي نادر نسبيًا (يصل إلى 3-5٪). غالبًا ما يُلاحظ الشكل الدبلي من الطاعون، حيث يكون الدبل (التهاب العقد الليمفاوية) من الأعراض الإلزامية. يتم نقل العامل المسبب للطاعون إلى العقدة عن طريق التدفق الليمفاوي ويسبب الالتهاب. تتميز الدبلات الأولية عن الثانوية، والتي تنشأ بشكل دموي (من خلال الدم) عادة في وقت لاحق. يمكن أن تدخل العدوى الدموية إلى الرئتين (الطاعون الرئوي الثانوي)، والدماغ (التهاب السحايا ممكن)، وفي بعض الحالات تؤدي إلى (طاعون إنتان الدم الثانوي). في الطاعون الرئوي الأولي، غالبًا ما يكون تلف الرئة هو السبب الرئيسي. في الحالات الشديدة، تشمل العملية الالتهابية فصًا كاملاً أو عدة فصوص، ويكون النزف المصلي مميزًا. الشكل المعوي نادر جدًا.
الطاعون (الطاعون) هو مرض معدي حاد من مجموعة الأمراض الحيوانية المنشأ، والذي يتجلى في تطور التسمم الحاد والعمليات الالتهابية في الغدد الليمفاوية والرئتين والأعضاء الأخرى.
حاليًا، يتم تسجيل أمراض الطاعون في آسيا وأفريقيا وأمريكا الشمالية والجنوبية بشكل رئيسي. أوروبا وأستراليا خالية من الطاعون.
المسببات
العامل المسبب هو البكتيريا الطاعونية، الباستوريلا الطاعونية - قضيب متعدد الأشكال بطول 1-3 ميكرون وعرض 0.3-0.7 ميكرون. يتم تقريب أطراف البكتيريا والوسط منتفخ قليلاً، ونتيجة لذلك يكون لها شكل بيضاوي (بيضاوي). من السهل تلطيخها بأصباغ الأنيلين سالبة الجرام. عند صبغ الجزء الأوسط من الخلايا الميكروبية يكون أكثر شحوبًا من نهاياتها (تلطيخ ثنائي القطب)، خاصة عند صبغها بأزرق الميثيلين ورومانوفسكي-جيمسا (الشكل 1). تسود البكتيريا ذات الشكل البيضاوي ذات اللون ثنائي القطب المحدد بوضوح في مسحات من نقاط الدبل، من دم وأعضاء الجثث الطازجة للأشخاص والحيوانات.
أرز. 1. عصيات الطاعون الملون ثنائي القطب من طحال خنزير غينيا (X1200).
أرز. 2. مستعمرة لمدة يومين لميكروب الطاعون على الآجار (X40).
تم العثور على أشكال متغيرة من البكتيريا (الكرات والخيوط السميكة) في مسحات من الدبلات المتقيحة، ومن أعضاء الجثث الفاسدة، وعندما تنمو على أجار مع إضافة الملح. تكشف المسحات الملطخة من مزرعة أجار لمدة 24-48 ساعة عن قضبان قصيرة (أنواع الكوكو) وقضبان مرتبة منفردة وفي مجموعات. من بينها طويلة، ملتوية
الخيوط والأشكال الكروية (غير الملتوية). في المسحات من ثقافة المرق توجد قضبان بأطوال مختلفة مرتبة على شكل سلاسل.
لا تتمتع بكتيريا الطاعون بحركة نشطة، ولا تشكل جراثيم، ولها كبسولة. في الوسائط المغذية الاصطناعية، يتم تسهيل تكوين الكبسولة عن طريق الزراعة عند درجة حرارة 37 درجة مئوية، وبيئة رطبة وحمضية قليلاً، وإضافة الدم والجليكول إلى الوسط، والزراعة في جو يحتوي على 20-25٪ ثاني أكسيد الكربون.
العامل المسبب للطاعون هو اللاهوائي الاختياري. ينمو بشكل جيد على الوسائط المغذية العادية مع درجة حموضة مثالية تتراوح بين 6.9-7.2 عند درجة حرارة 25-30 درجة مئوية.
ينمو عادةً على شكل R، وأحيانًا على شكل S. في شكل R، تكون المستعمرات خشنة، محدبة، ذات مركز بني، محاطة على طول المحيط بحدود مزركشة (الشكل 2)؛ على شكل حرف S - أملس وشفاف وبدون منطقة دانتيل. تنمو ميكروبات الطاعون الخبيثة المعزولة من القوارض المريضة والبشر، وكذلك من البراغيث، على شكل حرف R.
لا تقوم بكتيريا الطاعون بتسييل الجيلاتين ومصل اللبن الرائب؛ تخمر الجلوكوز والمالتوز والمانيتول والأرابينوز لتكوين حمض، ولا تخمر اللاكتوز والسكروز والرامنوز. فيما يتعلق بالجلسرين، يتم تمييز نوعين من ميكروب الطاعون: الجلسرين الإيجابي والجليسرين السلبي.
العامل المسبب للطاعون يتحمل درجات الحرارة المنخفضة بشكل جيد، ولكنه حساس للغاية للحرارة؛ عند درجة حرارة 58 درجة يموت خلال 30 دقيقة، وعند درجة حرارة الغليان - خلال 1-5 دقائق. حساس لأشعة الشمس المباشرة. مقاومة منخفضة لعمل المطهرات: محلول 3-5% من حمض الكربوليك ومحاليل اللايسول والكلورامين والمبيض والكحول الإيثيلي تقتله خلال 1-10 دقائق. في بيئة البروتين (البلغم الدموي، الدم، وما إلى ذلك)، يمكن لميكروبات الطاعون، المحمية من الضوء والجفاف، البقاء على قيد الحياة لمدة تصل إلى 10-15 يومًا أو أكثر، كما أنها أكثر مقاومة للمطهرات. تبقى في جسم البراغيث لفترة طويلة (3-5 أشهر). في الكائنات البيئية الملوثة بالنباتات الدقيقة الأخرى، يموتون بسرعة. حساسة للمضادات الحيوية (الستربتوميسين، التتراسيكلين، الخ).
محتويات المقال
تم إعطاء الاسم على شرف أ. يرسين. يشمل جنس يرسينيا عدة أنواع، منها اليرسينية الطاعونية، واليرسينية المعوية القولونية، واليرسينية السلية الكاذبة المسببة للأمراض للإنسان. وهي عصيات سالبة الجرام وغير مكونة للأبواغ. وتتميز بالخصائص البيوكيميائية والمستضدية وغيرها.
طاعون يرسينيا
تم اكتشاف العامل المسبب للطاعون Y. بيستيس من قبل أ. يرسين في عام 1894.التشكل وعلم وظائف الأعضاء
عصي قصيرة على شكل برميل ذات نهايات مستديرة. ملطخة بثنائي القطب الأزرق الميثيلين. لا تشكل جراثيم وليس لها أسواط. أنها تشكل كبسولة (الشكل 20.16 على لوحة الألوان، 20.17). Y. بيستيس هي بكتيريا غير متجانسة لا تحتاج إلى وسائط مغذية. أنها تنمو في نطاق درجة حرارة واسعة (5 درجة -37 درجة مئوية). على وسط الأجار يشكل مستعمرات مسطحة ذات حواف غير متساوية، تشبه منديل الدانتيل. في الوسائط السائلة، تتشكل الرقائق والرواسب السائبة. يتخمر عدد من السكريات لتكوين الحمض (الجدول 20.10.). العامل المسبب للطاعون ينتج هيالورونيداز، فيبرينوليسين، تجلط الدم، وبروتين كيناز.المستضدات
Y. بيستيس لديها العديد من المستضدات. المستضد F1 هو المكون الرئيسي للبنية السطحية للخلايا البكتيرية ذات الطبيعة البروتينية. المستضد V هو أيضًا بروتين، والمستضد W هو مركب من البروتين الدهني. ترتبط هذه المستضدات بجدار الخلية. تحتوي Y.pestis على مستضدات متقاطعة مع أنواع أخرى من اليرسينيا والبكتيريا المعوية (E. coli، Salmonella)، وكذلك مع كريات الدم الحمراء البشرية من المجموعة O.المرضية والتسبب في المرض
ترتبط ضراوة مسبب الطاعون في المقام الأول بالتصاقه بالخلايا الظهارية للأعضاء والأنسجة المختلفة، اعتمادًا على بوابة دخول العدوى. وتشارك الكبسولة والهياكل السطحية لجدار الخلية في الالتصاق. تشارك الإنزيمات والسموم المختلفة التي تنتجها هذه البكتيريا في الغزو والعدوان (قمع نشاط البلعمة البلعمية). من الأمور ذات الأهمية الكبيرة في التسبب في بكتيريا Y. بيستيس هو سم "الفأر"، الذي يمنع وظائف الميتوكوندريا الخلوية في الكبد والقلب، ويسبب أيضًا تكوين جلطات الدم. يشير سم "الفأر" إلى سموم بروتينية مرتبطة بإحكام بالخلية البكتيرية، والتي يتم التحكم في تركيبها بواسطة البلازميد. مثل السموم البروتينية الأخرى، فهو يتكون من وحدتين فرعيتين، إحداهما مسؤولة عن ربط السم بالخلية المضيفة، والأخرى مسؤولة عن الخصائص السامة. إلى جانب ذلك، ترتبط سمية وحساسية الجسم بـ LPS (السموم الداخلية) والمكونات الأخرى لجدار الخلية. تلعب الإنزيمات مثل بلازماكوجولاز والفبرينوليسين، المتمركزة في الغشاء الخارجي للخلية البكتيرية، دورًا معينًا في ضراوة بكتيريا الطاعون. في هذه الحالة، هناك انتهاك للتنشيط التكميلي وظهور نزيف ونخر في الغدد الليمفاوية. يتم ترميز العوامل المسببة للأمراض في الكروموسوم والبلازميدات.المرضية والأشكال السريرية
تعتمد الآلية المرضية والأشكال السريرية للطاعون على نقطة دخول العدوى. هناك أشكال جلدية ودبلية ورئوية وغيرها من أشكال الطاعون السريرية. مع انخفاض مقاومة الجسم لجرعة كبيرة من العامل الممرض، قد يحدث شكل إنتاني أولي من المرض. يحدث الإنتان الثانوي في أي شكل سريري من الطاعون. في هذه الحالة، يفرز المرضى العامل الممرض في البول والبلغم والبراز. يحدث الشكل الرئوي الأولي للطاعون عند الإصابة بالهباء الجوي، ويكون الشكل الثانوي دموي المنشأ كمضاعفات. قبل ظهور المضادات الحيوية، كان معدل الوفيات بسبب الطاعون مرتفعًا جدًا.الحصانة
تتميز المناعة بعد الإصابة بالعدوى بالتوتر الشديد المرتبط بالعوامل الخلطية (الأجسام المضادة) والعوامل الخلوية (البلعمة).البيئة وعلم الأوبئة
الطاعون هو عدوى حيوانية ذات بؤرة طبيعية. خزان العدوى هو القوارض (الغوفر، الطرابجان، الغرير، الجربوع، وما إلى ذلك). الناقلون هم البراغيث. عادة ما يسبق تفشي الطاعون بين البشر انتشار الأوبئة الحيوانية بين القوارض. وينتقل الطاعون من شخص إلى آخر عن طريق الرذاذ المحمول جوا فقط من المرضى المصابين بالطاعون الرئوي.وباء
الطاعون هو مرض معدي حاد وحيواني المنشأ وخطير بشكل خاص مع آفات في الجلد والغدد الليمفاوية والرئتين وتسمم الدم النزفي والتسمم. العامل المسبب للطاعون، Yersiniapestis، ينتمي إلى جنس Yersinia من عائلة Enterobacteriaceae. قبل هذا الجنس، هناك نوعان آخران من اليرسينيا المسببة للأمراض للإنسان: Y. السل الكاذب، Y. enterocolitica. بالإضافة إلى مسببات الأمراض الثلاثة الرئيسية لداء اليرسينيات، هناك 8 أنواع أخرى ليس لها أهمية في علم الأمراض المعدية البشرية، على الرغم من أن بعضها يمكن أن يسبب في بعض الأحيان عدوى انتهازية. مصدر الطاعون في الطبيعة هو أنواع مختلفة من الحيوانات البرية والمنزلية. القوارض، وحاملوها هم البراغيث. من خلال اختراق المجتمع البشري، يمكن أن تصبح عدوى الطاعون مرضًا بشريًا، ينتشر في شكل أوبئة وأوبئة. العامل المسبب للطاعون لديه العديد من المستضدات، وأكثرها دراسة هي D-، F1-، T-، V-. ، W. لكن تصنيفه المصلي لم يتم تطويره بشكل كافٍ ولا يتم استخدامه في الممارسة المخبرية الروتينية. يتم إجراء البحوث الميكروبيولوجية لتشخيص المرض وتحديد عدوى الحيوانات وناقلات الأمراض في البؤر المستوطنة وإثبات تلوث يرسينيا في مختلف البيئة. الكائنات. في هذه الحالة، يتم استخدام الطرق البكتريولوجية والبكتريولوجية والبيولوجية والمصلية، فضلا عن اختبار الحساسية مع البيستين للتشخيص بأثر رجعي. يجب تأكيد الحالة الأولى للطاعون لدى البشر عن طريق عزل العامل الممرض.أخذ المواد
يتم أخذ المواد للبحث، وكذلك جميع مراحل عزل العامل الممرض والعمل مع القوارض أو حيوانات المختبر، في بدلات مضادة للطاعون من النوع الأول. ومن الضروري إنشاء أنظمة صارمة لمكافحة الوباء والتطهير في المختبر، والتي تنظمها تعليمات خاصة. اعتمادًا على الشكل السريري للطاعون، يتم أخذ المواد التالية من المريض: إفرازات من قرحة أو جمرة (شكل جلدي)؛ نقط من الدبل (الشكل الدبلي)، والدم (لجميع أشكاله)، والبراز والسائل النخاعي (لآفات الأمعاء أو السحايا). من المهم تناول المادة قبل البدء في العلاج بالمضادات الحيوية. عند إرسال المواد المقطعية، يتم أخذ الدم ونخاع العظام وقطع من الأعضاء المتني. بالإضافة إلى ذلك، يتم تسليم القوارض الحية والميتة والبراغيث والمنتجات الغذائية والمياه إلى المختبر. في بعض الحالات، يتم فحص الهواء والغسلات من سطح الأشياء، وتوضع المادة المأخوذة في مرطبانات زجاجية ذات سدادات مطحونة، وملفوفة بورق الشمع، ويمسح الجزء الخارجي بمحلول لايسول 5٪، ويتم لصق الملصق. ويبين فيها التاريخ والمكان وطبيعة المادة واسم المريض والتشخيص. يتم وضع الجرار بإحكام في حاوية محكمة الإغلاق، مكتوب عليها "أعلى" ويتم إرسالها بواسطة وسائل النقل الرسمية مع شخص موثوق به إلى أقرب مؤسسة أو مختبر لمكافحة الطاعون لتشخيص حالات العدوى الخطيرة بشكل خاص. يخضع الموظفون الذين جمعوا المواد إلى معالجة صحية كاملة.التنظير البكتيري
يتم تحضير 5-6 مسحات من مادة الاختبار في المعمل، ويتم تثبيتها بالإيثانول أو خليط من الكحول والأثير لمدة 15-20 دقيقة. تم تلطيخ إحدى اللطاخات بالجرام، والثانية بأزرق الميثيلين، والثالثة بمصل الفلورسنت المسمى ضد Y. بيستيس (RIF المباشر)، وبقيت 2-3 مسحات في الاحتياطي. إن الكشف في مسحات عن بكتيريا مميزة ثنائية القطب بيضاوية الشكل وسالبة الجرام، والتي تعطي أيضًا توهجًا مضيئًا محددًا على شكل هالة خضراء زاهية حول الخلايا، مع أعراض سريرية مميزة ومع مراعاة الوضع الوبائي، يعطي الحق في إجراء تشخيص أولي للطاعون.البحوث البكتريولوجية
على الرغم من الصورة السريرية المميزة للمرض، يجب إجراء التشخيص البكتريولوجي في جميع الحالات. بالنسبة للمحاصيل، يتم استخدام وسائط ذات قيمة غذائية عالية مع إضافة منشطات النمو، على الرغم من أن عصيات الطاعون متواضعة بالنسبة للوسائط المغذية. يتم زرع المواد قيد الدراسة، غير الملوثة بالنباتات الدقيقة الأجنبية (الدم، المثقوبة، السائل النخاعي)، في قوارير تحتوي على 50-100 مل من MPB وبالتوازي في لوحات مع MPA أو أجار Hotinger. يتم زرع المواد الملوثة بالنباتات المصاحبة على MPA مع كبريتات الصوديوم، وسط تومانسكي (MPA مع 1٪ من الدم المتحلل والبنفسج الجنطياني بتركيز 1: 100000-1: 400000) أو محاصر (0.15٪ أجار شبه سائل مع 0.3٪ متحلل الدم والبنفسج الجنطيانا 1: 200000). لتعطيل عاثية الطاعون، يتم وضع 0.1 مل من مصل مضاد العاثية على سطح الوسائط الصلبة ويتم توزيعها بالتساوي. تزرع المحاصيل عند 28 درجة مئوية و 37 درجة مئوية. بعد 18-20 ساعة، يظهر فيلم في الوسط السائل بتكوينات تشبه الخيوط، تشبه الهوابط، تنخفض إلى الأسفل، وتتشكل رواسب فضفاضة في الأسفل. يمر تطور المستعمرات على الوسائط الكثيفة بثلاث مراحل. وبعد 10-12 ساعة تحت المجهر، يشبه النمو مجموعة من الصفائح عديمة اللون (مرحلة “الزجاج المكسور”). في وقت لاحق (18-20 ساعة)، تتشكل مستعمرات ذات مركز أبيض غائم محدب ومحاطة بحدود صدفية (مرحلة "منديل الدانتيل"). بعد 40-48 ساعة، تبدأ مرحلة "المستعمرات البالغة" بمركز بني اللون ومنطقة محيطية خشنة. يتم تحضير المسحات من مستعمرات نموذجية، ملطخة بالجرام والميثيلين الأزرق، ويتم زراعتها على أجار مائل (أو مرق) لعزل نقية. ثقافة. في اليوم التالي، بعد التأكد من أن الثقافة نظيفة، يبدأون في التعرف عليها. للقيام بذلك، يتم إجراء تفاعل التراص والترسيب باستخدام الأمصال التشخيصية ضد المستضدات الجسدية والمحفظية، ويتم إجراء RNGA باستخدام الأجسام المضادة لكرات الدم الحمراء المجففة بالتجميد لتشخيص الأم، واختبار التحلل باستخدام عاثيات الطاعون، ويتم تلقيح العدوى ببكتيريا نقية. ثقافة خنازير غينيا. يجب تحديد الحساسية للمضادات الحيوية باستخدام طريقة انتشار القرص على الأجار أو طريقة التخفيفات التسلسلية في المرق. ويتم تلقيح المزرعة النقية في وسط Hiss لتحديد الخواص الأنزيمية. يقوم العامل المسبب للطاعون بتحلل الجلوكوز والمانيتول والجلاكتوز والليفولوز والزيلوز إلى حمض؛ بعض السلالات تخمر الأرابينوز والجلسرين ولا تتحلل سلالات الأدونيت والرامنوز والسكروز، ولا تفرز الأكسيداز واليورياز، ولكنها تحتوي على إنزيم الكاتلاز. اللبن الرائب، لا يشكل الإندول. من الضروري التمييز بين اليرسينيا الطاعونية واليرسينيا الأخرى. العلامات الأولية لتحديد العامل المسبب للطاعون هي تراص ثقافة المصل المضاد، والتحلل بواسطة عاثيات الطاعون واختبار حيوي إيجابي.البحوث البيولوجية
البحث البيولوجي عند تشخيص الطاعون إلزامي. يتم إجراء الاختبار البيولوجي باستخدام المادة الأولية ومع مزرعة نقية معزولة. تُستخدم خنازير غينيا، والفئران البيضاء بشكل أقل شيوعًا، في الإصابة بالعدوى. إذا لم تكن المادة ملوثة بالميكروفلورا المصاحبة (الدم، الدبل المنقط)، يتم إعطاؤها تحت الجلد أو داخل الصفاق. إذا كانت المادة ملوثة بالنباتات الأجنبية، يتم إجراء العدوى عن طريق فرك المادة المستحلبة في الجلد المخدوش والمزال الشعر في بطن خنزير غينيا. مع وجود اختبار حيوي إيجابي، تموت الحيوانات بعد 2-3 أيام عند الإصابة في تجويف البطن، أو بعد 5-7 أيام عند تطبيق المادة على الجلد. يتم فتح الخنازير الميتة ودراسة التغيرات التشريحية المرضية: احتقان الأوعية الدموية، وتضخم الكبد والطحال والغدد الليمفاوية، ووجود مناطق نخرية على سطحها وفي القطع. يتم إجراء المسحات والمسحات الانطباعية من الدم والأعضاء المتني، ويتم إجراء الاستزراع على الوسائط المغذية. تكشف المسحات عن عدد كبير من العصيات البيضاوية ثنائية القطب السالبة الجرام. يتم تحديد الثقافات النقية المعزولة من الحيوانات بنفس طريقة تحديد الثقافات بعد الفحص البكتريولوجي. يتم غمر جثث خنازير غينيا، مثل القوارض البرية قيد الدراسة، في محلول اللايسول بنسبة 5٪ ثم يتم حرقها.التشخيص المصلي
لا يستخدم التشخيص المصلي للطاعون على نطاق واسع. في الآونة الأخيرة، تم إجراء RNGA باستخدام تشخيصات كريات الدم الحمراء، حيث يتم امتصاص مستضد Y بيستيس المحفظي. يعتبر العيار التشخيصي بمثابة تخفيف في المصل بنسبة 1:40. بشكل عام، يتم إجراء الاختبارات المصلية عادة من أجل التشخيص بأثر رجعي وأثناء الفحوصات الوبائية الجماعية للقوارض في بؤر الطاعون المستوطنة.طرق التشخيص المتسارع
الطرق السريعة المقترحة لتحديد العامل المسبب للطاعون باستخدام الأجسام المضادة الفلورية، في RNGA باستخدام تشخيصات كريات الدم الحمراء المضادة. أنها تجعل من الممكن التعرف على Y. بيستيس في مادة الاختبار في غضون ساعتين. وتشمل طرق التشخيص المتسارعة أيضًا تفاعل الترسيب في ألواح الآجار القياسية مع مصل مضاد للطاعون وطريقة النمو السريع لمسببات الطاعون على الوسائط الانتقائية باستخدام العاثيات. . للقيام بذلك، يتم زرع 0.2-0.3 مل من المادة في 4 أنابيب اختبار مع وسط محاصر و0.1 مل من الأجار في طبق بيتري. يتم إضافة 0.2-0.3 مل من عاثية الطاعون إلى أحد أنابيب الاختبار. يتم تحضين المحاصيل عند درجة حرارة 28 درجة مئوية لمدة ثلاث ساعات. من أنابيب الاختبار التي يظهر فيها النمو، يتم تحضير مسحتين وصبغهما بالجرام والميثيلين الأزرق. مع نتيجة إيجابية، تظهر في المسحات سلاسل من العصيات البيضاوية سالبة الجرام مصبوغة بثنائي القطب. لا يوجد نمو في أنبوب الاختبار مع العاثيات. من أنبوب النمو، يتم حقن 0.4 مل من المادة في تجويف البطن لعدة فئران. بعد 8-10 ساعات، يتم فحص صفائح الأجار لتحديد نمو مسبب الطاعون. بعد 10-12 ساعة، يتم قتل الفئران، ويتم حقن الإفرازات والمواد من الأعضاء المتني في أنابيب اختبار بأجار شبه سائل وفحصها. بنفس الطريقة الموضحة أعلاه. لذلك، يتم الحصول على النتيجة الأولية بعد 4 ساعات، والنتيجة النهائية بعد 18-20 ساعة للتشخيص الرجعي للطاعون، يتم استخدام اختبار الحساسية بالبيستين.الوقاية والعلاج
تتم الوقاية المحددة عن طريق التطعيم بلقاح حي أو كيميائي. الأول مستعد من سلالة EV. في الاتحاد الروسي، يتم استخدام لقاح حي. بعد تناول جرعة واحدة، تصل مدة الحصانة إلى 6 أشهر. يتم استخدام الستربتوميسين والمضادات الحيوية الأخرى للعلاج.تم القضاء على أكثر من نصف سكان أوروبا في العصور الوسطى (القرن الرابع عشر) بسبب الطاعون المعروف باسم الموت الأسود. وبقي رعب هذه الأوبئة في ذاكرة الناس بعد عدة قرون، بل وتم تصويره في لوحات الفنانين. ثم زار الطاعون أوروبا مراراً وتكراراً وأودى بحياة البشر، ولكن ليس بهذه الكميات.
في الوقت الحالي، لا يزال الطاعون مرضًا. يصاب حوالي 2 ألف شخص سنويا. معظمهم يموتون. وتلاحظ معظم حالات الإصابة في المناطق الشمالية من الصين ودول آسيا الوسطى. وبحسب الخبراء، لا توجد أسباب أو ظروف لظهور الموت الأسود اليوم.
تم اكتشاف العامل المسبب للطاعون في عام 1894. ومن خلال دراسة أوبئة المرض، وضع العلماء الروس مبادئ تطور المرض وتشخيصه وعلاجه، وتم إنشاء لقاح مضاد للطاعون.
أعراض الطاعون تعتمد على شكل المرض. وعندما تتأثر الرئتان، يصبح المرضى معديين للغاية، حيث تنتشر العدوى في البيئة من خلال الرذاذ المحمول جوا. في حالة الطاعون الدبلي، يكون المرضى معديين قليلاً أو غير معديين على الإطلاق. لا توجد مسببات الأمراض في إفرازات الغدد الليمفاوية المصابة، أو أن عددها قليل جدًا.
أصبح علاج الطاعون أكثر فعالية مع ظهور الأدوية المضادة للبكتيريا الحديثة. انخفض معدل الوفيات بسبب الطاعون منذ ذلك الحين إلى 70٪.
تتضمن الوقاية من الطاعون عددًا من التدابير للحد من انتشار العدوى.
الطاعون هو مرض حاد حيواني المصدر ينقله ناقلات الأمراض، والذي يعتبر في بلدان رابطة الدول المستقلة، إلى جانب أمراض مثل الكوليرا والتولاريميا والجدري، (OOI).
أرز. 1. لوحة “انتصار الموت”. بيتر بروجيل.
عامل الطاعون
في عام 1878، اكتشف جي إن مينخ وفي عام 1894، أ. يرسين وس. كيتازاتو، بشكل مستقل العامل المسبب للطاعون. وبعد ذلك، درس العلماء الروس آلية تطور المرض، ومبادئ التشخيص والعلاج، وابتكروا لقاحًا مضادًا للطاعون.
- العامل المسبب للمرض (يرسينيا بيستيس) هو عصية ثنائية القطب غير متحركة، ولها كبسولة حساسة ولا تشكل جراثيم أبدًا. إن القدرة على تكوين كبسولة ومخاط مضاد للبلعمة لا تسمح للبلاعم وخلايا الدم البيضاء بمحاربة العامل الممرض بشكل فعال، ونتيجة لذلك يتكاثر بسرعة في أعضاء وأنسجة البشر والحيوانات، وينتشر عبر مجرى الدم ومن خلال الجهاز اللمفاوي في جميع أنحاء الجسم. جسم.
- تنتج مسببات أمراض الطاعون السموم الخارجية والسموم الداخلية. توجد السموم الخارجية والسموم الداخلية في أجسام وكبسولات البكتيريا.
- إن إنزيمات العدوان البكتيري (الهيالورونيداز، التخثر، الفيبرينوليسين، الهيموليزين) تسهل اختراقها في الجسم. العصا قادرة على اختراق الجلد السليم.
- في الأرض، لا تفقد عصية الطاعون قدرتها على البقاء لمدة تصل إلى عدة أشهر. ويعيش في جثث الحيوانات والقوارض لمدة تصل إلى شهر واحد.
- البكتيريا مقاومة لدرجات الحرارة المنخفضة والتجميد.
- مسببات أمراض الطاعون حساسة لدرجات الحرارة المرتفعة والبيئة الحمضية وأشعة الشمس، مما يقتلها خلال 2-3 ساعات فقط.
- يتم تخزين مسببات الأمراض في القيح لمدة تصل إلى 30 يومًا، وفي الحليب لمدة تصل إلى 3 أشهر، وفي الماء لمدة تصل إلى 50 يومًا.
- المطهرات تقضي على عصية الطاعون في دقائق معدودة.
- تسبب مسببات أمراض الطاعون المرض في 250 نوعًا من الحيوانات. من بينها، الأغلبية من القوارض. الجمال والثعالب والقطط وغيرها من الحيوانات معرضة للإصابة بالمرض.

أرز. 2. في الصورة، عصية الطاعون هي البكتيريا المسببة للطاعون - يرسينيا بيستيس.

أرز. 3. الصورة توضح العوامل المسببة للطاعون. تكون شدة التلوين بأصباغ الأنيلين أكبر عند أقطاب البكتيريا.
فب?post=4145&action=edit#
أرز. 4. في الصورة، تنمو مسببات أمراض الطاعون في وسط مستعمرة كثيفة. في البداية، تبدو المستعمرات مثل الزجاج المكسور. بعد ذلك، يصبح الجزء المركزي أكثر كثافة، ويشبه المحيط الدانتيل.
علم الأوبئة
خزان العدوى
القوارض (طربجان، الغرير، الجربوع، الجوفر، الجرذان وفئران المنزل) والحيوانات (الجمال، القطط، الثعالب، الأرانب البرية، القنافذ، إلخ) معرضة بسهولة لعصية الطاعون. ومن بين حيوانات المختبر، تكون الفئران البيضاء والخنازير الغينية والأرانب والقردة عرضة للإصابة.
لا تصاب الكلاب بالطاعون أبدًا، لكنها تنقل العامل الممرض من خلال لدغات الحشرات الماصة للدم - البراغيث. الحيوان الذي يموت بسبب المرض يتوقف عن أن يكون مصدرا للعدوى. إذا كانت القوارض المصابة بعصيات الطاعون في حالة سبات، يصبح مرضها كامنًا، وبعد السبات يصبحون مرة أخرى موزعين لمسببات الأمراض. في المجمل، هناك ما يصل إلى 250 نوعًا من الحيوانات المريضة، وبالتالي فهي مصدر ومستودع للعدوى.

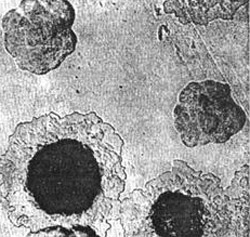
أرز. 5. القوارض هي مستودع ومصدر مسببات الطاعون.
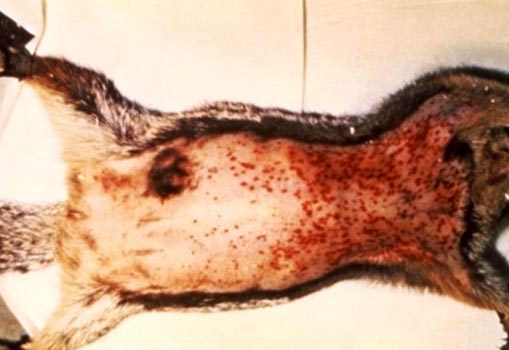
أرز. 6. تظهر في الصورة علامات الطاعون لدى القوارض: تضخم الغدد الليمفاوية ونزيف متعدد تحت الجلد.

أرز. 7. في الصورة، الجربوع الصغير هو حامل الطاعون في آسيا الوسطى.

أرز. 8. في الصورة، الجرذ الأسود هو الناقل ليس فقط للطاعون، ولكن أيضًا لداء البريميات، وداء الليشمانيات، وداء السلمونيلات، وداء الشعرينات، وما إلى ذلك.
طرق العدوى
- الطريق الرئيسي لانتقال مسببات الأمراض هو من خلال لدغات البراغيث (الطريق القابل للانتقال).
- يمكن أن تدخل العدوى إلى جسم الإنسان عند العمل مع الحيوانات المريضة: الذبح والسلخ والقطع (طريق الاتصال).
- يمكن أن تدخل مسببات الأمراض إلى جسم الإنسان عن طريق المنتجات الغذائية الملوثة نتيجة عدم معالجتها بالحرارة.
- من مريض مصاب بالطاعون الرئوي، تنتشر العدوى عبر الرذاذ المحمول جواً.

أرز. 9. تظهر الصورة برغوثاً على جلد الإنسان.

أرز. 10. الصورة تظهر لحظة لدغة البراغيث.

أرز. 11. لحظة لدغة البراغيث.
ناقلات مسببات الأمراض
- حاملات مسببات الأمراض هي البراغيث (يوجد في الطبيعة أكثر من 100 نوع من هذه الحشرات المفصلية)،
- بعض أنواع القراد هي حاملات لمسببات الأمراض.
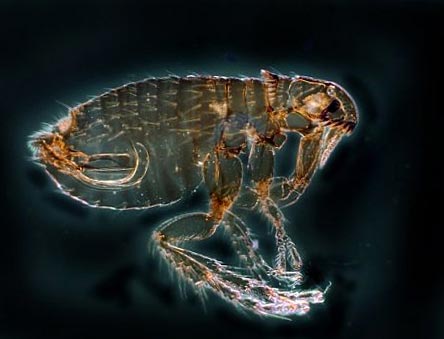
أرز. 12. في الصورة، البرغوث هو الناقل الرئيسي للطاعون. يوجد في الطبيعة أكثر من 100 نوع من هذه الحشرات.

أرز. 13. في الصورة، برغوث غوفر هو الناقل الرئيسي للطاعون.
كيف تحدث العدوى؟
تحدث العدوى من خلال لدغة حشرة وفرك برازها ومحتويات الأمعاء عند التقيؤ أثناء الرضاعة. عندما تتكاثر البكتيريا في الأنبوب المعوي للبرغوث تحت تأثير خثرة (إنزيم تفرزه مسببات الأمراض)، يتم تشكيل "سدادة" تمنع دم الإنسان من دخول جسمه. ونتيجة لذلك، يتقيأ البرغوث جلطة على جلد الشخص المصاب بالعض. تظل البراغيث المصابة شديدة العدوى لمدة تتراوح من 7 أسابيع إلى سنة واحدة.

أرز. 14. في الصورة، ظهور لدغة البراغيث هو تهيج قيحي.
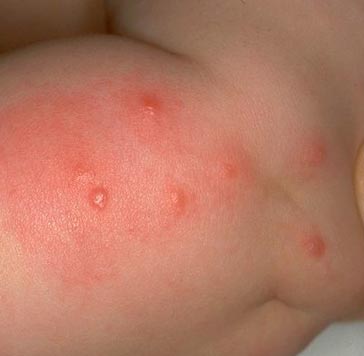
أرز. 15. تظهر الصورة سلسلة مميزة من لدغات البراغيث.

أرز. 16. منظر أسفل الساق مع لدغات البراغيث.

أرز. 17. ظهور الفخذ مع لدغات البراغيث.
الإنسان كمصدر للعدوى
- وعندما تتأثر الرئتان، يصبح المرضى معديين للغاية. تنتشر العدوى إلى البيئة من خلال الرذاذ المحمول جواً.
- في حالة الطاعون الدبلي، يكون المرضى معديين قليلاً أو غير معديين على الإطلاق. لا توجد مسببات الأمراض في إفرازات الغدد الليمفاوية المصابة، أو أن عددها قليل جدًا.
آليات تطور الطاعون
إن قدرة عصية الطاعون على تكوين كبسولة ومخاط مضاد للبلعمة لا تسمح للبلاعم وخلايا الدم البيضاء بمحاربتها بنشاط، ونتيجة لذلك يتكاثر العامل الممرض بسرعة في أعضاء وأنسجة البشر والحيوانات.
- تخترق مسببات أمراض الطاعون الجلد التالف ثم عبر الجهاز اللمفاوي إلى العقد الليمفاوية، التي تلتهب وتشكل تكتلات (الدبل). يتطور الالتهاب في موقع لدغة الحشرات.
- يؤدي اختراق العامل الممرض إلى مجرى الدم وتكاثره على نطاق واسع إلى تطور الإنتان الجرثومي.
- من مريض مصاب بالطاعون الرئوي، تنتشر العدوى عبر الرذاذ المحمول جواً. تدخل البكتيريا إلى الحويصلات الهوائية وتسبب التهابًا رئويًا حادًا.
- ردا على الانتشار الهائل للبكتيريا، ينتج جسم المريض عددا كبيرا من وسطاء الالتهابات. النامية متلازمة التخثر المنتشر داخل الأوعية الدموية(متلازمة DIC)، حيث تتأثر جميع الأعضاء الداخلية. يشكل النزيف في عضلة القلب والغدد الكظرية خطراً خاصاً على الجسم. تسبب الصدمة السامة المعدية المتقدمة وفاة المريض.
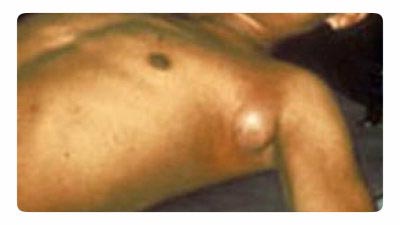
أرز. 18. الصورة تظهر الطاعون الدبلي. تضخم نموذجي للعقدة الليمفاوية في منطقة الإبط.
أعراض الطاعون
يظهر المرض بعد دخول العامل الممرض إلى الجسم في الأيام 3-6 (نادرًا، ولكن كانت هناك حالات يظهر فيها المرض في الأيام 9). عندما تدخل العدوى إلى الدم، تكون فترة الحضانة عدة ساعات.
الصورة السريرية للفترة الأولية
- بداية حادة وارتفاع في درجات الحرارة وقشعريرة.
- ألم عضلي (ألم في العضلات).
- العطش الشديد.
- علامة ضعف قوية.
- التطور السريع للإثارة الحركية النفسية (يطلق على المرضى "المجانين"). يظهر قناع الرعب ("قناع الطاعون") على الوجه. الخمول واللامبالاة أقل شيوعًا.
- يصبح الوجه مفرط الدم ومنتفخ.
- اللسان مغطى بطبقة سميكة من الطلاء الأبيض ("اللسان الطباشيري").
- ظهور نزيف متعدد على الجلد.
- يزداد معدل ضربات القلب بشكل ملحوظ. يظهر عدم انتظام ضربات القلب. ينخفض ضغط الدم.
- يصبح التنفس سطحيًا وسريعًا (تسرع النفس).
- كمية البول التي تفرز تنخفض بشكل حاد. يتطور انقطاع البول (الغياب التام لإنتاج البول).
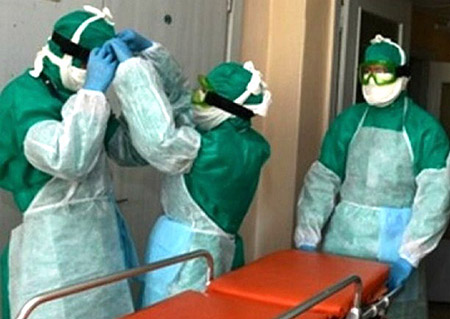
أرز. 19. في الصورة، يتم تقديم المساعدة لمريض الطاعون من قبل أطباء يرتدون بدلات مضادة للطاعون.
أشكال الطاعون
الأشكال المحلية للمرض
شكل جلدي
في موقع لدغة البراغيث أو ملامسة حيوان مصاب، تظهر حطاطة على الجلد، والتي تتقرح بسرعة. بعد ذلك، تظهر قشرة سوداء وندبة. في أغلب الأحيان، تكون المظاهر الجلدية هي العلامات الأولى لمظاهر الطاعون الأكثر خطورة.
الشكل الدبلي
الشكل الأكثر شيوعا لمظاهر المرض. تظهر الغدد الليمفاوية المتضخمة بالقرب من موقع لدغة الحشرات (الإربية، الإبطية، عنق الرحم). في كثير من الأحيان تلتهب عقدة ليمفاوية واحدة، وفي كثير من الأحيان عدة عقدة ليمفاوية. عندما تلتهب عدة عقد ليمفاوية في وقت واحد، يتكون دبل مؤلم. في البداية، يكون للعقدة الليمفاوية قوام صلب ومؤلم عند الجس. تدريجيا، يصبح طريا، ويكتسب قواما يشبه العجين. بعد ذلك، إما أن تتحلل العقدة الليمفاوية أو تصبح متقرحة ومتصلبة. من العقدة الليمفاوية المصابة، يمكن أن تدخل العدوى إلى مجرى الدم، مع التطور اللاحق للإنتان الجرثومي. تستمر المرحلة الحادة من الطاعون الدبلي لمدة أسبوع تقريبًا.

أرز. 20. تظهر الصورة العقد الليمفاوية العنقية المصابة (الدبل). نزيف جلدي متعدد.

أرز. 21. في الصورة يؤثر الشكل الدبلي للطاعون على الغدد الليمفاوية العنقية. -نزيفات متعددة في الجلد.

أرز. 22. تظهر الصورة الشكل الدبلي للطاعون.
النماذج المشتركة (المعممة).
عندما يدخل العامل الممرض إلى مجرى الدم، تتطور أشكال واسعة النطاق (معممة) من الطاعون.
شكل الصرف الصحي الأساسي
إذا دخلت العدوى، متجاوزة الغدد الليمفاوية، الدم على الفور، فإن الشكل الإنتاني الأولي للمرض يتطور. يتطور التسمم بسرعة البرق. مع الانتشار الهائل لمسببات الأمراض في جسم المريض، يتم إنتاج عدد كبير من وسطاء الالتهابات. وهذا يؤدي إلى تطور متلازمة التخثر المنتشر داخل الأوعية (DIC)، والتي تؤثر على جميع الأعضاء الداخلية. يشكل النزيف في عضلة القلب والغدد الكظرية خطراً خاصاً على الجسم. تسبب الصدمة السامة المعدية المتقدمة وفاة المريض.
شكل إنتاني ثانوي للمرض
عندما تنتشر العدوى إلى ما هو أبعد من الغدد الليمفاوية المصابة وتدخل مسببات الأمراض إلى مجرى الدم، يتطور الإنتان المعدي، والذي يتجلى في التدهور الحاد في حالة المريض، وزيادة أعراض التسمم وتطور متلازمة مدينة دبي للإنترنت. تسبب الصدمة السامة المعدية المتقدمة وفاة المريض.

أرز. 23. في الصورة، الشكل الإنتاني للطاعون هو عواقب متلازمة التخثر المنتشر داخل الأوعية الدموية.
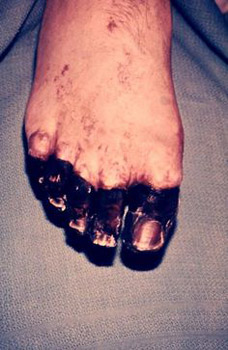
أرز. 24. في الصورة، الشكل الإنتاني للطاعون هو عواقب متلازمة التخثر المنتشر داخل الأوعية الدموية.
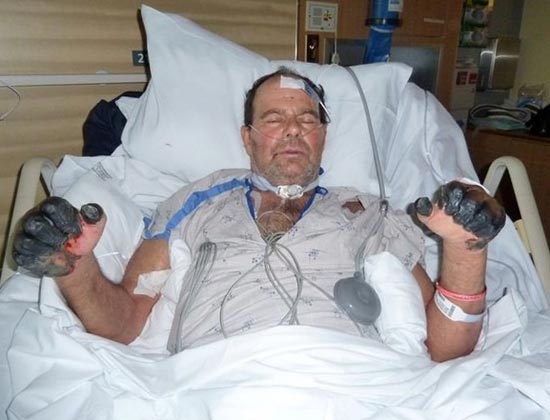
أرز. 25. بول جايلورد البالغ من العمر 59 عامًا (مقيم في بورتلاند بولاية أوريغون بالولايات المتحدة الأمريكية). دخلت بكتيريا الطاعون جسده من قطة ضالة. ونتيجة لتطور شكل إنتاني ثانوي من المرض، تم بتر أصابع يديه وقدميه.
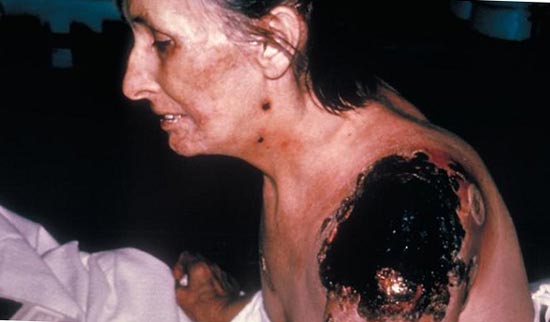
أرز. 26. عواقب متلازمة مدينة دبي للإنترنت.
أشكال المرض المنتشرة خارجيا
الشكل الرئوي الأولي
الشكل الرئوي للطاعون هو الشكل الأكثر خطورة وخطورة للمرض. تخترق العدوى الحويصلات الهوائية من خلال الرذاذ المحمول جواً. ويصاحب تلف أنسجة الرئة السعال وضيق التنفس. تحدث زيادة في درجة حرارة الجسم مع قشعريرة شديدة. يكون البلغم في بداية المرض ثخيناً وشفافاً (زجاجي)، ثم يصبح سائلاً رغوياً مختلطاً بالدم. البيانات الضئيلة من الفحوصات الجسدية لا تتوافق مع شدة المرض. تتطور متلازمة مدينة دبي للإنترنت. تتأثر الأعضاء الداخلية. يشكل النزيف في عضلة القلب والغدد الكظرية خطراً خاصاً على الجسم. تحدث وفاة المريض نتيجة لصدمة سامة معدية.
وعندما تتأثر الرئتان، يصبح المرضى معديين للغاية. إنهم يشكلون حول أنفسهم بؤرة لمرض معدٍ خطير بشكل خاص.
الشكل الرئوي الثانوي
وهو شكل خطير للغاية وشديد من المرض. تخترق مسببات الأمراض أنسجة الرئة من العقد الليمفاوية المصابة أو من خلال مجرى الدم أثناء الإنتان الجرثومي. الصورة السريرية ونتائج المرض هي نفسها كما في الشكل الرئوي الأولي.
شكل معوي
ويعتبر وجود هذا الشكل من المرض مثيرا للجدل. من المفترض أن العدوى تحدث من خلال استهلاك المنتجات الملوثة. في البداية، على خلفية متلازمة التسمم، تظهر آلام في البطن والقيء. ثم يأتي الإسهال والحوافز المتعددة (زحير). البراز غزير ومخاطي دموي.
أرز. 27. صورة بدلة مضادة للطاعون - معدات خاصة للعاملين في المجال الطبي عند القضاء على تفشي مرض معدي خطير بشكل خاص.
التشخيص المختبري للطاعون
أساس تشخيص الطاعون هو الكشف السريع عن عصية الطاعون. أولاً، يتم إجراء التنظير البكتيري للمسحات. بعد ذلك، يتم عزل ثقافة العامل الممرض الذي يصيب حيوانات التجارب.
المادة المستخدمة في البحث هي محتويات الدبل والبلغم والدم والبراز وقطع الأنسجة من أعضاء الحيوانات والجثث المتوفاة.
التنظير البكتيري
العامل المسبب للطاعون (يرسينيا بيستيس) هو عصيات ثنائية القطب على شكل قضيب. يعد تحليل الكشف عن عصية الطاعون عن طريق التنظير الجرثومي المباشر هو أبسط وأسرع طريقة. مدة انتظار النتيجة لا تزيد عن ساعتين.
محاصيل المواد البيولوجية
يتم عزل ثقافة مسبب الطاعون في مختبرات متخصصة ذات إجراءات أمنية مشددة مصممة للعمل معها. وقت نمو ثقافة العامل الممرض هو يومين. بعد ذلك، يتم إجراء اختبار حساسية للمضادات الحيوية.
الطرق المصلية
إن استخدام الطرق المصلية يجعل من الممكن تحديد وجود ونمو الأجسام المضادة في مصل دم المريض لمسببات الطاعون. الوقت لتلقي النتائج هو 7 أيام.

أرز. 28. يتم تشخيص الطاعون في مختبرات حساسة خاصة.

أرز. 29. الصورة توضح العوامل المسببة للطاعون. المجهر الفلوري.

أرز. 30. الصورة تظهر ثقافة يرسينيا بيستيس.
الحصانة من الطاعون
تتشكل الأجسام المضادة ضد إدخال مسبب الطاعون في وقت متأخر جدًا من تطور المرض. المناعة بعد المرض ليست طويلة الأمد أو مكثفة. وهناك حالات متكررة من المرض تكون بنفس خطورة الأولى.
علاج الطاعون
قبل بدء العلاج، يتم إدخال المريض إلى المستشفى في غرفة منفصلة. يرتدي الطاقم الطبي الذي يخدم المريض بدلة خاصة مضادة للطاعون.
علاج مضاد للجراثيم
يبدأ العلاج المضاد للبكتيريا عند ظهور العلامات والمظاهر الأولى للمرض. من بين المضادات الحيوية، يتم إعطاء الأفضلية للأدوية المضادة للبكتيريا من مجموعة أمينوغليكوزيد (ستربتوميسين)، ومجموعة التتراسيكلين (فيبروميسين، مورفوسيكلين)، ومجموعة الفلوروكينولون (سيبروفلوكساسين)، ومجموعة أنساميسين (ريفامبيسين). أثبت المضاد الحيوي من مجموعة الأمفينيكول (كورتريموكسازول) فعاليته في علاج الشكل الجلدي للمرض. بالنسبة للأشكال الإنتانية من المرض، يوصى بمزيج من المضادات الحيوية. مسار العلاج المضاد للبكتيريا لا يقل عن 7-10 أيام.
يهدف العلاج إلى مراحل مختلفة من تطور العملية المرضية
الهدف من العلاج المرضي هو تقليل متلازمة التسمم عن طريق إزالة السموم من دم المريض.
- يشار إلى إعطاء البلازما الطازجة المجمدة والأدوية البروتينية والريوبوليجلوسين وأدوية أخرى مع إدرار البول القسري.
- يتم تحقيق دوران الأوعية الدقيقة المحسن باستخدام trental بالاشتراك مع السالكوسريل أو البيكاميلون.
- في حالة حدوث نزيف، يتم إجراء فصل البلازما على الفور لتخفيف متلازمة التخثر المنتثر داخل الأوعية الدموية.
- إذا انخفض ضغط الدم، يوصف الدوباميد. تشير هذه الحالة إلى تعميم وتطور الإنتان.
علاج الأعراض
يهدف علاج الأعراض إلى قمع مظاهر (أعراض) الطاعون والقضاء عليها، وبالتالي تخفيف معاناة المريض. يهدف إلى القضاء على الألم والسعال وضيق التنفس والاختناق وعدم انتظام دقات القلب وما إلى ذلك.
ويعتبر المريض بصحة جيدة إذا اختفت جميع أعراض المرض وحصل على 3 نتائج تحاليل بكتريولوجية سلبية.
تدابير مكافحة الوباء
يعد التعرف على مريض الطاعون بمثابة إشارة لاتخاذ إجراءات فورية، والتي تشمل:
- تنفيذ تدابير الحجر الصحي؛
- العزل الفوري للمريض والعلاج الوقائي المضاد للبكتيريا لموظفي الخدمة؛
- التطهير في مصدر المرض.
- تطعيم الأشخاص الذين هم على اتصال مع المريض.
وبعد التطعيم باللقاح المضاد للطاعون، تستمر المناعة لمدة عام. إعادة التطعيم بعد 6 أشهر. الأشخاص المعرضون لخطر الإصابة مرة أخرى: الرعاة والصيادون والعمال الزراعيون وموظفو مؤسسات مكافحة الطاعون.

أرز. 31. في الصورة الفريق الطبي يرتدي بدلات مضادة للطاعون.
تشخيص المرض
يعتمد تشخيص الطاعون على العوامل التالية:
- أشكال المرض،
- بدأ العلاج في الوقت المناسب ،
- توافر الترسانة الكاملة من العلاجات الطبية وغير الطبية.
التشخيص الأكثر ملاءمة هو للمرضى الذين يعانون من تورط العقدة الليمفاوية. يصل معدل الوفيات لهذا النوع من المرض إلى 5٪. في الشكل الإنتاني للمرض يصل معدل الوفيات إلى 95٪.
الطاعون، وحتى مع استخدام جميع الأدوية والتلاعبات اللازمة، غالبًا ما ينتهي المرض بوفاة المريض. تنتشر مسببات أمراض الطاعون باستمرار في الطبيعة ولا يمكن تدميرها والسيطرة عليها بشكل كامل. تتنوع أعراض الطاعون وتعتمد على شكل المرض. الشكل الدبلي للطاعون هو الأكثر شيوعًا.
مقالات في قسم "العدوى الخطيرة بشكل خاص"الأكثر شعبية
عصية الطاعون (اللاتينية يرسينيا بيستيس) هي بكتيريا سالبة الجرام من عائلة البكتيريا المعوية.
يمكن للعامل المعدي للطاعون الدبلي أيضًا أن يسبب الالتهاب الرئوي (الطاعون الرئوي) والطاعون الإنتاني. الأشكال الثلاثة جميعها مسؤولة عن ارتفاع معدلات الوفيات في الأوبئة التي حدثت في تاريخ البشرية، مثل الطاعون الكبير والموت الأسود، والذي قتل الأخير ثلث سكان أوروبا بين عامي 1347 و1353.
كان علاج الخط الأول التقليدي لليرسينية الطاعونية هو الستربتوميسين أو الكلورامفينيكول أو التتراسيكلين. هناك أيضًا أدلة على فائدة استخدام الدوكسيسيكلين أو الجنتاميسين. تجدر الإشارة إلى أنه تم عزل سلالات مقاومة لواحد أو اثنين من العوامل المذكورة أعلاه، ويجب أن يعتمد العلاج، إن أمكن، على قابليتها للمضادات الحيوية. بالنسبة لبعض المرضى، لا يكون العلاج بالمضادات الحيوية وحده كافيًا، وقد تكون هناك حاجة إلى دعم الدورة الدموية أو الجهاز التنفسي أو الكلى.
إن:
يرسينيا بيستيس هي بكتيريا قضيبية الشكل سالبة الجرام تنتمي إلى عائلة البكتيريا المعوية.
التسلسل الجينومي الكامل متاح لاثنين من الأنواع الفرعية الثلاثة ليرسينيا الطاعونية: سلالة KIM (من البيوفار العصور الوسطى)، وسلالة CO92 (من البيوفار الشرقي، تم الحصول عليها من عزلة سريرية في الولايات المتحدة). اعتبارًا من عام 2006، تم مؤخرًا إكمال التسلسل الجينومي لسلالة بيوفار أنتيكا. كما هو الحال مع السلالات المسببة للأمراض الأخرى، هناك علامات على فقدان الطفرات الوظيفية. يبلغ طول كروموسوم سلالة KIM 4,600,755 زوجًا أساسيًا؛
يبلغ طول كروموسوم سلالة CO92 4,653,728 زوجًا أساسيًا. مثل أبناء عمومتها Y. السل الكاذب و Y. enterocolitica، Y. بيستيس تستضيف البلازميد pCD1. بالإضافة إلى ذلك، فهو يستضيف أيضًا اثنين من البلازميدات الأخرى، pPCP1 (وتسمى أيضًا pPla أو pPst) وpMT1 (وتسمى أيضًا pFra) والتي لا تحملها أنواع يرسينيا الأخرى. رموز pFra للفوسفوليباز D المهم لقدرة Y. Pestis على الانتقال عن طريق البراغيث. يرمز pPla للبروتياز Pla، الذي ينشط البلازمينوجين في المضيف البشري وهو عامل ضراوة مهم جدًا للطاعون الرئوي. تقوم هذه البلازميدات معًا، وجزيرة مسببة للأمراض تسمى HPI، بتشفير العديد من البروتينات التي تسبب التسبب في المرض، والتي تشتهر بها بكتيريا Y. Pestis. من بين أمور أخرى، تكون عوامل الفوعة هذه مطلوبة للالتصاق البكتيري وحقن البروتينات في الخلية المضيفة، وغزو البكتيريا في الخلية المضيفة (عبر نظام إفراز من النوع الثالث)، واكتساب وربط الحديد الذي يتم حصاده من خلايا الدم الحمراء (عبر حاملات الحديد). يُعتقد أن Y. بيستيس ينحدر من السل الكاذب، ويختلف فقط في وجود بلازميدات فوعة محددة.
كان العلاج التقليدي للخط الأول لليرسينية الطاعونية هو الستربتوميسين، والكلورامفينيكول، والتتراسيكلين، والفلوروكينولونات. هناك أيضًا أدلة جيدة تدعم استخدام الدوكسيسيكلين أو الجنتاميسين. تم عزل سلالات مقاومة؛ يجب أن يسترشد العلاج بحساسية المضادات الحيوية حيثما كان ذلك متاحًا. العلاج بالمضادات الحيوية وحده غير كافٍ لبعض المرضى، الذين قد يحتاجون أيضًا إلى دعم الدورة الدموية أو التنفس الصناعي أو الكلى.
(المادة من http://ru.wikipedia.org/wiki/Yersinia_pestis)
سُميت يرسينيا بيستيس على اسم أندريه يرسين عالم البكتيريا الفرنسي الذي أرسله معهد باستور إلى الشرق الأقصى (هونج كونج) لدراسة الطاعون حيث قام بعزل عصية الطاعون لأول مرة في عام 1894.
يرسينيا بيستيس هي في المقام الأول مسببات أمراض القوارض، حيث يكون البشر مضيفًا عرضيًا عندما يعضهم برغوث الفئران المصاب. يجذب البرغوث كائنات حية من بكتيريا Y. بيستيس إلى جهازه المعوي. تتكاثر هذه الكائنات الحية في البرغوث وتسد مقدمة البرغوث (الغرفة الهضمية). ثم تتقيأ بعض بكتيريا Y. بيستيس في البرغوث عندما يحصل البرغوث على وجبة الدم التالية وبالتالي ينقل العدوى إلى مضيف جديد. في غضون ساعات من الإصابة الأولية لدغة البراغيث، تنتشر العدوى إلى مجرى الدم، مما يؤدي إلى إصابة الكبد والطحال والرئتين، ويصاب المريض بالتهاب رئوي بكتيري حاد، مما يؤدي إلى وفاة أعداد كبيرة من الكائنات الحية في الهواء أثناء نوبات السعال إذا لم يتم علاجها. مع تطور وباء الطاعون الدبلي (خاصة في ظل ظروف الاكتظاظ الشديد وسوء التغذية والغزو الشديد للبراغيث)، فإنه يتحول في النهاية إلى شكل رئوي سائد، وهو أكثر صعوبة في السيطرة عليه ويتسبب في وفيات بنسبة 100 بالمائة.
وقد كشف التسلسل أن Y. Pestis هو مسبب مرضي ديناميكي للغاية وقابل للتكيف وقد خضع لتغيرات جينية سريعة. يبدو أنه تطور في وقت قصير جدًا من جرثومة معوية غير ضارة نسبيًا إلى مسببات الأمراض المنقولة بالدم. بمرور الوقت، اكتسبت بكتيريا Y.pestis جينات من بكتيريا وفيروسات أخرى سمحت لها بالعيش في الدم بدلاً من الأمعاء، وقد حدد الباحثون 21 منطقة، أو جزر التكيف، التي ربما تم الحصول عليها من كائنات حية أخرى.
وعلى العكس من ذلك، تمت موازنة اكتساب الجينات بفقدان الجينات. تم اكتشاف 149 جينًا معطلاً، أو جينات كاذبة، والتي مكنت ذات يوم بكتيريا Y. بيستيس من النمو في الأمعاء البشرية، ولكن لم تعد هناك حاجة إليها في البيئة الجديدة. وتشمل هذه الجينات المرتبطة بالالتصاق والتنقل واستعمار القناة الهضمية.
روسيا:
يرسينيا بيستيس، هي عصيات سلبية الغرام من عائلة البكتيريا المعوية، هي العامل المسبب للطاعون وربما أخطر مسببات الأمراض في التاريخ. وقد نسبت ما لا يقل عن 200 مليون حالة وفاة إلى هذا المرض حتى الآن.
سُميت يرسينيا بيستيس على اسم أندريه يرسين، عالم البكتيريا الفرنسي في معهد باستور في الشرق الأقصى (هونج كونج)، حيث اكتشف عصية الطاعون لأول مرة في عام 1894.
يرسينيا بيستيس هي مسببات الأمراض المسببة للتآكل في الغالب، وأصبح البشر مضيفها العرضي عندما تعرضوا للعض من قبل برغوث الفئران المصابة. حمل البرغوث كائنات حية من بكتيريا يرسينيا الطاعونية في جهازه المعوي، وتكاثرت هذه الكائنات في البرغوث وانسدادت في بطنه (القناة الهضمية متعددة الغرف).
يتم بعد ذلك نقل بعض أنواع اليرسينيا الطاعونية من البرغوث إلى مضيف جديد عندما تتناول وجبة الدم التالية، وفي غضون ساعة من لدغة البرغوث، تنتشر العدوى عبر مجرى الدم، لتصل إلى الكبد والطحال والرئتين. يصاب المريض بالتهاب رئوي بكتيري حاد، حيث يقوم بزفير كميات كبيرة من الكائنات الحية أثناء السعال. ويموت ما بين 50 و60% من المرضى إذا تركوا دون علاج. مع تقدم وباء الطاعون الدبلي (خاصة في ظروف الاكتظاظ وسوء التغذية والإصابة الشديدة بالبراغيث)، يتطور في النهاية إلى شكل هوائي في الغالب، وهو أمر أكثر صعوبة في السيطرة عليه ويبلغ معدل الوفيات 100٪.
وأظهرت النتائج أن يرسينيا الطاعونية هي مسببات الأمراض ديناميكية للغاية وقابلة للتكيف، وتخضع للتغير الوراثي السريع. بمرور الوقت، اكتسبت يرسينيا بيستيس جينات من البكتيريا والفيروسات الأخرى التي سمحت لها بالعيش ليس في الأمعاء، ولكن في الدم؛ في المجمل، حدد الباحثون 21 منطقة أو جزيرة للتكيف ربما اكتسبناها من كائنات حية أخرى.
وعلى العكس من ذلك، فإن اكتساب بعض الجينات يتم تعويضه بفقدان البعض الآخر. اكتشفوا 149 جينًا معطلاً، أو جينات كاذبة، كانت تسمح في السابق لليرسينيا الطاعونية بالنمو في الأمعاء البشرية ولكنها لم تعد مفيدة في بيئتها الجديدة. ترتبط هذه الجينات المفعَّلة بالالتزام المعوي، والحركة، والاستعمار.
الاستعلام عن قاعدة بيانات PubMed: يرسينيا بيستيس الجينوم الكامل 2000:2010
وجدت: 30 مقالة
ملخص لأحد المقالات: Sadovskaia NS، Mironov AA، Gel"fand MS.
خلاصة
أحد الاتجاهات الرئيسية في علم جينوم بدائيات النوى هو التحليل المقارن للمسارات الأيضية.
يمكن استخدام هذه الطريقة لتحليل الأنظمة المدروسة تجريبيًا للجينات المنظمة بشكل مشترك، بالإضافة إلى الجينات ذات الإشارات التنظيمية غير المعروفة. في هذه الدراسة قمنا بتطبيق التحليل المقارن للإشارات التنظيمية على جينات إنزيمات استقلاب الأحماض الدهنية من الإشريكية القولونية، المستدمية النزلية، ضمة الكوليرا، يرسينيا بيستيس. يتم تنظيم نسخ هذه الجينات بواسطة بروتين FadR. وصفنا تنظيم FadR لأكسدة الأحماض الدهنية طويلة السلسلة وجزئيًا للتخليق الحيوي للأحماض الدهنية. لقد أثبتنا أيضًا أن الجين yafH الذي يشفر هيدروجيناز acyl-CoA مطابق للجين FadE، الذي تم تحديده مسبقًا بواسطة التقنيات الوراثية.
إن:
واحدة من السمات الرئيسية لجينوم كائن بدائي النواة هو التحليل المقارن لأنواع التمثيل الغذائي. يمكن استخدام هذه الطريقة لتحليل البيانات التجريبية المتعلقة بالجينات المنظمة بشكل مشترك وكذلك الجينات ذات الوظائف التنظيمية غير المعروفة. في هذه الدراسة، قمنا بتطبيق تحليل مقارن للإشارات التنظيمية لجينات إنزيمات استقلاب الأحماض الدهنية في الإشريكية القولونية، والمستدمية النزلية، والضمة الكوليرية، واليرسينيا الطاعونية. يتم تنظيم نسخ هذه الجينات بواسطة بروتين FadR. نحن نصف تنظيم FadR لأكسدة الأحماض الدهنية طويلة السلسلة، وجزئيًا، ما يتم تصنيعه. نظهر أيضًا أن الجين yafH الذي يشفر نازع هيدروجين الأسيل-CoA مطابق لجين FadR الذي تم تحديده مسبقًا باستخدام التقنيات الجينية.
هناك أمراض مختلفة في العالم. لكن لم يتسبب أي منهم في رعب وخوف مثل الطاعون. هذا المرض لم يرحم منذ القدم. لقد أودى بحياة الملايين، بغض النظر عن الجنس والعمر ورفاهية الناس. اليوم، لم يعد المرض يجلب قدرا كبيرا من الموت والحزن. وبفضل عجائب الطب الحديث، تحول الطاعون إلى مرض أقل خطورة. ومع ذلك، لم يكن من الممكن القضاء على المرض بشكل كامل. لا تزال عصية الطاعون (يرسينيا بيستيس)، التي تسبب المرض، موجودة في هذا العالم وتصيب الناس.
سلف الممرض
سمح البحث الذي تم إجراؤه للعلماء باستخلاص نتيجة واحدة. عندما بدأت الحياة في الظهور على هذا الكوكب، لم يكن هناك عصا الطاعون بعد. منذ حوالي 15-20 ألف سنة كان هناك عامل ممرض يسمى السل الكاذب. وكان مستهلكًا للمواد العضوية الميتة، التي تتكاثر في فضلات الحيوانات وحول الجثث المدفونة في الأرض. أثارت عدة عوامل تطورها الإضافي. تتحول بعض مسببات مرض السل الكاذب إلى عصية الطاعون.
كيف حدث التطور
في تلك الأماكن التي نشأت فيها البؤر الأولية للطاعون، كان العامل المسبب للسل الكاذب يعيش في جحور الغرير (الطربجان). تطورها، أي ظهور عصا الطاعون، تم تسهيله من خلال عوامل معينة:
- وجود البراغيث على الحيوانات. عندما يدخل المرموط في سبات، تتراكم الحشرات على وجوههم. وكان هذا هو المكان الأكثر ملاءمة لهم للعيش فيه. في الشتاء، كانت درجة الحرارة في الحفرة دائمًا أقل من درجة التجمد. كان فم وأنف الحيوانات فقط مصدرًا للهواء الدافئ.
- وجود جروح نازفة على الغشاء المخاطي لتجويف فم الغرير. البراغيث التي تعيش على وجوههم تعض الحيوانات طوال فصل الشتاء. حدث نزيف في مواقع اللدغة. ولم يتوقفوا لأن الحيوانات كانت نائمة ودرجات حرارة أجسامها منخفضة. سيتوقف المرموط النشط عن النزيف بسرعة.
- وجود مرض السل الكاذب يرسينيا على أقدام الحيوانات. قبل السبات، قام التارباغانيون بتغطية مداخل جحورهم بفضلاتهم. ولهذا السبب، تراكمت مسببات أمراض السل الكاذب على أقدامهم.
عندما كانت الحيوانات في حالة سبات، غطت كماماتها بمخالبها. دخلت مسببات مرض السل الكاذب في الجروح المتكونة بسبب لدغات البراغيث. لن تتمكن هذه البكتيريا من البقاء على قيد الحياة في الدورة الدموية للحيوانات النشطة. كانت ستُقتل على الفور بواسطة البلاعم. ولكن في الغرير النائم لم تكن هناك تهديدات للإصابة بمرض السل الكاذب يرسينيا. تم تبريد الدم إلى درجات حرارة مناسبة، وتم "إيقاف تشغيل" الجهاز المناعي. وبالطبع حدثت ارتفاعات في درجات الحرارة، لكنها كانت نادرة وقصيرة المدة. لقد خلقوا الظروف المثالية للاختيار الطبيعي لأشكال مسببات الأمراض. كل هذه العمليات أدت في النهاية إلى ولادة عصية الطاعون.

الأوبئة المرضية في الماضي
لا يستطيع العلماء المعاصرون تحديد ما إذا كان الطاعون يطارد الناس دائمًا. ووفقا للمعلومات الباقية، لا يُعرف سوى ثلاثة أوبئة رئيسية. أولها، ما يسمى بطاعون جستنيان، بدأ حوالي أربعينيات القرن الخامس عشر في مصر. على مدار عدة عقود، دمرت عصية الطاعون جميع دول البحر الأبيض المتوسط تقريبًا.
أما الوباء الثاني، المسمى "الموت الأسود"، فقد تم تسجيله في منتصف القرن الرابع عشر. انتشر الطاعون من مصدر طبيعي في صحراء جوبي بسبب التغير المناخي المفاجئ. وانتشر العامل الممرض بعد ذلك إلى آسيا وأوروبا وشمال أفريقيا. كما تأثرت جزيرة جرينلاند بالمرض. أثر الوباء الثاني بشكل كبير على السكان. أودت عصا الطاعون بحياة ما يقرب من 60 مليون شخص.
بدأ وباء الطاعون الثالث في نهاية القرن التاسع عشر. وتم تسجيل تفشي المرض في الصين. في 6 أشهر مات 174 ألف شخص في هذا البلد. حدث التفشي التالي في الهند. بين عامي 1896 و1918، قتل العامل المسبب لمرض خطير 12.5 مليون شخص.

الطاعون والحداثة
وفي الوقت الحالي، يقوم العلماء بتحليل عواقب الأوبئة ودراسة المصادر التاريخية المهمة، ويطلقون على الطاعون اسم "ملكة الأمراض". وفي الوقت نفسه، لم يعد يسبب مثل هذا الخوف والرعب، لأنه لم يتم تسجيل المزيد من حالات تفشي المرض الكبرى في العالم، والتي أودت بحياة الملايين.
يتم الاحتفاظ بإحصائيات حول مظاهر الطاعون في العصر الحديث. وتشير منظمة الصحة العالمية إلى أنه بين عامي 2010 و2015، أصيب 3248 شخصا بالطاعون. وكانت هناك وفيات في 584 حالة. وهذا يعني أن 82% من الأشخاص تعافوا.
أسباب ضعف “قبضة” العامل الممرض
أصبحت عصا الطاعون أقل خطورة لعدة أسباب. أولا، بدأ الناس في مراعاة قواعد النظافة والنظافة. على سبيل المثال، يمكننا مقارنة الفترة الحديثة بالعصور الوسطى. منذ عدة قرون مضت، كان الناس في أوروبا الغربية يرمون كل فضلاتهم الغذائية وبرازهم مباشرة في الشوارع. وبسبب التلوث البيئي عانى سكان البلدة من أمراض مختلفة وماتوا بالطاعون.
ثانيًا، يعيش الأشخاص المعاصرون بعيدًا عن الأشخاص الوحيدين الذين يواجهون في أغلب الأحيان القوارض والبراغيث المصابة وهم الصيادون والسياح.
ثالثا، يعرف الطب اليوم طرقا فعالة لعلاج مرض خطير والوقاية منه. ابتكر الخبراء لقاحات وحددوا أدوية يمكنها القضاء على عصية الطاعون.

والآن عن العامل الممرض
إذا تحدثنا عن بنية عصية الطاعون، فإن يرسينيا بيستيس هي بكتيريا صغيرة سالبة الجرام. يتميز بتعدد الأشكال الواضح. يتم تأكيد ذلك من خلال الأشكال التي تحدث - حبيبية، خيطية، قارورة، مستطيلة، إلخ.
يرسينيا بيستيس هي بكتيريا حيوانية المصدر تنتمي إلى عائلة البكتيريا المعوية. تم إعطاء الاسم العام يرسينيا لهذه الكائنات الحية الدقيقة تكريما لعالم البكتيريا الفرنسي ألكسندر يرسين. كان هذا المتخصص هو الذي تمكن في عام 1894، أثناء دراسة المواد البيولوجية للأشخاص الذين ماتوا بسبب مرض خطير، من تحديد العامل الممرض.
إن الكائنات الحية الدقيقة القادرة على التسبب في الأوبئة ذات معدل الوفيات المرتفع كانت دائمًا محل اهتمام علماء الأحياء الدقيقة بعد اكتشافها. منذ اكتشاف بكتيريا يرسينيا بيستيس، قام المتخصصون بدراسة بنية البكتيريا (عصية الطاعون) وخصائصها. وكانت نتيجة بعض الأبحاث التي أجراها العلماء المحليون هي تجميع تصنيف العامل الممرض المعزول في أراضي اتحاد الجمهوريات الاشتراكية السوفياتية ومنغوليا في عام 1985.
طرق اختراق العصا
يعيش العامل المسبب للطاعون في جسم الثدييات الصغيرة. يتكاثر القضيب في الدورة الدموية. عندما يعض البرغوث حيوانًا مصابًا، فإنه يصبح حاملًا للعدوى. وفي جسم الحشرة تستقر البكتيريا في المحصول وتبدأ في التكاثر بشكل مكثف. بسبب الزيادة في عدد القضبان، يصبح تضخم الغدة الدرقية مسدودا. يبدأ البرغوث في الشعور بالجوع الشديد. ولإرضائها، تقفز من مالك إلى آخر، وتنشر العدوى بين الحيوانات.
تدخل العصا إلى جسم الإنسان بعدة طرق:
- عند لدغة برغوث مصاب.
- أثناء الاتصال غير المحمي بالمواد الملوثة والسوائل البيولوجية المصابة؛
- عن طريق استنشاق الجزيئات الصغيرة المصابة أو القطيرات الدقيقة (المحمولة جوا).

أشكال المرض وأعراضه
اعتمادا على طرق اختراق عصية الطاعون في الجسم، يتم تمييز 3 أشكال من المرض. أولهم الدبلي. مع مثل هذا الطاعون، يدخل العامل الممرض إلى الجهاز اللمفاوي البشري بعد لدغة البراغيث. بسبب المرض، تلتهب الغدد الليمفاوية وتصبح ما يسمى الدبل. وفي المراحل اللاحقة من الطاعون، تتحول إلى جروح متقيحة.
الشكل الثاني من المرض هو الإنتاني. مع ذلك، يدخل العامل الممرض مباشرة إلى الدورة الدموية. لا يتم تشكيل Buboes. يحدث الشكل الإنتاني عندما تدخل عصية الطاعون جسم الإنسان بطريقتين - بعد لدغة برغوث مصاب، وكذلك بعد ملامسة المواد المصابة (دخول العامل الممرض من خلال الآفات الجلدية).
الشكل الثالث هو الرئة. وينتقل من المرضى المصابين عن طريق الرذاذ المحمول جوا. يعتبر الشكل الرئوي للطاعون هو الأكثر خطورة. وبدون علاج، فإن تطور المرض في معظم الحالات يؤدي إلى الوفاة.

علاج الطاعون
لفترة طويلة، لم تكن البشرية على علم بطرق اختراق عصية الطاعون، ولم تكن لديها أي فكرة عن كيفية وقف المرض القاتل. توصل الأطباء إلى طرق غريبة مختلفة لم تؤدي إلى علاج. على سبيل المثال، في العصور الوسطى، أعد المعالجون جرعات غريبة من النباتات والثعابين المسحوقة، ونصحوا الناس بالهروب بسرعة ولفترة طويلة من المنطقة الملوثة.
اليوم، يتم علاج الطاعون بالمضادات الحيوية من مجموعة أمينوغليكوزيد (ستربتوميسين، أميكاسين، جنتاميسين)، التتراسيكلين، الريفامبيسين، الكلورامفينيكول. وتحدث نتائج مميتة في الحالات التي يحدث فيها المرض بشكل سريع البرق، ولا يتمكن المتخصصون من تحديد البكتيريا المسببة للأمراض في الوقت المناسب.

لا تزال عصية الطاعون، على الرغم من إنجازات الطب الحديث، من مسببات الأمراض الخبيثة. بؤر المرض في الطبيعة تحتل حوالي 7٪ من الأرض. تقع في السهول الصحراوية والسهوب في المرتفعات. يجب على الأشخاص الذين زاروا بؤر الطاعون الطبيعية الانتباه إلى صحتهم. عندما يدخل العامل الممرض الجسم، تستمر فترة الحضانة من عدة ساعات إلى 9 أيام. ثم تظهر الأعراض الأولى - ارتفاع درجة حرارة الجسم فجأة إلى 39 درجة أو أعلى، وتحدث تشنجات وقشعريرة وصداع شديد وآلام في العضلات، ويصبح التنفس صعبًا. مثل هذه الأعراض تتطلب عناية طبية فورية.









