Основные симптомы и синдромы при заболеваниях органов дыхания. Государственное образовательное учреждение
 ОСНОВНЫЕ КЛИНИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ДЫХАНИЯ l Это патологическое состояние организма, обусловленное нарушением бронхиальной проходимости, ведущее место в происхождении которого занимает бронхоспазм. Может быть первичный или вторичный (симптоматический). По характеру течения - пароксизмальный и хронический. Этот синдром наблюдается при заболеваниях и патологических состояниях, которые могут привести к нарушению проходимости бронхов, как вследствие спазма гладкой мускулатуры бронхов, так и вследствии набухания слизистой оболочки бронхов при различных воспалительных и застойных явлениях в легких, а также - закупорки бронхов различными жидкостями (рвотными массами, мокротой, гноем, кровью), инородным телом, опухолью. l Первичный бронхообструктивный синдром - это основа клиникоморфологических признаков бронхиальной астмы. При нем поражение бронхов характеризуется их гиперреактивноетыо. Характерным является приступ удушья. l Вторичный бронхообструктивный синдром встречается при различных состояниях (бронхиты, пневмонии, туберкулез, инородные тела, аутоиммунные болезни, гемодинамические нарушения в бронхолегочном аппарате).
ОСНОВНЫЕ КЛИНИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ДЫХАНИЯ l Это патологическое состояние организма, обусловленное нарушением бронхиальной проходимости, ведущее место в происхождении которого занимает бронхоспазм. Может быть первичный или вторичный (симптоматический). По характеру течения - пароксизмальный и хронический. Этот синдром наблюдается при заболеваниях и патологических состояниях, которые могут привести к нарушению проходимости бронхов, как вследствие спазма гладкой мускулатуры бронхов, так и вследствии набухания слизистой оболочки бронхов при различных воспалительных и застойных явлениях в легких, а также - закупорки бронхов различными жидкостями (рвотными массами, мокротой, гноем, кровью), инородным телом, опухолью. l Первичный бронхообструктивный синдром - это основа клиникоморфологических признаков бронхиальной астмы. При нем поражение бронхов характеризуется их гиперреактивноетыо. Характерным является приступ удушья. l Вторичный бронхообструктивный синдром встречается при различных состояниях (бронхиты, пневмонии, туберкулез, инородные тела, аутоиммунные болезни, гемодинамические нарушения в бронхолегочном аппарате).
 В клинической картине преобладают: l- Одышка. l - Приступы удушья. l - Кашель приступообразного характера. l - Общие симптомы (расстройства сна, аппетита, тремор из-за ги- перкапнии). l При сравнительной перкуссии на месте поражения определяется перкуторный звук с коробочным оттенком, ослабленное везикулярное дыхание, сухие или влажные хрипы при аускультации.
В клинической картине преобладают: l- Одышка. l - Приступы удушья. l - Кашель приступообразного характера. l - Общие симптомы (расстройства сна, аппетита, тремор из-за ги- перкапнии). l При сравнительной перкуссии на месте поражения определяется перкуторный звук с коробочным оттенком, ослабленное везикулярное дыхание, сухие или влажные хрипы при аускультации.
 Бронхоспазм l - комплекс клинических признаков, возникающий в виде приступов у больных бронхиальной астмой. Склонность к приступообразному спазму бронхов имеется у больных с морфологически интактными бронхами и у пациентов с хроническим бронхитом. В момент спазма бронхов у больного возникает приступ удушья, при котором особенно затруднен выдох, в разгар приступа появляется кашель с трудно отделяемой вязкой мокротой. При осмотре положение больного вынужденное (сидя), дыхание - шумное, хрипы дистантные, выдох резко удлинен, вены шеи набухшие. В акте дыхания активно участвует вспомогательная мускулатура, возникает диффузный цианоз. Грудная клетка находится в состоянии экспираторного напряжения, имеет бочкообразный вид. Аускультативно определяются резко удлиненный выдох, ослабление везикулярного дыхания; в большом количестве слышны обильные сухие свистящие хрипы.
Бронхоспазм l - комплекс клинических признаков, возникающий в виде приступов у больных бронхиальной астмой. Склонность к приступообразному спазму бронхов имеется у больных с морфологически интактными бронхами и у пациентов с хроническим бронхитом. В момент спазма бронхов у больного возникает приступ удушья, при котором особенно затруднен выдох, в разгар приступа появляется кашель с трудно отделяемой вязкой мокротой. При осмотре положение больного вынужденное (сидя), дыхание - шумное, хрипы дистантные, выдох резко удлинен, вены шеи набухшие. В акте дыхания активно участвует вспомогательная мускулатура, возникает диффузный цианоз. Грудная клетка находится в состоянии экспираторного напряжения, имеет бочкообразный вид. Аускультативно определяются резко удлиненный выдох, ослабление везикулярного дыхания; в большом количестве слышны обильные сухие свистящие хрипы.
 Синдром инфильтративного (или очагового) уплотнения легочной ткани l Это патологическое состояние, обусловленное проникновением в ткани легкого и накоплением в них клеточных элементов, жидкостей, различных химических веществ. Оно складывается из характерных морфологических, рентгенологических и клинических проявлений. l Инфильтрация может быть лейкоцитарной, лимфоцитарной, мак- рофагальной, эозинофильной, геморрагической. Лейкоцитарные инфильтраты часто осложняются нагноительными процессами (абсцесс легкого). Клиника зависит от заболевания, вызвавшего инфильтрат (например, пневмония, туберкулез). Имеет значение площадь поражения.
Синдром инфильтративного (или очагового) уплотнения легочной ткани l Это патологическое состояние, обусловленное проникновением в ткани легкого и накоплением в них клеточных элементов, жидкостей, различных химических веществ. Оно складывается из характерных морфологических, рентгенологических и клинических проявлений. l Инфильтрация может быть лейкоцитарной, лимфоцитарной, мак- рофагальной, эозинофильной, геморрагической. Лейкоцитарные инфильтраты часто осложняются нагноительными процессами (абсцесс легкого). Клиника зависит от заболевания, вызвавшего инфильтрат (например, пневмония, туберкулез). Имеет значение площадь поражения.
 В клинике синдрома преобладают: l - Кашель. l l l - Одышка. - Кровохарканье. - Боли в грудной клетке (при субплевральном расположении очага). l - Общие симптомы (температура, потливость, слабость и др.). l При аускультации наблюдается ослабленное везикулярное дыхание, притупление перкуторного звука, на противоположной стороне может быть усиленное везикулярное дыхание. Из патологических дыхательных шумов могут выслушиваться сухие и влажные хрипы.
В клинике синдрома преобладают: l - Кашель. l l l - Одышка. - Кровохарканье. - Боли в грудной клетке (при субплевральном расположении очага). l - Общие симптомы (температура, потливость, слабость и др.). l При аускультации наблюдается ослабленное везикулярное дыхание, притупление перкуторного звука, на противоположной стороне может быть усиленное везикулярное дыхание. Из патологических дыхательных шумов могут выслушиваться сухие и влажные хрипы.
 Синдром воздушной полости в легких l Воздушная полость возникает в результате деструкции легочной ткани (например, абсцесс, каверна). Может сообщаться или не сообщаться с бронхом. В симптоматике этого синдрома преобладают: - Кашель. - Кровохарканье. - Боли в грудной клетке на стороне поражения. - Большое количество мокроты при больших размерах полости (при бронхоэктазах). l - Симптомы интоксикации. l При аускультации над полостью выслушивается бронхиальное дыхание и влажные хрипы. Для подтверждения диагноза проводят рентгенологическое, бронхографическое исследования. l l l
Синдром воздушной полости в легких l Воздушная полость возникает в результате деструкции легочной ткани (например, абсцесс, каверна). Может сообщаться или не сообщаться с бронхом. В симптоматике этого синдрома преобладают: - Кашель. - Кровохарканье. - Боли в грудной клетке на стороне поражения. - Большое количество мокроты при больших размерах полости (при бронхоэктазах). l - Симптомы интоксикации. l При аускультации над полостью выслушивается бронхиальное дыхание и влажные хрипы. Для подтверждения диагноза проводят рентгенологическое, бронхографическое исследования. l l l
 Синдром ателектаза l l l l Ателектаз - это патологическое состояние легкого или его части, при котором легочные альвеолы не содержат воздуха, в результате чего их стенки спадаются. Ателектаз может быть врожденным и приобретенным. 1. Обтурационный ателектаз - при полном или почти полном закрытии просвета бронха. При этом возникает: а) пароксизмальная одышка, б) упорный сухой кашель, в) диффузный цианоз, г) тахипноэ, д) западение пораженной половины грудной клетки со сближением ребер.
Синдром ателектаза l l l l Ателектаз - это патологическое состояние легкого или его части, при котором легочные альвеолы не содержат воздуха, в результате чего их стенки спадаются. Ателектаз может быть врожденным и приобретенным. 1. Обтурационный ателектаз - при полном или почти полном закрытии просвета бронха. При этом возникает: а) пароксизмальная одышка, б) упорный сухой кашель, в) диффузный цианоз, г) тахипноэ, д) западение пораженной половины грудной клетки со сближением ребер.
 l 2. Компрессионный ателектаз - при внешнем сдавлении легочной ткани из-за объемных процессов (например, при экссудативном плеврите). l 3. Дистензионный (или функциональный) ателектаз - при нарушении условий для расправления легкого на вдохе. Возникает у ослабленных больных после наркоза, при отравлении барбитуратами, из-за угнетения дыхательного центра. Обычно это небольшой участок легочной ткани в нижних отделах легких. Развитие этого ателектаза мало отражается на дыхательной функции. l 4. Смешанные (парапневмонические) ателектазы – при сочетании обтурации бронхов, компрессии и дистензии легочной ткани.
l 2. Компрессионный ателектаз - при внешнем сдавлении легочной ткани из-за объемных процессов (например, при экссудативном плеврите). l 3. Дистензионный (или функциональный) ателектаз - при нарушении условий для расправления легкого на вдохе. Возникает у ослабленных больных после наркоза, при отравлении барбитуратами, из-за угнетения дыхательного центра. Обычно это небольшой участок легочной ткани в нижних отделах легких. Развитие этого ателектаза мало отражается на дыхательной функции. l 4. Смешанные (парапневмонические) ателектазы – при сочетании обтурации бронхов, компрессии и дистензии легочной ткани.
 Синдром повышенной воздушности легочной ткани (эмфизема) l Эмфизема - это патологическое состояние, которое характеризуется расширением воздушных пространств легких, расположенных дистальнее герминальных бронхов, наступающее из-за снижения эластичности легочной ткани. l Она может быть первичной и вторичной. В развитии этого синдрома играет роль расстройство кровообращения в сети легочных капилляров и разрушение альвеолярных перегородок. Легкое утрачивает эластичность и силу эластической тяги. В результате стенки бронхиол спадаются. Этому способствуют различные физические и химические факторы (например, эмфизема у музыкантов, играющих на духовых инструментах), заболевания органов дыхания, при которых развивается обструкция мелких бронхов (обструктивный или дистальный бронхит), нарушение функции дыхательного центра в регуляции вдоха и выдоха. Клиника: - Одышка (непостоянная, экспираторная). - Кашель. При перкуссии над легкими - звук с коробочным оттенком. Дыхание ослабленное («ватное»). l l
Синдром повышенной воздушности легочной ткани (эмфизема) l Эмфизема - это патологическое состояние, которое характеризуется расширением воздушных пространств легких, расположенных дистальнее герминальных бронхов, наступающее из-за снижения эластичности легочной ткани. l Она может быть первичной и вторичной. В развитии этого синдрома играет роль расстройство кровообращения в сети легочных капилляров и разрушение альвеолярных перегородок. Легкое утрачивает эластичность и силу эластической тяги. В результате стенки бронхиол спадаются. Этому способствуют различные физические и химические факторы (например, эмфизема у музыкантов, играющих на духовых инструментах), заболевания органов дыхания, при которых развивается обструкция мелких бронхов (обструктивный или дистальный бронхит), нарушение функции дыхательного центра в регуляции вдоха и выдоха. Клиника: - Одышка (непостоянная, экспираторная). - Кашель. При перкуссии над легкими - звук с коробочным оттенком. Дыхание ослабленное («ватное»). l l
 Синдром скопления жидкости в плевральной полости (уплотнения) Это клинико-рентгенологический и лабораторный симптомокомплекс, обусловленный жидкостью, скапливающейся в плевральной полости или из-за поражения плевры, или из-за общих электролитных нарушений в организме. Жидкость может быть экссудатом (при воспалении), транссудатом (гемоторакс). Если транссудат состоит из лимфы, то это - хилоторакс (возникает при повреждении грудного лимфатического протока, при туберкулезе средостения или опухоли средостения). Жидкость поджимает легкое, развивается компрессия альвеол. l Клиника: - Одышка. l - Боли или чувство тяжести в грудной клетке. l - Общие жалобы. l
Синдром скопления жидкости в плевральной полости (уплотнения) Это клинико-рентгенологический и лабораторный симптомокомплекс, обусловленный жидкостью, скапливающейся в плевральной полости или из-за поражения плевры, или из-за общих электролитных нарушений в организме. Жидкость может быть экссудатом (при воспалении), транссудатом (гемоторакс). Если транссудат состоит из лимфы, то это - хилоторакс (возникает при повреждении грудного лимфатического протока, при туберкулезе средостения или опухоли средостения). Жидкость поджимает легкое, развивается компрессия альвеол. l Клиника: - Одышка. l - Боли или чувство тяжести в грудной клетке. l - Общие жалобы. l
 Синдром скопления воздуха в плевральной полости (пневмоторакс) Пневмоторакс - это патологическое состояние, характеризующееся скоплением воздуха между париетальной и висцеральной плеврой. l Может быть односторонним и двусторонним, частичным и полным, открытым и закрытым. l Причины: повреждение грудной клетки (посттравматический), спонтанный, искусственный (при лечении туберкулеза). l l l Клиника: - Острая дыхательная и правожелудочковая недостаточность (поверхностное дыхание, цианоз). l - Грубое бронхиальное дыхание, отсутствие везикулярного дыхания (табл. 2).
Синдром скопления воздуха в плевральной полости (пневмоторакс) Пневмоторакс - это патологическое состояние, характеризующееся скоплением воздуха между париетальной и висцеральной плеврой. l Может быть односторонним и двусторонним, частичным и полным, открытым и закрытым. l Причины: повреждение грудной клетки (посттравматический), спонтанный, искусственный (при лечении туберкулеза). l l l Клиника: - Острая дыхательная и правожелудочковая недостаточность (поверхностное дыхание, цианоз). l - Грубое бронхиальное дыхание, отсутствие везикулярного дыхания (табл. 2).
 Дыхательная недостаточность l Дыхательная недостаточность - это патологическое состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо он достигается такой работой дыхательного аппарата, которая снижает функциональные возможности организма. l Основными механизмами развития этого синдрома являются нарушение процессов вентиляции альвеол, диффузии молекулярного кислорода и углекислого газа и перфузии крови через каппилярные сосуды.
Дыхательная недостаточность l Дыхательная недостаточность - это патологическое состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо он достигается такой работой дыхательного аппарата, которая снижает функциональные возможности организма. l Основными механизмами развития этого синдрома являются нарушение процессов вентиляции альвеол, диффузии молекулярного кислорода и углекислого газа и перфузии крови через каппилярные сосуды.
 Существует 3 типа нарушения вентиляции легких: l l l - Обструктивный. - Рестриктивный. - Смешанный. Дыхательная недостаточность может быть первичной и вторичнойу острой и хронической, латентной и явной, парциальной и глобальной. Клинически дыхательная недостаточность проявляется одышкой, тахикардией, цианозом и при крайней степени выраженности может сопровождаться нарушением сознания и судорогами. О степени дыхательной недостаточности судят по функциональным показателям аппарата внешнего дыхания. Существует клиническая классификация дыхательной недостаточности: І степень - одышка возникает только при физическом напряжении; ІІстепень - появление одышки при незначительной физической нагрузке; ІІІстепень - наличие одышки в покое. Выделение синдромов является важным этапом диагностического процесса при заболеваниях легких, который завершается
Существует 3 типа нарушения вентиляции легких: l l l - Обструктивный. - Рестриктивный. - Смешанный. Дыхательная недостаточность может быть первичной и вторичнойу острой и хронической, латентной и явной, парциальной и глобальной. Клинически дыхательная недостаточность проявляется одышкой, тахикардией, цианозом и при крайней степени выраженности может сопровождаться нарушением сознания и судорогами. О степени дыхательной недостаточности судят по функциональным показателям аппарата внешнего дыхания. Существует клиническая классификация дыхательной недостаточности: І степень - одышка возникает только при физическом напряжении; ІІстепень - появление одышки при незначительной физической нагрузке; ІІІстепень - наличие одышки в покое. Выделение синдромов является важным этапом диагностического процесса при заболеваниях легких, который завершается
Синдром бронхиальной обструкции (или бронхоспастический синдром)
Это патологическое состояние организма, обусловленное нарушением бронхиальной проходимости, ведущее место в происхождении которого занимает бронхоспазм. Может быть первичный или вторичный (симптоматический). По характеру течения - пароксизмальный и хронический. Этот синдром наблюдается при заболеваниях и патологических состояниях, которые могут привести к нарушению проходимости бронхов, как вследствие спазма гладкой мускулатуры бронхов, так и вследствии набухания слизистой оболочки бронхов при различных воспалительных и застойных явлениях в легких, а также - закупорки бронхов различными жидкостями (рвотными массами, мокротой, гноем, кровью), инородным телом, опухолью.
Первичный бронхообструктивный синдром - это основа клинико-морфологических признаков бронхиальной астмы. При нем поражение бронхов характеризуется их гиперреактивностью. Характерным является приступ удушья.
Вторичный бронхообструктивный синдром встречается при различных состояниях (бронхиты, пневмонии, туберкулез, инородные тела, аутоиммунные болезни, гемодинамические нарушения в бронхолегочном аппарате).
В клинической картине преобладают:
- Одышка.
- Приступы удушья.
- Кашель приступообразного характера.
- Общие симптомы (расстройства сна, аппетита, тремор из-за ги- перкапнии).
Синдром инфильтративного (или очагового) уплотнения легочной ткани
Это патологическое состояние, обусловленное проникновением в ткани легкого и накоплением в них клеточных элементов, жидкостей, различных химических веществ. Оно складывается из характерных морфологических, рентгенологических и клинических проявлений.
Инфильтрация может быть лейкоцитарной, лимфоцитарной, мак- рофагальной, эозинофильной, геморрагической. Лейкоцитарные инфильтраты часто осложняются нагноительными процессами (абсцесс легкого). Клиника зависит от заболевания, вызвавшего инфильтрат (например, пневмония, туберкулез). Имеет значение площадь поражения.
В клинике синдрома преобладают:
- Кашель.
- Одышка.
- Кровохарканье.
- Боли в грудной клетке (при субплевральном расположении очага).
- Общие симптомы (температура, потливость, слабость и др.).
Синдром воздушной полости в легких
Воздушная полость возникает в результате деструкции легочной ткани (например, абсцесс, каверна). Может сообщаться или не сообщаться с бронхом.
В симптоматике этого синдрома преобладают:
- Кашель.
- Кровохарканье.
- Боли в грудной клетке на стороне поражения.
- Большое количество мокроты при больших размерах полости (при бронхоэктазах).
- Симптомы интоксикации.
Синдром ателектаза
Ателектаз - это патологическое состояние легкого или его части, при котором легочные альвеолы не содержат воздуха, в результате чего их стенки спадаются. Ателектаз может быть врожденным и приобретенным.
- Обтурационный ателектаз - при полном или почти полном закрытии просвета бронха. При этом возникает:
б) упорный сухой кашель,
в) диффузный цианоз,
г)тахипноэ,
д) западение пораженной половины грудной клетки со сближением ребер.
- Компрессионный ателектаз - при внешнем сдавлении легочной ткани из-за объемных процессов (например, при экссудативном плеврите).
- Дистензионный (или функциональный) ателектаз - при нарушении условий для расправления легкого на вдохе. Возникает у ослабленных больных после наркоза, при отравлении барбитуратами, из-за угнетения дыхательного центра. Обычно это небольшой участок легочной ткани в нижних отделах легких. Развитие этого ателектаза мало отражается на дыхательной функции.
- Смешанные (парапневмонические) ателектазы - при сочетании обтурации бронхов, компрессии и дистензии легочной ткани.
Синдром повышенной воздушности легочной ткани (эмфизема)
Эмфизема - это патологическое состояние, которое характеризуется расширением воздушных пространств легких, расположенных дистальнее терминальных бронхов, наступающее из-за снижения эластичности легочной ткани.
Она может быть первичной и вторичной. В развитии этого синдрома играет роль расстройство кровообращения в сети легочных капилляров и разрушение альвеолярных перегородок. Легкое утрачивает эластичность и силу эластической тяги. В результате стенки бронхиол спадаются. Этому способствуют различные физические и химические факторы (например, эмфизема у музыкантов, играющих на духовых инструментах), заболевания органов дыхания, при которых развивается обструкция мелких бронхов (обструктивный или дистальный бронхит), нарушение функции дыхательного центра в регуляции вдоха и выдоха.
Клиника:
- Одышка (непостоянная, экспираторная).
- Кашель.
Синдром скопления жидкости в плевральной полости
Это клинико-рентгенологический и лабораторный симптомокомп- лекс, обусловленный жидкостью, скапливающейся в плевральной полости или из-за поражения плевры, или из-за общих электролитных нарушений в организме. Жидкость может быть экссудатом (при воспалении), транссудатом (гемоторакс). Если транссудат состоит из лимфы, то это - хилоторакс (возникает при повреждении грудного лимфатического протока, при туберкулезе средостения или опухоли средостения). Жидкость поджимает легкое, развивается компрессия альвеол.
Клиника:
- Одышка.
- Боли или чувство тяжести в грудной клетке.
- Общие жалобы.
Пневмоторакс - это патологическое состояние, характеризующееся скоплением воздуха между париетальной и висцеральной плеврой.
Может быть односторонним и двусторонним, частичным и полным, открытым и закрытым.
Причины: повреждение грудной клетки (посттравматический), спонтанный, искусственный (при лечении туберкулеза).
Клиника:
- Острая дыхательная и правожелудочковая недостаточность (поверхностное дыхание, цианоз).
- Грубое бронхиальное дыхание, отсутствие везикулярного дыхания (табл. 2).
Дыхательная недостаточность - это патологическое состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо он достигается такой работой дыхательного аппарата, которая снижает функциональные возможности организма.
Основными механизмами развития этого синдрома являются нарушение процессов вентиляции альвеол, диффузии молекулярного кислорода и углекислого газа и перфузии крови через каппилярные сосуды.
Таблица 2
Диагностика основных бронхолегочных синдромов
|
Синдром |
Осмотр |
Голосовое дрожание, бронхофо ния |
Нерку торный звук |
Основной дыха теъьныи шум |
Побочный дыхате чь ныи шум |
|
1 Гидрото |
1. Увеличение |
Ослабле |
Тупой |
Ослаб |
Нет |
|
раке |
в объеме поло |
ны или |
|
ленное |
|
|
|
вины грудной |
не прово |
|
дыхание |
|
|
|
клетки; |
дятся |
|
или не |
|
|
|
2. Отставание |
|
|
прово |
|
|
|
ее в дыхании |
|
|
дится |
|
|
|
3. Сглажен |
|
|
|
|
|
|
ность межре- |
|
|
|
|
|
|
берных про |
|
|
|
|
|
|
межутков |
|
|
|
|
|
2. Пневмо |
То же |
То же |
Тимпа- |
То же |
Нет |
|
торакс |
|
|
ниче |
|
|
|
|
|
|
ский ч |
1 | |
|
|
3 Фиброто |
1. Уменьше |
То же |
Приту |
То же |
Нет или |
|
раке или |
ние в объеме |
|
пление |
|
иногда(при |
|
шварты |
половины |
|
|
|
наличии |
|
|
грудной клет |
|
|
|
шварт) - |
|
|
ки |
|
|
|
шум тре |
|
|
2. Отставание |
|
|
|
ния плевры |
|
|
в дыхании |
|
J |
|
|
Продолжение гпабл 2
|
Синдрои |
Ос мотр |
Го юсовое дрот аиие, ороихофо ни я |
II ер к у торный тук |
Ос нов пои di i ха ПК 1 ьпыи ш у м |
1 Побочный дыха те и? иыишум | |
|
4 До 1 свое вое пачи тельное уплотне ние |
Отставание в дыхании пораженной половины грудной клетки |
Усилены |
Притуп ление (выра женное) |
Патоло гическое бронхи альное дыхание |
Шум тре 1 ния плевры 1 |
|
5 Очаговое воспали тельное уплотне ние |
Отставание в дыхании пораженной половины грудной клетки |
Усилены |
Притуп ление |
Бронхо везику лярное дыхание |
Влажные мелко* и среднепузырчатые звучные! хрипы |
|
6 Полость в легком, со единенная с бронхом (более 5 см в диаметре и гладко стенная) |
То же |
Усилены |
Тимпа- нический |
Амфо рическое дыхание |
Влажные крупно- пузырчатые звучные хрипы |
|
7 Обтура ционныи ателектаз |
Западение части грудной клетки и отставание в дыхании |
Ослаб лены |
Притуп ление |
Ослаб ленное дыхание |
Нет |
|
8 Кочпрес сионныи ателектаз |
Отставание в дыхании пораженной половины грудной клетки |
Усиле ны |
Притупление с тимпани- ческим оттенком |
Патоло гическое бронхи альное дыхание |
Крепита ция |
|
9 Сужение, Форма груд бронхов | ной клетки вязким экс | не изменена, судатом i отставания (острый при дыхании бронхит) j нет |
Не изменены |
Ясный легочный звук |
Жесткое дыхание |
Сухие хрипы L - j |
|
|
10 Эмфизема пегких (без сопутст вующего броихооб с тру к т ив ного син дрома) |
Эмфизема тозная грудная клетка |
Ослаблены, но одинаковы над симмет ричны ми уча стками легких |
Коробочный звук |
Ослаб ленное везику лярное дыхание |
Нет |
|
11 Началъ ньк стадии воспаления дочц 1егко го |
Може г быть небольшое отсгавание в дыхании |
Усиле ны |
Притупление с тимпани ческим оттенком |
Ослаб ленное везику лярное дыхание |
Крепита ция |
Обычно развивается у больных, страдающих хроническими заболеваниями легких, с наличием эмфиземы и пневмосклероза, но может быть у пациентов с острыми болезнями, с выключением из дыхания большой массы легких (пневмония, плеврит).
Существует 3 типа нарушения вентиляции легких:
- Обструктивный.
- Рестриктивный,
- Смешанный.
Клинически дыхательная недостаточность проявляется одышкой, тахикардией, цианозом и при крайней степени выраженности может сопровождаться нарушением сознания и судорогами.
О степени дыхательной недостаточности судят по функциональным показателям аппарата внешнего дыхания.
Существует клиническая классификация дыхательной недостаточности:
- степень - одышка возникает только при физическом напряжении;
- степень - появление одышки при незначительной физической нагрузке;
- степень - наличие одышки в покое.
ИССЛЕДОВАНИЕ ДЫХАТЕЛЬНОЙ СИСТЕМЫ (ЖАЛОБЫ, АНАМНЕЗ, ОСМОТР, ПАЛЬПАЦИЯ, ПЕРКУССИЯ, АУСКУЛЬТАЦИЯ, ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ) .
ОСНОВНЫЕ КЛИНИЧЕСКИЕ СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ДЫХАНИЯ .
И сследование дыхательной системы
Первое, что врач должен выяснить у больных с заболеваниями дыхательной системы, - это жалобы больного, которые делятся на основные и дополнительные (общие). К основным жалобам относятся: одышка (крайняя степень одышки - удушье), кашель, кровохаркание, боли в грудной клетке. Больные с патологией легких могут не предъявлять активных жалоб на одышку, поэтому необходимо целенаправленно расспрашивать их.
При наличии одной из вышеперечисленных жалоб необходимо выяснить у больного наличие или отсутствие остальных. Каждая жалоба больного должна тщательно исследоваться по следующей схеме (или алгоритму).
Метод перкуссии предложен Л. Ауэнбругером в 1761 году (рис. 20, стр. 50). Перкуссия (дословно - «через кожу») позволяет получить информацию о легких через грудную стенку. Различная плотность тканей, содержащих разное количество воздуха, соответствует разному звучанию перкуторного звука. Громкость, высота и продолжительность при перкуссии грудной клетки звука зависят от плотности и упругости перкутируемого участка. Чем меньше содержание воздуха в перкутируемой зоне и больше плотных элементов, тем звук более тихий, короткий, тупой.
Условия проведения перкуссии
1. Положение больного - сидячее или стоячее. В исключительных случаях (у тяжелобольных) можно проводить перкуссию в положении лежа.
2. Теплое и тихое помещение (палата).
3. Удобное положение медсестр ы у постели больного.
4.Палец-плессиметр должен быть плотно прижат к перкутируемой поверхности, движения другой руки производятся только в лучезапястном суставе.
5. При проведении топографической перкуссии палец-плессиметр устанавливается параллельно предполагаемой границе легких.
6. Сравнительная перкуссия проводится в строго симметричных отделах грудной клетки (справа и слева), и, таким образом, нельзятсравнивать верхние и нижние участки легких (рис. 5).
Рис. 5
Правильное положение рук при перкуссии пальцем по пальцу
Синдром бронхиальной обструкции (или бронхоспастический синдром)
Это патологическое состояние организма, обусловленное нарушением бронхиальной проходимости, ведущее место в происхождении которого занимает бронхоспазм. Может быть первичный или вторичный (симптоматический). По характеру течения - пароксизмальный и хронический. Этот синдром наблюдается при заболеваниях и патологических состояниях, которые могут привести к нарушению проходимости бронхов, как вследствие спазма гладкой мускулатуры бронхов, так и вследствии набухания слизистой оболочки бронхов при различных воспалительных и застойных явлениях в легких, а также - закупорки бронхов различными жидкостями (рвотными массами, мокротой, гноем, кровью), инородным телом, опухолью.
Первичный бронхообструктивный синдром - это основа клинико-морфологических признаков бронхиальной астмы. При нем поражение бронхов характеризуется их гиперреактивноетыо. Характерным является приступ удушья.
Вторичный бронхообструктивный синдром встречается при различных состояниях (бронхиты, пневмонии, туберкулез, инородные тела, аутоиммунные болезни, гемодинамические нарушения в бронхолегочном аппарате).
В клинической картине преобладают:
Одышка.
Приступы удушья.
Кашель приступообразного характера.
Общие симптомы (расстройства сна, аппетита, тремор из-за ги- перкапнии).
При сравнительной перкуссии на месте поражения определяется перкуторный звук с коробочным оттенком, ослабленное везикулярное дыхание, сухие или влажные хрипы при аускультации.
уплотнения легочной ткани
Это патологическое состояние, обусловленное проникновением в ткани легкого и накоплением в них клеточных элементов, жидкостей, различных химических веществ. Оно складывается из характерных морфологических, рентгенологических и клинических проявлений.
Инфильтрация может быть лейкоцитарной, лимфоцитарной, мак- рофагальной, эозинофильной, геморрагической. Лейкоцитарные инфильтраты часто осложняются нагноительными процессами (абсцесс легкого). Клиника зависит от заболевания, вызвавшего инфильтрат (например, пневмония, туберкулез). Имеет значение площадь поражения.
В клинике синдрома преобладают:
Кашель.
Одышка.
Кровохарканье.
Боли в грудной клетке (при субплевральном расположении очага).
Общие симптомы (температура, потливость, слабость и др.).
При аускультации наблюдается ослабленное везикулярное дыхание, притупление перкуторного звука, на противоположной стороне может быть усиленное везикулярное дыхание. Из патологических дыхательных шумов могут выслушиваться сухие и влажные хрипы.
Синдром повышенной воздушности легочной ткани (эмфизема)
Эмфизема - это патологическое состояние, которое характеризуется расширением воздушных пространств легких, расположенных дистальнее герминальных бронхов, наступающее из-за снижения эластичности легочной ткани.
Она может быть первичной и вторичной. В развитии этого синдрома играет роль расстройство кровообращения в сети легочных капилляров и разрушение альвеолярных перегородок. Легкое утрачивает эластичность и силу эластической тяги. В результате стенки бронхиол спадаются. Этому способствуют различные физические и химические факторы (например, эмфизема у музыкантов, играющих на духовых инструментах), заболевания органов дыхания, при которых развивается обструкция мелких бронхов (обструктивный или дистальный бронхит), нарушение функции дыхательного центра в регуляции вдоха и выдоха.
Клиника:
Одышка (непостоянная, экспираторная).
Кашель.
При перкуссии над легкими - звук с коробочным оттенком. Дыхание ослабленное («ватное»).
Синдром скопления жидкости в плевральной полости
Это клинико-рентгенологический и лабораторный симптомокомплекс, обусловленный жидкостью, скапливающейся в плевральной полости или из-за поражения плевры, или из-за общих электролитных нарушений в организме. Жидкость может быть экссудатом (при воспалении), транссудатом (гемоторакс). Если транссудат состоит из лимфы, то это - хилоторакс (возникает при повреждении грудного лимфатического протока, при туберкулезе средостения или опухоли средостения). Жидкость поджимает легкое, развивается компрессия альвеол.
Клиника:
Одышка.
Боли или чувство тяжести в грудной клетке.
Общие жалобы.
Синдром скопления воздуха в плевральной полости (пневмоторакс)
Пневмоторакс - это патологическое состояние, характеризующееся скоплением воздуха между париетальной и висцеральной плеврой.
Может быть односторонним и двусторонним, частичным и полным, открытым и закрытым.
Причины: повреждение грудной клетки (посттравматический), спонтанный, искусственный (при лечении туберкулеза).
Клиника:
Острая дыхательная и правожелудочковая недостаточность (поверхностное дыхание, цианоз).
Грубое бронхиальное дыхание, отсутствие везикулярного дыхания (табл. 2).
Дыхательная недостаточность - это патологическое состояние организма, при котором либо не обеспечивается поддержание нормального газового состава крови, либо он достигается такой работой дыхательного аппарата, которая снижает функциональные возможности организма.
Основными механизмами развития этого синдрома являются нарушение процессов вентиляции альвеол, диффузии молекулярного кислорода и углекислого газа и перфузии крови через каппилярные сосуды.
Таблица 2
Диагностика основных бронхолегочных синдромов.
СТАВРОПОЛЬСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯКафедра пропедевтики внутренних болезней
Методическая разработка
Для самостоятельной работы студентов III курса
Тема: «Основные клинические синдромы при заболеваниях органов дыхания»
Ставрополь
Основные клинические синдромы при заболеваниях
органов дыхания
Синдром – это совокупность симптомов, объединённых единым механизмом развития (патогенезом)
Выделяют следующие лёгочные синдромы:
1. Синдром нормальной лёгочной ткани
2. Синдром очагового уплотнения лёгочной ткани
3. Синдром долевого уплотнения лёгочной ткани
4. Синдром полости в лёгочной ткани
5. Синдром обтурационного ателектаза
6. Синдром компрессионного ателектаза
7. Синдром скопления жидкости в плевральной полости
8. Синдром скопления воздуха в плевральной полости
9. Синдром избыточного содержания воздуха в лёгких
10. Синдром сужения бронхов вязким экссудатом
11. Синдром бронхообструкции
12. Синдром фиброторакса или шварт
13. Синдром дыхательной недостаточности
Совокупность симптомов при том или ином лёгочном синдроме обнаруживается при использовании основных (общий осмотр, осмотр грудной клетки, пальпация, перкуссия, аускультация) и дополнительных (рентгенография органов грудной клетки, анализ крови и мокроты) методов исследования.
Синдром нормальной лёгочной ткани
^
Жалобы: нет
Осмотр грудной клетки : грудная клетка правильной формы, обе половины грудной клетки симметричны, принимают одинаковое участие в акте дыхания. Число дыхательных движений 16-18 в минуту. Дыхание ритмичное, тип дыхания – смешанный.
Пальпация
Перкуссия : над всей поверхностью лёгочной ткани определяется ясный лёгочный звук.
Аускультация : над всей поверхностью лёгочной ткани выслушивается везикулярное дыхание, побочных дыхательных шумов нет.
Рентгенологически : лёгочная ткань прозрачная.
Исследование крови и мокроты : нет изменений.
^
Синдром очагового уплотнения лёгочной ткани

Для этого синдрома характерно образование небольших очагов уплотнения, окружённых нормальной лёгочной тканью.
^ Встречается при:
А) очаговой пневмонии (бронхопневмонии), альвеолы заполняются воспалительной жидкостью и фибрином.
Б) инфаркте лёгкого (альвеолы заполняются кровью)
В) пневмосклерозе, карнификации (прораста-ние ткани лёгкого соединительной или опухолевой тканью)
Патоморфология: лёгочная ткань уплотнена, но содержит некоторое количество воздуха.
^ Жалобы : одышка, кашель.
Общий осмотр : нет изменений.
Осмотр грудной клетки : некоторое отставание «больной» половины грудной клетки при дыхании.
Пальпация : грудная клетка безболезненная, эластичная. Голосовое дрожание усилено при крупном пневмоническом очаге, расположенном поверхностно.
Перкуссия
Аускультация : бронховезикулярное дыхание, влажные мелко – и
Среднепузырчатые звучные хрипы, локализованные на определённом участке. Бронхофония усилена.
Рентгенологически : очаги воспалительной инфильтрации лёгочной
Ткани чередуются с участками нормальной ткани лёгкого, возможно усиление лёгочного рисунка в «поражённом сегменте».
^ Исследование крови : умеренный лейкоцитоз, ускоренная СОЭ.
Исследование мокроты
: мокрота слизистая, может быть с прожилками крови, содержит небольшое количество лейкоцитов, эритроцитов.
^
Синдром долевого уплотнения лёгочной ткани
П ри этом синдроме, в отличие от синдрома очагового уплотнения лёгочной ткани, в процесс вовлекается целая доля лёгкого.
ри этом синдроме, в отличие от синдрома очагового уплотнения лёгочной ткани, в процесс вовлекается целая доля лёгкого.
^
Встречается при:
а) крупозной пневмонии (плевропневмо-нии), альвеолы заполняются воспалительной жидкостью и фибрином.
б) пневмосклерозе, карнификации (прорастание доли лёгкого соединительной и опухолевой тканью).
Физикальные данные при крупозной пневмонии :
Патоморфология : лёгочная ткань уплотнена, но содержит некоторое количество воздуха (I-III стадия), лёгочная ткань плотная безвоздушная (II стадия).
^ Жалобы : боль в грудной клетке, одышка, кашель.
Общий осмотр : акроцианоз носогубного треугольника, герпетические высыпания на губах, носу.
Осмотр грудной клетки : отставание “больной“ половины грудной клетки при дыхании.
Пальпация : болезненность в поражённой половине грудной клетки, голосовое дрожание несколько усилено (I-III стадия), значительно усилено (II стадия).
Перкуссия : притупление перкуторного звука с тимпаническим оттенком в I-III стадию, тупость во II стадию (плотное безвоздушное лёгкое).
Аускультация : ослабленное везикулярное дыхание с бронхиальным оттенком в I-III стадию, бронхиальное во II стадию. Начальная крепитация (crepitatio indux) в I стадию, крепитация разрешения (crepitatio redux) в III стадию.
Бронхофония несколько или значительно усилена. Возможен шум трения плевры.
Рентгенологически : гомогенное затемнение лёгочной ткани, охватывающее сегмент или долю лёгкого.
^ Исследование крови : лейкоцитоз, ускоренная СОЭ.
Исследование мокроты
: мокрота слизисто-гнойная, с примесью крови («ржавая»), содержит много лейкоцитов, эритроцитов
^
Синдром полости в лёгочной ткани

Для диагностики полости физикальными методами исследования, она должна отвечать следующим условиям:
диаметр полости должен быть не менее 4см.
полость должна быть связана с бронхом.
полость должна быть «пустой ».
полость «старая», с плотными краями.
полость должна быть расположена поверхностно.
Этот синдром встречается при:
а) абсцессе лёгкого
б) бронхоэктатической болезни
В) кавернозном туберкулёзе
Г) при распаде лёгочной ткани
Жалобы : кашель с гнойной мокротой в большом количестве, чаще полным ртом, септическая температура с ночным проливным потом (характерны для абсцесса лёгкого, бронхоэктазов), кашель с кровянистой мокротой или с прожилками крови (при кавернозном туберкулёзе, распаде лёгочной ткани).
^ Общий осмотр : акроцианоз, диффузный цианоз, изменение концевых фаланг («барабанные палочки», «часовые стёкла»).
Осмотр грудной клетки : отставание «больной» половины грудной клетки при дыхании, тахипное.
Пальпация : иногда грудная клетка болезненна, голосовое дрожание усилено.
Перкуссия : притупленно-тимпанический звук, при крупной полости, расположенной на периферии – тимпанический звук с металлическим оттенком.
Аускультация: бронхиальное или амфорическое дыхание, влажные средне- и крупнопузырчатые звучные хрипы. Бронхофония усилена.
Рентгенологически: на фоне затемнения наблюдается просветление лёгочной ткани с горизонтальным уровнем жидкости.
^ Исследование крови : гиперлейкоцитоз, значительно ускоренная СОЭ, возможна анемии.
Исследование мокроты : мокрота гнойная, может быть с примесью крови, содержит большое количество лейкоцитов, могут быть эритроциты, эластические волокна.
^
Синдром обтурационного ателектаза

При этом синдроме наблюдается спадение лёгочной ткани в результате частичной или полной закупорки крупного бронха опухолью, увеличенными лимфатическими узлами, инородным телом.
Патоморфология : при полной закупорке бронха, воздух в лёгкие не поступает, лёгочная ткань – плотная. При частичной закупорке бронха, лёгочная ткань уплотнена, но содержит небольшое количество воздуха.
^ Жалобы : выраженная одышка, кашель, боль в грудной клетке.
Общий осмотр : бледность кожных покровов, умеренный цианоз.
Осмотр грудной клетки : при длительной закупорке наблюдается западение «больной» половины грудной клетки (спавшаяся лёгочная ткань занимает меньше места), тахипное, отставание «больной» половины при глубоком дыхании.
Пальпация : некоторая ригидность «поражённой половины грудной клетки. Голосовое дрожание ослаблено при частичной закупорке бронха, резко ослаблено или совсем не проводится при полной закупорке приводящего бронха (нет условий для проведения воздуха).
Перкуссия : при неполной закупорке бронха притуплённо-тимпанический звук, при полной закупорке – абсолютно тупой звук.
Аускультация : дыхание ослабленное везикулярное или совсем не выслушивается. Бронхофония резко ослаблена или совсем не проводится.
Рентгенологически : гомогенная тень в области ателектаза. Сердце и крупные сосуды перетянуты в «больную» сторону.
Исследование крови и мокроты : особых изменений не будет.
^
Синдром компрессионного ателектаза

Этот синдром наблюдается при сдавлении лёгочной ткани из вне жидкостью (гидроторакс), либо воздухом (пневмоторакс).
Патоморфология : лёгочная ткань уплотнена, но содержит некоторое количество воздуха, так как связь с бронхом не нарушена и в легкие продолжает поступать воздух.
^ Жалобы : одышка, кашель, боль в грудной клетке.
Общий осмотр : цианоз, изменение концевых фаланг («барабанные палочки»).
Осмотр грудной клетки : выпячивание «больной» половины грудной клетки за счёт скопления жидкости или воздуха в плевральной полости, тахипное, отставание «больной» половины при дыхании.
Пальпация : ригидность «поражённой» половины грудной клетки, голосовое дрожание несколько усилено.
Перкуссия: притупление с тимпаническим оттенком.
Аускультация : дыхание ослабленное везикулярное с бронхиальным оттенком или бронхиальное (создались условия для его проведения- лёгочная ткань плотная).
Рентгенологически : в области ателектаза гомогенная тень, связанная с бронхом.
^ Исследование крови и мокроты : особых изменений не будет.
Синдром скопления жидкости в плевральной полости
(гидроторакс)

Для этого синдрома характерно скопление невоспалительной жидкости (транссудата) - при сердечной недостаточности или скопление воспалительной жидкости (экссудативный плеврит) или скопление крови (при травме грудной клетки, геморрагическом диатезе).
Жалобы : при экссудативном плеврите (боль в грудной клетке, одышка, кашель, повышение температуры), при сердечной недостаточности (боль в области сердца, сердцебиение, боль в правом подреберье, отёки).
^ Общий осмотр
Осмотр грудной клетки : выпячивание «больной» половины грудной клетки (степень выпячивания зависит от количества жидкости), тахипное, отставание «больной» половины при дыхании.
Пальпация: на стороне поражения грудная клетка болезненна, ригидна. Голосовое дрожание резко ослаблено или отсутствует, в зависимости от количества жидкости в полости плевры.
Перкуссия : чаще тупой (бедренный) звук. При застойных явлениях уровень жидкости невысокий горизонтальный с двух сторон. При экссудативном плеврите уровень жидкости может быть высоким, тупость определяется по косой линии Дамуазо с одной стороны.
Аускультация : дыхание резко ослаблено или отсутствует, в зависимости от количества жидкости в полости плевры. На здоровой стороне выслушивается усиленное везикулярное дыхание. Может быть шум трения плевры.
Бронхофония резко ослаблена или отсутствует.
Рентгенологически: гомогенное затемнение в поражённой части лёгочного поля, смещение органов средостения, чаще в противоположную сторону, при опухолевом плеврите органы средостения подтягиваются к «больной» стороне.
^ Исследование крови и мокроты : при экссудативном плеврите - лейкоцитоз, ускоренная СОЭ.
Синдром скопления воздуха в плевральной полости
(пневмоторакс)

Встречается при сообщении бронхов с плевральной полостью (субплевральное расположение туберкулёзной каверны, абсцесса), при травме грудной клетки, спонтанном пневмотораксе или при искусственном введении в полость плевры воздуха с лечебной целью больным с кавернозным туберкулёзом.
^ Жалобы
Общий осмотр : бледность кожных покровов, цианоз.
Осмотр грудной клетки : выпячивание «больной» половины грудной клетки, в которой произошло накопление воздуха, сглаживание межрёберных промежутков, тахипное, отставание «больной» половины при дыхании.
Пальпация: болезненность, ригидность поражённой половины грудной клетки. Голосовое дрожание резко ослаблено или не проводится.
Перкуссия : громкий тимпанический звук иногда с металлическим оттенком.
Аускультация: дыхание ослабленное везикулярное или не прослушивается. Бронхофония резко ослаблена или отсутствует.
Рентгенологически : светлое лёгочное поле без лёгочного рисунка, а ближе к корню - тень спавшегося лёгкого.
^ Исследование крови, мокроты : особых изменений не будет.
Синдром избыточного содержания воздуха в лёгких (эмфизема)

Этот синдром наблюдается при затруднении фазы выдоха (уменьшение просвета бронхов вследствие их спазма или заполнения экссудатом, уменьшение эластичности лёгочной ткани), лёгкие расширяются, содержание воздуха в них увеличивается, но дыхательная экскурсия их уменьшается.
Патоморфология : повышение воздушности лёгочной ткани.
Жалобы : одышка, кашель.
^ Общий осмотр : одутловатость лица, цианоз, набухание шейных вен.
Осмотр грудной клетки : грудная клетка бочкообразная,
Межрёберные промежутки расширены, сглаженность или выбухание под- и надключичных ямок, дыхательные движения грудной клетки уменьшены в объёме, тахипное.
Пальпация: грудная клетка ригидна. Голосовое дрожание ослаблено.
Перкуссия: на всём протяжении лёгочной ткани определяется коробочный звук, нижние границы лёгких опущены, экскурсия нижних краёв лёгких - ограничена.
Аускультация: равномерно ослабленное везикулярное дыхание, сухие и влажные хрипы.
Рентгенологически : повышение прозрачности лёгочных полей, ослабление лёгочного рисунка, низкое расположение и малая подвижность диафрагмы.
Исследование крови, мокроты : особых изменений не будет.
^
Синдром сужения бронхов вязким экссудатом
Э тот синдром наиболее характерен для острого или хронического бронхита, при котором наблюдается воспаление слизистой оболочки бронхов и заполнение просвета бронхов вязким секретом.
тот синдром наиболее характерен для острого или хронического бронхита, при котором наблюдается воспаление слизистой оболочки бронхов и заполнение просвета бронхов вязким секретом.
^ Жалобы: кашель, может быть боль в грудной клетке.
Общий осмотр : акроцианоз, бледность кожных покровов.
Осмотр грудной клетки: особых изменений не будет.
Пальпация : грудная клетка безболезненная, эластичная. Голосовое дрожание проводится хорошо, одинаково с обеих сторон.
Перкуссия : над всей поверхностью лёгочной ткани определяется ясный лёгочной звук.
Аускультация : дыхание жёсткое, сухие хрипы различной высоты и тембра.
Рентгенологически : усиление лёгочного рисунка.
^ Исследование крови: умеренный лейкоцитоз, ускоренная СОЭ.
Исследование мокроты: мокрота слизистая, слизисто - гнойная, содержит небольшое количество лейкоцитов.
^
Синдром бронхообструкции
Д ля этого синдрома характерно нарушение бронхиальной проходимости вследствие бронхоспазма, воспаления и отёка слизистой оболочки бронхов мелкого калибра (хронический обструктивный бронхит, бронхиальная астма).
ля этого синдрома характерно нарушение бронхиальной проходимости вследствие бронхоспазма, воспаления и отёка слизистой оболочки бронхов мелкого калибра (хронический обструктивный бронхит, бронхиальная астма).
^ Жалобы : кашель, одышка.
Общий осмотр : цианоз, «барабанные палочки» (изменение концевых фаланг).
Осмотр грудной клетки : тахипное, при длительной бронхообструкции – грудная клетка бочкообразная, дыхательные движения уменьшены в объёме.
Пальпация : грудная клетка несколько ригидна, голосовое дрожание ослаблено.
Перкуссия : незначительное притупление перкуторного звука с коробочным оттенком.
Аускультация : дыхание жёсткое или ослабленное везикулярное с массой рассеянных сухих, а в нижних отделах влажных мелкопузырчатых незвонких хрипов.
Рентгенологически : повышение прозрачности лёгочной ткани, низкое стояние купола диафрагмы и ограничение её подвижности.
^ Исследование крови : лейкоцитоз, ускоренная СОЭ, может быть эозинофилия, лимфоцитоз.
Исследование мокроты : мокрота слизистая, слизисто-гнойная, содержит небольшое количество лейкоцитов, эозинофилов.
^
Синдром фиброторакса или шварт
П ри этом синдроме наблюдается замещение лёгочной ткани соединительной тканью, вследствие длительно протекающего воспали-тельного процесса различной этиологии.
ри этом синдроме наблюдается замещение лёгочной ткани соединительной тканью, вследствие длительно протекающего воспали-тельного процесса различной этиологии.
^ Жалобы : одышка, боль в грудной клетке.
Общий осмотр : бледность кожных покровов, цианоз.
Осмотр грудной клетки : западение «больной» половины грудной клетки, тахипное, отставание «больной» половины при глубоком дыхании.
Перкуссия : притупление перкуторного звука.
Аускультация : дыхание ослабленное везикулярное или не прослушивается. Шум трения плевры. Бронхофония резко ослаблена или отсутствует.
Рентгенологически : в области фиброторакса – гомогенная тень.
Исследование крови, мокроты : особых изменений не будет.
^
Синдром дыхательной недостаточности
Дыхательная недостаточность (ДН) – это такое состояние организма, при котором не обеспечивается поддержание нормального газового состава крови или оно достигается за счёт более интенсивной работы аппарата внешнего дыхания и сердца, что приводит к снижению функциональных возможностей организма.
Нормальный газообмен в лёгких возможен при чёткой взаимосвязи трёх компонентов.
1)вентиляции
2)диффузии газов через альвеолярно-капиллярную мембрану
3)перфузии капиллярной крови в лёгких
Причинами ДН могут быть любые патологические процессы в организме или неблагоприятные факторы окружающей среды, которые влияют хотя бы на один из этих компонентов.
Различают две группы ДН:
с преимущественным поражением лёгочных механизмов
с преимущественным поражением внелёгочных механизм
Обструкция крупных дыхательных путей
Обструкция мелких дыхательных путей
Сокращение лёгочной ткани
Нарушение рестрикции альвеолярной ткани
Нарушение лёгочного кровотока
Нарушение вентиляционно-перфузионных соотношений
Утолщение альвеолярно-капиллярной мембраны
1.Нарушение центральной регуляции дыхания
2. Поражение дыхательных мышц
3.Поражение грудной клетки
В зависимости от причин и механизма ДН выделяют три типа нарушения вентиляционной функции лёгких:
-обструктивный
-рестриктивный
-смешанный
Для обструктивного типа (Рис. 1) характерно затруднение прохождения воздуха по бронхам вследствие воспаления бронхов, бронхоспазма, сужения или сдавления трахеи и крупных бронхов. Из фаз дыхания страдает преимущественно выдох.
При спирографическом исследовании наблюдается снижение максимальной вентиляции лёгких (МВЛ) и объёма форсированного выдоха за 1 с. (ФЖЕЛ) при незначительном снижении жизненной ёмкости лёгких (ЖЕЛ).
 Рис.1
Рис.1
Рестриктивный тип (Рис. 2) нарушения вентиляции наблюдается при ограничении способности лёгких к расширению и спадению (гидроторакс, пневмоторакс, пневмосклероз, кифосколиоз, массивные плевральные спайки, окостенение рёберных хрящей, ограничение подвижности рёбер). Из фаз дыхания страдает преимущественно вдох. При спирографическом исследовании наблюдается снижение ЖЕЛ и МВЛ.
 Рис.2
Рис.2
Смешанный тип (Рис. 3) встречается при длительно текущих лёгочных и сердечных заболеваниях и объединяет в себе признаки 2-х типов нарушения вентиляции (обструктивного и рестриктивного), часто с превалированием одного из них.

^
Рис.3
Различают три степени ДН
1ст. одышка возникает при доступных ранее физических нагрузках, цианоз отсутствует, утомляемость быстрая, вспомогательная дыхательная мускулатура в дыхании не участвует.
2ст . одышка возникает при привычных нагрузках, цианоз выражен нерезко, выражена утомляемость, при нагрузке в дыхании участвует вспомогательная мускулатура.
3ст. одышка в покое, цианоз, утомляемость выражена, в дыхании постоянно участвует вспомогательная мускулатура.
О наличие ДН и её степени судят по выраженности таких клинических признаков, как одышка, тахикардия, цианоз и по изменению дыхательных объёмов и ёмкостей. Данные физикальных методов исследования будут зависеть от основного заболевания, с которым связано развитие дыхательной недостаточности.
Н.А.Мухин, В.С.Моисеев. Пропедевтика внутренних болезней. – М., 2002г.
А.В. Струтынский «Основы семиотики заболеваний внутренних органов» - Москва -. МЕД- пресс-информ.- 2007 .
Контрольные вопросы
Какие основные лёгочные синдромы вы знаете?
Отличительные особенности аускультации в I, III и во II стадию крупозной пневмонии?
Для каких заболеваний наиболее характерен синдром очагового уплотнения лёгочной ткани?
Как будет изменяться общий анализ крови и мокроты при синдроме полости в лёгочной ткани?
Какая полость в лёгочной ткани выявляется физикальными методами исследования?
Почему при обтурационном ателектазе дыхание ослабленное везикулярное или совсем не прослушивается?
Какой перкуторный звук наиболее характерен для синдрома бронхообструкции?
Как изменяется голосовое дрожание при синдроме долевого уплотнения лёгочной ткани?
Почему при синдроме компрессионного ателектаза «поражённая» половина грудной клетки ригидна?
Какие жалобы предъявляет больной с синдромом гидроторакса?
Что значит бочкообразная грудная клетка и для каких заболеваний она характерна?
Каков механизм развития синдрома эмфиземы лёгких?
Какие изменения на рентгенограмме наблюдаются при экссудативном плеврите и застойной сердечной недостаточности?
Благодаря чему поддерживается нормальный газообмен в лёгких?
Назовите три типа нарушения вентиляционной функции лёгких?
ОСНОВНЫЕ СИМПТОМЫ И СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ДЫХАНИЯ Часть1 Расспрос больных с заболеваниями органов дыхания. Осмотр и пальпация грудной клетки. Сравнительная и топографическая перкуссия легких

 ЖАЛОБЫ Боль, кашель, кровохарканье, одышка, Боль (dolor) в грудной клетке может быть обусловлена поражением элементов системы дыхания: плевры, ребер, межреберных мышц, нервов и т. д. , а также других систем, например сердечно-сосудистой, опорно-двигательной. Боль должна быть детализована: необходимо указать локализацию, характер, интенсивность, продолжительность, условия возникновения и купирование боли.
ЖАЛОБЫ Боль, кашель, кровохарканье, одышка, Боль (dolor) в грудной клетке может быть обусловлена поражением элементов системы дыхания: плевры, ребер, межреберных мышц, нервов и т. д. , а также других систем, например сердечно-сосудистой, опорно-двигательной. Боль должна быть детализована: необходимо указать локализацию, характер, интенсивность, продолжительность, условия возникновения и купирование боли.
 При заболевании трахеи и бронхов боль локализуется за грудиной, носит характер саднения, жжения, неинтенсивная, усиливается или появляется при кашле и не изменяется при дыхании. Мышечные боли в следствие значительного надсадного кашля локализуются в нижнебоковых отделах грудной клетки, имеют тянущий, колющий характер, различной интенсивности, не иррадиируют, появляются приступах кашля, не усиливаются при медленном глубоком вдохе.
При заболевании трахеи и бронхов боль локализуется за грудиной, носит характер саднения, жжения, неинтенсивная, усиливается или появляется при кашле и не изменяется при дыхании. Мышечные боли в следствие значительного надсадного кашля локализуются в нижнебоковых отделах грудной клетки, имеют тянущий, колющий характер, различной интенсивности, не иррадиируют, появляются приступах кашля, не усиливаются при медленном глубоком вдохе.
 Плевральные боли имеют локализованный характер, не иррадиируют, колющего характера выраженной интенсивности, резко усиливаются при дыхании, особенно при сгибании больного в здоровую сторону. Боли, обусловленные межреберной невралгией, также локализованы, иррадиируют в спину, колющие, выраженной интенсивности, усиливаются при глубоком дыхании, поворотах туловища, при сгибании пациента в больную сторону.
Плевральные боли имеют локализованный характер, не иррадиируют, колющего характера выраженной интенсивности, резко усиливаются при дыхании, особенно при сгибании больного в здоровую сторону. Боли, обусловленные межреберной невралгией, также локализованы, иррадиируют в спину, колющие, выраженной интенсивности, усиливаются при глубоком дыхании, поворотах туловища, при сгибании пациента в больную сторону.
 Кашель (tussis) – сложнорефлекторный акт защиты и самоочищения дыхательных путей в ответ на раздражение рецепторов глотки, гортани, трахеи, долевых и сегментарных бронхов, плевры. Кашлем не сопровождается патологический процесс, локализующийся только в паренхиме легких или в мелких бронхах, пока мокрота не попадет в крупные бронхи. Появление кашля возможно при раздражении рецепторов блуждающего нерва, расположенных в других органах (опухоль средостения, аневризма аорты, увеличение левого предсердия и др.) Сухой (непродуктивный) кашель, без отделения мокроты наблюдается в начальной стадии воспаления слизистой бронхов и легких, при наличии очень вязкой мокроты и при поражении плевры, средостения, у ослабленных больных. Продуктивный кашель характеризуется отделением мокроты после 2 -3 кашлевых толчков, сила которых сохранена. При кашле отсутствуют признаки усиления дыхательной недостаточности (усиление одышки и цианоза), сопровождается отделением мокроты. Малопродуктивный кашель характеризуется продолжительными признаками мучительного надсадного кашля с большим количеством кашлевых толчков, часто сопровождается признаками усиления дыхательной недостаточности обструктивного типа (одышки, цианоза, набухании шейных вен и т. п.), сопровождается отделением некоторого количества мокроты. Обычно встречается при обструктивном бронхите и бронхиальной астме.
Кашель (tussis) – сложнорефлекторный акт защиты и самоочищения дыхательных путей в ответ на раздражение рецепторов глотки, гортани, трахеи, долевых и сегментарных бронхов, плевры. Кашлем не сопровождается патологический процесс, локализующийся только в паренхиме легких или в мелких бронхах, пока мокрота не попадет в крупные бронхи. Появление кашля возможно при раздражении рецепторов блуждающего нерва, расположенных в других органах (опухоль средостения, аневризма аорты, увеличение левого предсердия и др.) Сухой (непродуктивный) кашель, без отделения мокроты наблюдается в начальной стадии воспаления слизистой бронхов и легких, при наличии очень вязкой мокроты и при поражении плевры, средостения, у ослабленных больных. Продуктивный кашель характеризуется отделением мокроты после 2 -3 кашлевых толчков, сила которых сохранена. При кашле отсутствуют признаки усиления дыхательной недостаточности (усиление одышки и цианоза), сопровождается отделением мокроты. Малопродуктивный кашель характеризуется продолжительными признаками мучительного надсадного кашля с большим количеством кашлевых толчков, часто сопровождается признаками усиления дыхательной недостаточности обструктивного типа (одышки, цианоза, набухании шейных вен и т. п.), сопровождается отделением некоторого количества мокроты. Обычно встречается при обструктивном бронхите и бронхиальной астме.
 При описании кашля с мокротой необходимо указать количество мокроты, ее цвет, запах, в каком положении легче отходит, наличие включений в мокроту. Различают: слизистую вязкую мокроту беловатого цвета, которая характерна для начальной стадии воспаления слизистой бронхов или легочной паренхимы); слизисто-гнойную мокроту беловатого цвета или сероватозеленого, которая характерна для большинства воспалительных заболеваний легких и бронхов; серозную жидкую мокроту, которая при наличии примеси крови может иметь розовый цвет. Обычно наблюдается при отеке легких, часто имеет пенистый вид; гнойную мокроту, которая имеет вязкий, зеленоватый цвет, нередко неприятных запах, при стоянии образует три или два слоя. Гнойные мокроты характерны для острых и хронических гнойных заболеваний (абсцесс легких, бронхоэктаз, гангрена легких).
При описании кашля с мокротой необходимо указать количество мокроты, ее цвет, запах, в каком положении легче отходит, наличие включений в мокроту. Различают: слизистую вязкую мокроту беловатого цвета, которая характерна для начальной стадии воспаления слизистой бронхов или легочной паренхимы); слизисто-гнойную мокроту беловатого цвета или сероватозеленого, которая характерна для большинства воспалительных заболеваний легких и бронхов; серозную жидкую мокроту, которая при наличии примеси крови может иметь розовый цвет. Обычно наблюдается при отеке легких, часто имеет пенистый вид; гнойную мокроту, которая имеет вязкий, зеленоватый цвет, нередко неприятных запах, при стоянии образует три или два слоя. Гнойные мокроты характерны для острых и хронических гнойных заболеваний (абсцесс легких, бронхоэктаз, гангрена легких).
 Кровохарканье (haemoptoe)- наличие крови в мокроте. Может быть в виде едва заметных прожилок, алой, пенистой крови, темных кровянистых сгустков или мокроты «ржавого» цвета за счет распада эритроцитов и образования пигмента гемосидерина. Кровохарканье встречается при раке и туберкулезе легкого, пневмонии, абсцессе и гангрене легкого, бронхоэктатической болезни, трахеите, ларингите, тромбоэмболии легочной артерии.
Кровохарканье (haemoptoe)- наличие крови в мокроте. Может быть в виде едва заметных прожилок, алой, пенистой крови, темных кровянистых сгустков или мокроты «ржавого» цвета за счет распада эритроцитов и образования пигмента гемосидерина. Кровохарканье встречается при раке и туберкулезе легкого, пневмонии, абсцессе и гангрене легкого, бронхоэктатической болезни, трахеите, ларингите, тромбоэмболии легочной артерии.
 Одышка (duspnoe) – субъективное ощущение нехватки воздуха, сопровождающиеся изменением глубины и ритма дыхательных движений. Основной причиной одышки является раздражение дыхательного центра гиперкапнией, рефлекторным, токсическим и другими воздействиями. Варианты одышки: - Инспираторная одышка с признаками затруднения вдоха. Встречается при сдавливании легкого и ограничении экскурсии легких (гидроторакс, пневмоторакс, фиброторакс, паралич дыхательных мышц, выраженная деформация грудной клетки и т. д.), а также патологических процессах в легких, сопровождающихся уменьшением легочной ткани (воспалительный или гемодинамический отек), неврозах, сопровождающихся спазмом дыхательной мускулатуры. -Экспираторная одышка с затруднением вдоха чаще всего свидетельствует о наличии бронхиальной обструкции. В механизме возникновения отдышки важное значение имеет раннее экспираторное закрытие бронхов (коллапс бронхов) вследствие разности давления в грудной клетке при вдохе и выдохе, а также слабости бронхиальной стенки при врожденных состояниях (проллапс бронхиол). Кроме того, экспираторной одышке способствует и феномен Бертуали – уменьшение давления в узких бронхиолах за счет увеличения скорости прохождения потока воздуха. -Смешанная одышка с затруднением выдоха и вдоха, встречается при патологических процессах, сопровождающихся нарушениями, приводящими как к инспираторной, так и экспираторной одышке. Например, фиброз легочной ткани на фоне хронического обструктивного бронхита и эмфиземе легких, силикоз легких и обструктивный бронхит и т. д. -Частое дыхание, вплоть до гипервентиляционного синдрома. Больные не могут четко определить, затруднен вдох или выдох, субъективно ощущают нехватку воздуха. Встречается при психоэмоциональном напряжении, неврозах, при лихорадке, анемии, отеке легких. -Стридорозное дыхание возникает при механическом препятствии в верхних дыхательных путях. Затрудняется вдох и выдох, дыхание становится шумным, громким, слышным на расстоянии. -Брадипноэ - патологическое урежение дыхания, наблюдается при кровоизлияниях в головной мозг, тяжелой гипоксии, тяжелых интоксикациях, инфекционных процессах.
Одышка (duspnoe) – субъективное ощущение нехватки воздуха, сопровождающиеся изменением глубины и ритма дыхательных движений. Основной причиной одышки является раздражение дыхательного центра гиперкапнией, рефлекторным, токсическим и другими воздействиями. Варианты одышки: - Инспираторная одышка с признаками затруднения вдоха. Встречается при сдавливании легкого и ограничении экскурсии легких (гидроторакс, пневмоторакс, фиброторакс, паралич дыхательных мышц, выраженная деформация грудной клетки и т. д.), а также патологических процессах в легких, сопровождающихся уменьшением легочной ткани (воспалительный или гемодинамический отек), неврозах, сопровождающихся спазмом дыхательной мускулатуры. -Экспираторная одышка с затруднением вдоха чаще всего свидетельствует о наличии бронхиальной обструкции. В механизме возникновения отдышки важное значение имеет раннее экспираторное закрытие бронхов (коллапс бронхов) вследствие разности давления в грудной клетке при вдохе и выдохе, а также слабости бронхиальной стенки при врожденных состояниях (проллапс бронхиол). Кроме того, экспираторной одышке способствует и феномен Бертуали – уменьшение давления в узких бронхиолах за счет увеличения скорости прохождения потока воздуха. -Смешанная одышка с затруднением выдоха и вдоха, встречается при патологических процессах, сопровождающихся нарушениями, приводящими как к инспираторной, так и экспираторной одышке. Например, фиброз легочной ткани на фоне хронического обструктивного бронхита и эмфиземе легких, силикоз легких и обструктивный бронхит и т. д. -Частое дыхание, вплоть до гипервентиляционного синдрома. Больные не могут четко определить, затруднен вдох или выдох, субъективно ощущают нехватку воздуха. Встречается при психоэмоциональном напряжении, неврозах, при лихорадке, анемии, отеке легких. -Стридорозное дыхание возникает при механическом препятствии в верхних дыхательных путях. Затрудняется вдох и выдох, дыхание становится шумным, громким, слышным на расстоянии. -Брадипноэ - патологическое урежение дыхания, наблюдается при кровоизлияниях в головной мозг, тяжелой гипоксии, тяжелых интоксикациях, инфекционных процессах.
 Патологические типы дыхания 1. Дыхание Грокка – периодически поверхносное дыхание сменяется глубоким 2. Дыхание Чейн-Стокса – периоды апноэ с последующим нарастанием глубины дыхания. 3. Дыхание Биота – периоды апноэ с последующим восстановлением ритма дыхания, Наблюдаются при отеке мозга, инсульте, менингитах, энцефалитах. 4. Дыхание Куссмауля глубокое, относительно ровное, шумное дыхание, часто у больных с токсическим поражением дыхательного центра Наблюдается при диабетической, уремической, печеночной коме. Брадипноэ - патологическое урежение дыхания, наблюдается при кровоизлияниях в головной мозг, тяжелой гипоксии, тяжелых интоксикациях, инфекционных процессах. Удушье (asthma) – внезапно наступающие выраженное чувство нехватки воздуха, сопровождающие и признаками дыхательной недостаточности. Следует обращать внимание на соотношение частоты дыхания и пульса. В норме составляет 1: 4. В норме частота дыхания в покое составляет 12 -18 движений в минуту.
Патологические типы дыхания 1. Дыхание Грокка – периодически поверхносное дыхание сменяется глубоким 2. Дыхание Чейн-Стокса – периоды апноэ с последующим нарастанием глубины дыхания. 3. Дыхание Биота – периоды апноэ с последующим восстановлением ритма дыхания, Наблюдаются при отеке мозга, инсульте, менингитах, энцефалитах. 4. Дыхание Куссмауля глубокое, относительно ровное, шумное дыхание, часто у больных с токсическим поражением дыхательного центра Наблюдается при диабетической, уремической, печеночной коме. Брадипноэ - патологическое урежение дыхания, наблюдается при кровоизлияниях в головной мозг, тяжелой гипоксии, тяжелых интоксикациях, инфекционных процессах. Удушье (asthma) – внезапно наступающие выраженное чувство нехватки воздуха, сопровождающие и признаками дыхательной недостаточности. Следует обращать внимание на соотношение частоты дыхания и пульса. В норме составляет 1: 4. В норме частота дыхания в покое составляет 12 -18 движений в минуту.
 Положение тела у больных с заболеваниями системы дыхания: лежа на одном боку (на пораженной стороне при массивном плевральном выпоте, воспалении легких, сухом плеврите); сидя на кровати, упираясь руками в ее край (при обструктивных состояниях), что облегчает экскурсию грудной клетки. У больных с заболеваниями системы дыхания нередко наблюдается диффузный (центральный, теплый) цианоз. Однако следует помнить, что цианоз не выявляется у пациентов с анемией (гемоглобин менее 80 г/л). Часто обнаруживается набухание шейных вен у больных с эмфиземой легких, которое обусловлено повышением внутригрудного давления.
Положение тела у больных с заболеваниями системы дыхания: лежа на одном боку (на пораженной стороне при массивном плевральном выпоте, воспалении легких, сухом плеврите); сидя на кровати, упираясь руками в ее край (при обструктивных состояниях), что облегчает экскурсию грудной клетки. У больных с заболеваниями системы дыхания нередко наблюдается диффузный (центральный, теплый) цианоз. Однако следует помнить, что цианоз не выявляется у пациентов с анемией (гемоглобин менее 80 г/л). Часто обнаруживается набухание шейных вен у больных с эмфиземой легких, которое обусловлено повышением внутригрудного давления.
 Определение формы грудной клетки Для определение формы грудной клетки необходимо исследовать: 1. Размеры грудной клетки (переднезадний и боковой); 2. Над- и подключичные ямки; 3. Угол соединения тела и рукоятки грудины; 4. Эпигастральный (надчревный) угол; 5. Направление ребер в боковых отделах грудной клетки; 6. Межреберные промежутки; 7. Прилегание лопаток к грудной клетки.
Определение формы грудной клетки Для определение формы грудной клетки необходимо исследовать: 1. Размеры грудной клетки (переднезадний и боковой); 2. Над- и подключичные ямки; 3. Угол соединения тела и рукоятки грудины; 4. Эпигастральный (надчревный) угол; 5. Направление ребер в боковых отделах грудной клетки; 6. Межреберные промежутки; 7. Прилегание лопаток к грудной клетки.
 Формы грудной клетки у здорового человека Нормостеническая -отношение переднезаднего размера к поперечному 0, 65 -0, 75; -над и подключичные ямки обозначены слабо; -угол Людовика отчетливо выражен, -эпигастральный угол приближается к 90; -ребра в боковых отделах имеют умеренно косое направление; -лопатки плотно прилегают к грудной клетке и располагаются на одном уровне; -грудной отдел туловища по своей высоте примерно равен брюшному).
Формы грудной клетки у здорового человека Нормостеническая -отношение переднезаднего размера к поперечному 0, 65 -0, 75; -над и подключичные ямки обозначены слабо; -угол Людовика отчетливо выражен, -эпигастральный угол приближается к 90; -ребра в боковых отделах имеют умеренно косое направление; -лопатки плотно прилегают к грудной клетке и располагаются на одном уровне; -грудной отдел туловища по своей высоте примерно равен брюшному).
 Гиперстеническая -переднезадний размер приблежается к боковому; -отношение переднезаднего размера к поперечному больше 0, 75; -над и подключичные ямки не видны, «сглажены» ; -угол Людовика выражен значительно, -эпигастральный угол больше 90; -ребра имеют почти горизонтальное направление; -межреберные промежутки узкие; -лопатки плотно прилегают к задней поверхности грудной клетки; -поперечные размеры грудной клетки преобладают над продольными).
Гиперстеническая -переднезадний размер приблежается к боковому; -отношение переднезаднего размера к поперечному больше 0, 75; -над и подключичные ямки не видны, «сглажены» ; -угол Людовика выражен значительно, -эпигастральный угол больше 90; -ребра имеют почти горизонтальное направление; -межреберные промежутки узкие; -лопатки плотно прилегают к задней поверхности грудной клетки; -поперечные размеры грудной клетки преобладают над продольными).
 Астеническая -боковой размер преобладает над переднезадним; отношение переднезаднего размера к боковому меньше 0, 65; -над и подключичные ямки резко выделяются; -ребра имеют косое направление и приближаются к вертикальному; -угол соединения грудины с рукояткой (угол Людовика) отсутствует; -эпигастральный угол меньше 90; -межреберные промежутки расширены; -лопатки крыловидно отстают от грудной клетки; -продольный размер грудной клетки преобладают над поперечным).
Астеническая -боковой размер преобладает над переднезадним; отношение переднезаднего размера к боковому меньше 0, 65; -над и подключичные ямки резко выделяются; -ребра имеют косое направление и приближаются к вертикальному; -угол соединения грудины с рукояткой (угол Людовика) отсутствует; -эпигастральный угол меньше 90; -межреберные промежутки расширены; -лопатки крыловидно отстают от грудной клетки; -продольный размер грудной клетки преобладают над поперечным).
 патологические формы грудной клетки Эмфизематозная (бочкообразная) -переднезадний размер равен боковому; -ребра расположены горизонтально; -над и подключичные ямки сглажены; в их области наблюдается выбухание мягких тканей; -межреберные промежутки расширены; -эпигастральный угол тупой; -грудная клетка застыла на высоте вдоха. Встречается у больных с ХОБЛ и бронхиальной астмой.
патологические формы грудной клетки Эмфизематозная (бочкообразная) -переднезадний размер равен боковому; -ребра расположены горизонтально; -над и подключичные ямки сглажены; в их области наблюдается выбухание мягких тканей; -межреберные промежутки расширены; -эпигастральный угол тупой; -грудная клетка застыла на высоте вдоха. Встречается у больных с ХОБЛ и бронхиальной астмой.
 Паралитическая грудная клетка -плоская и узкая, переднезадний размер значительно уменьшен. -резко обрисовываются ключицы, которые обычно расположены ассиметрично, над и подключичные ямки резко и неодинаково западают, -лопатки резко отстают от грудной клетки, они расположены на разных уровнях и во время дыхания смещаются неодновременно (слабость мышц спины). -ребра расположены косо вниз, -эпигастральный угол острый (иногда 45), межреберные промежутки расширены. Встречается у больных с тяжелыми хроническими заболеваниями легких, сильно истощенных людей, при слабом конституциональном развитии.
Паралитическая грудная клетка -плоская и узкая, переднезадний размер значительно уменьшен. -резко обрисовываются ключицы, которые обычно расположены ассиметрично, над и подключичные ямки резко и неодинаково западают, -лопатки резко отстают от грудной клетки, они расположены на разных уровнях и во время дыхания смещаются неодновременно (слабость мышц спины). -ребра расположены косо вниз, -эпигастральный угол острый (иногда 45), межреберные промежутки расширены. Встречается у больных с тяжелыми хроническими заболеваниями легких, сильно истощенных людей, при слабом конституциональном развитии.
 Рахитическая (килевидная, куриная) -она является следствием деформации костей грудной клетки после перенесенного в детском возрасте рахита. -грудина выступает вперед в виде киля. -реберные хрящи на месте перехода их в кость четкообразно утолщаются («рахитические четки»).
Рахитическая (килевидная, куриная) -она является следствием деформации костей грудной клетки после перенесенного в детском возрасте рахита. -грудина выступает вперед в виде киля. -реберные хрящи на месте перехода их в кость четкообразно утолщаются («рахитические четки»).
 Воронкообразная -встречается как аномалия развития и характеризуется наличием в нижней трети грудины углубления, похожего на воронку. Ладьевидная -Характеризуется наличием продолговатого углубления середины верхней трети грудины, которая по форме напоминает углубление лодки. Встречается у лиц с заболеваниями спинного мозга (сирингомиелия).
Воронкообразная -встречается как аномалия развития и характеризуется наличием в нижней трети грудины углубления, похожего на воронку. Ладьевидная -Характеризуется наличием продолговатого углубления середины верхней трети грудины, которая по форме напоминает углубление лодки. Встречается у лиц с заболеваниями спинного мозга (сирингомиелия).

 Определение симметричности правой и левой половин грудной клетки и их участия в акте дыхания В норме обе половины грудной клетки имеют почти одинаковые размеры и одинаково участвуют в акте дыхания. Для придания синхронности движения правой и левой половин грудной клетки пациенту предлагают глубоко дышать и следить за углами лопаток, можно при этом накладывать руки таким образом, чтобы концевые фаланги больших пальцев находились у углов лопаток. Для оценки подвижности грудной клетки измеряют ее окружность в положении вдоха и выдоха. При спокойном дыхании эта разница (экскурсия грудной клетки) не превышает 2 -3 см. Максимальная экскурсия колеблется от 7, 0 до 8, 5 см. Уменьшение объема (западение) одной половины грудной клетки свидетельствует о сморщивании за ее стенкой органов легких и плевры (ателектаз, пневмосклероз, резекция легкого). Отставание одной половины грудной клетки в дыхании наблюдается при пневмониях, абсцессах легкого, обтурационном ателектазе, сморщивании легкого; патологических процессах в плевральной полости (экссудативный плеврит, гидроторакс, пневмоторакс, фиброторакс); сухом плеврите, межреберной невралгии, переломах ребер.
Определение симметричности правой и левой половин грудной клетки и их участия в акте дыхания В норме обе половины грудной клетки имеют почти одинаковые размеры и одинаково участвуют в акте дыхания. Для придания синхронности движения правой и левой половин грудной клетки пациенту предлагают глубоко дышать и следить за углами лопаток, можно при этом накладывать руки таким образом, чтобы концевые фаланги больших пальцев находились у углов лопаток. Для оценки подвижности грудной клетки измеряют ее окружность в положении вдоха и выдоха. При спокойном дыхании эта разница (экскурсия грудной клетки) не превышает 2 -3 см. Максимальная экскурсия колеблется от 7, 0 до 8, 5 см. Уменьшение объема (западение) одной половины грудной клетки свидетельствует о сморщивании за ее стенкой органов легких и плевры (ателектаз, пневмосклероз, резекция легкого). Отставание одной половины грудной клетки в дыхании наблюдается при пневмониях, абсцессах легкого, обтурационном ателектазе, сморщивании легкого; патологических процессах в плевральной полости (экссудативный плеврит, гидроторакс, пневмоторакс, фиброторакс); сухом плеврите, межреберной невралгии, переломах ребер.
 Пальпация грудной клетки Пальпация позволяет: Уточнить данные осмотра, касающиеся формы грудной клетки и характера дыхания; При наличии болезненности грудной клетки установить ее место и степень выраженности; Определить резистентность (эластичность) грудной клетки; Определить феномен голосового дрожания; При поражении плевры обнаружить шум трения плевры и шум плеска жидкости.
Пальпация грудной клетки Пальпация позволяет: Уточнить данные осмотра, касающиеся формы грудной клетки и характера дыхания; При наличии болезненности грудной клетки установить ее место и степень выраженности; Определить резистентность (эластичность) грудной клетки; Определить феномен голосового дрожания; При поражении плевры обнаружить шум трения плевры и шум плеска жидкости.
 Феномен голосового дрожания Пальпаторное ощущение вибрации грудной клетки пациента при произнесение слов, содержащих букву «р» . Голосовое дрожание изучается на симметричных участках грудной клетки, начиная сверху спереди. При этом оценивается степень вибрации грудной клетки справа и слева. При патологических процессах в легких или плевре голосовое дрожание может быть ослаблено (а иногда даже отсутствует) или наоборот усилено. Усиление голосового дрожания наблюдается при уплотнении легочной ткани хорошо проводящей звук (воспаление, инфаркт, туберкулез, ателектаз) или при наличии в легких полости, сообщающейся с бронхами (каверна, абсцесс, бронхоэктазы). Ослабление голосового дрожания может наблюдаться у тучных лиц, при эмфиземе легких, закупорке проводящего бронха, инородным телом, пневмотораксе, гидротораксе, фибротораксе.
Феномен голосового дрожания Пальпаторное ощущение вибрации грудной клетки пациента при произнесение слов, содержащих букву «р» . Голосовое дрожание изучается на симметричных участках грудной клетки, начиная сверху спереди. При этом оценивается степень вибрации грудной клетки справа и слева. При патологических процессах в легких или плевре голосовое дрожание может быть ослаблено (а иногда даже отсутствует) или наоборот усилено. Усиление голосового дрожания наблюдается при уплотнении легочной ткани хорошо проводящей звук (воспаление, инфаркт, туберкулез, ателектаз) или при наличии в легких полости, сообщающейся с бронхами (каверна, абсцесс, бронхоэктазы). Ослабление голосового дрожания может наблюдаться у тучных лиц, при эмфиземе легких, закупорке проводящего бронха, инородным телом, пневмотораксе, гидротораксе, фибротораксе.
 Перкуссия легочных больных Перкуссия легких – это нанесение на грудную клетку перкуторных ударов, приводящих подлежащие органы в колебательные движения, физические характеристики которых (продолжительность звуковых колебаний, их частота, амплитуда и тембровая окраска) зависят от плотности органа, эластичности его структур и содержания в нем воздуха. Способы перкуссии: А) непосредственная перкуссия (по Л. Ауэнбруггеру; по Ф. Г. Яновскому и по В. П. Образцову); Б) посредственную перкуссию с помощью плессиметра и молоточка, перкуссию пальцем по пальцу (П. Пиорри, Г. И. Сокольский); В) пороговую перкуссию по Плешу.
Перкуссия легочных больных Перкуссия легких – это нанесение на грудную клетку перкуторных ударов, приводящих подлежащие органы в колебательные движения, физические характеристики которых (продолжительность звуковых колебаний, их частота, амплитуда и тембровая окраска) зависят от плотности органа, эластичности его структур и содержания в нем воздуха. Способы перкуссии: А) непосредственная перкуссия (по Л. Ауэнбруггеру; по Ф. Г. Яновскому и по В. П. Образцову); Б) посредственную перкуссию с помощью плессиметра и молоточка, перкуссию пальцем по пальцу (П. Пиорри, Г. И. Сокольский); В) пороговую перкуссию по Плешу.


 Основные перкуторные звуки 1. Ясный легочный звук – умеренно продолжительный и относительно низкочастотный, (эталон – подмышечные области здорового человека); 2. Тупой перкуторный звук – малой продолжительности (короткий) и сравнительно высокочастотный, (эталон – над мышцами бедра); 3. Тимпанический звук – продолжительный и относительно низкочастотный, (эталон - над полыми органами); 4. Коробочный – умеренно продолжительный и относительно низкочастотный (главное отличие от ясного легочного звука – отсутствие тембровой окраски, обертонов (пустой), приближается к тимпаническому). Эталоном является звук при перкуссии подушки.
Основные перкуторные звуки 1. Ясный легочный звук – умеренно продолжительный и относительно низкочастотный, (эталон – подмышечные области здорового человека); 2. Тупой перкуторный звук – малой продолжительности (короткий) и сравнительно высокочастотный, (эталон – над мышцами бедра); 3. Тимпанический звук – продолжительный и относительно низкочастотный, (эталон - над полыми органами); 4. Коробочный – умеренно продолжительный и относительно низкочастотный (главное отличие от ясного легочного звука – отсутствие тембровой окраски, обертонов (пустой), приближается к тимпаническому). Эталоном является звук при перкуссии подушки.
 Общие правила перкуссии легких Положение врача и больного должны быть удобным для исследования. Палец – плессиметр плотно прижимается к коже. Палец – молоточек перпендикулярен плессиметру. Правая рука параллельна левой. Наносятся два отрывистых перкуторных удара через короткие временные интервалы. Движения руки осуществляется только в лучезапястном суставе. Руки врача должны быть теплыми.
Общие правила перкуссии легких Положение врача и больного должны быть удобным для исследования. Палец – плессиметр плотно прижимается к коже. Палец – молоточек перпендикулярен плессиметру. Правая рука параллельна левой. Наносятся два отрывистых перкуторных удара через короткие временные интервалы. Движения руки осуществляется только в лучезапястном суставе. Руки врача должны быть теплыми.
 Сравнительная перкуссия легких Проводят сравнение характера перкуторных звуков, полученных на симметричных участках грудной клетки. Наносят удары средней силы или применяют громкую перкуссию. Перкуссия проводится по межреберьям. Последовательность: Спереди перкутируют подключичные зоны, ключицу, первое, второе и третье межреберье справа и слева, палец-плессиметр расположен горизонтально, четвертое и пятое межреберье – справа. Боковые поверхности перкутируют сверху вниз, начиная от границы волосистой части подмышечной области, при этом кожную складку сдвигают вверх. Палец-плессиметр располагается горизонтально в каждом межреберье. Сзади перкутируют надлопаточную область. Палец-плессиметр параллелен и выше ости лопатки. Затем межлопаточную область, палец плессиметр расположен вертикально (для удобства руки больного скрещивают на груди). Подлопаточные области перкутируют ниже углов лопаток. Палец плессиметр расположен горизонтально.
Сравнительная перкуссия легких Проводят сравнение характера перкуторных звуков, полученных на симметричных участках грудной клетки. Наносят удары средней силы или применяют громкую перкуссию. Перкуссия проводится по межреберьям. Последовательность: Спереди перкутируют подключичные зоны, ключицу, первое, второе и третье межреберье справа и слева, палец-плессиметр расположен горизонтально, четвертое и пятое межреберье – справа. Боковые поверхности перкутируют сверху вниз, начиная от границы волосистой части подмышечной области, при этом кожную складку сдвигают вверх. Палец-плессиметр располагается горизонтально в каждом межреберье. Сзади перкутируют надлопаточную область. Палец-плессиметр параллелен и выше ости лопатки. Затем межлопаточную область, палец плессиметр расположен вертикально (для удобства руки больного скрещивают на груди). Подлопаточные области перкутируют ниже углов лопаток. Палец плессиметр расположен горизонтально.
 Над здоровыми легкими определяется ясный легочный звук. При сравнительной перкуссии здорового человека перкуторный звук и в симметричный участках может быть не совсем одинаковым. Более тихий и короткий звук определяется: Над правой верхушкой – за счет более короткого правого верхнего бронха, что уменьшает его воздушность, большего развития мышц правого плечевого пояса; Во 2 -м и 3 -м межреберьях слева, за счет более близкого расположения сердца; Над верхними долями легких, по сравнению с нижними долями, в результате различной толщины воздухосодержащей легочной ткани; В правой подмышечной области, по сравнению с левой, вследствие близости расположения печени, а также вследствие того, что слева к диафрагме и легкому примыкает желудок, дно которого заполнено воздухом и при перкуссии дает громкий тимпанический звук (полулунное пространство Траубе).
Над здоровыми легкими определяется ясный легочный звук. При сравнительной перкуссии здорового человека перкуторный звук и в симметричный участках может быть не совсем одинаковым. Более тихий и короткий звук определяется: Над правой верхушкой – за счет более короткого правого верхнего бронха, что уменьшает его воздушность, большего развития мышц правого плечевого пояса; Во 2 -м и 3 -м межреберьях слева, за счет более близкого расположения сердца; Над верхними долями легких, по сравнению с нижними долями, в результате различной толщины воздухосодержащей легочной ткани; В правой подмышечной области, по сравнению с левой, вследствие близости расположения печени, а также вследствие того, что слева к диафрагме и легкому примыкает желудок, дно которого заполнено воздухом и при перкуссии дает громкий тимпанический звук (полулунное пространство Траубе).
 Притупление или тупой перкуторный звук над легкими свидетельствует о наличии: уплотнения легочной ткани (долевая или очаговая пневмония, обтурационный ателектаз); жидкости в плевральной полости (эксудативный плеврит, гидроторакс, гемоторакс); облитерации полости плевры (фиброторакс). Иногда в начальных стадиях долевого уплотнения легких или над компрессионным ателектазом можно определить притупление перкуторного звука с тимпаническим оттенком. Тимпанический перкуторный звук над легкими выявляется: при пневмотораксе; при наличии большой полости. Коробочный звук выявляется при эмфиземе легких.
Притупление или тупой перкуторный звук над легкими свидетельствует о наличии: уплотнения легочной ткани (долевая или очаговая пневмония, обтурационный ателектаз); жидкости в плевральной полости (эксудативный плеврит, гидроторакс, гемоторакс); облитерации полости плевры (фиброторакс). Иногда в начальных стадиях долевого уплотнения легких или над компрессионным ателектазом можно определить притупление перкуторного звука с тимпаническим оттенком. Тимпанический перкуторный звук над легкими выявляется: при пневмотораксе; при наличии большой полости. Коробочный звук выявляется при эмфиземе легких.
 Топографическая перкуссия легких Определяется верхняя и нижняя границы легких, а также подвижность нижнего края легких. Правила проведения топографической перкуссии легких Проводится точно по топографическим линиям. Сила перкуторного звука – тихая. Перкуссию проводят по ребрам и межреберьям. Направление перкуссии – от легочного к тупому звуку. Палец плессиметр перемещают параллельно границе ожидаемой тупости. Границы легкого отмечают по краю пальца, обращенного к легочному звуку.
Топографическая перкуссия легких Определяется верхняя и нижняя границы легких, а также подвижность нижнего края легких. Правила проведения топографической перкуссии легких Проводится точно по топографическим линиям. Сила перкуторного звука – тихая. Перкуссию проводят по ребрам и межреберьям. Направление перкуссии – от легочного к тупому звуку. Палец плессиметр перемещают параллельно границе ожидаемой тупости. Границы легкого отмечают по краю пальца, обращенного к легочному звуку.
 Определение высоты стояния верхушек (верхних границ) легкого Спереди перкуссию проводят от середины ключицы вверх и медиально по направлению к сосцевидному отростку. В норме расстояние от верхнего края ключицы до найденной границы составляет 3 -4 см. Сзади перкуссию проводят от ости лопатки по направлению к остистому отростку седьмого шейного позвонка на 3 -4 см. в сторону от него. В норме верхушка легких сзади находится на уровне остистого отростка седьмого шейного позвонка. Определение ширины полей Кренига. Палец плессиметр располагаю по верхнему краю трапециевидной мышцы, на ее средине. Перкутируют в медиальном и латеральном направлениях. В норме расстояние между найденными границами равно 5 -8 см.
Определение высоты стояния верхушек (верхних границ) легкого Спереди перкуссию проводят от середины ключицы вверх и медиально по направлению к сосцевидному отростку. В норме расстояние от верхнего края ключицы до найденной границы составляет 3 -4 см. Сзади перкуссию проводят от ости лопатки по направлению к остистому отростку седьмого шейного позвонка на 3 -4 см. в сторону от него. В норме верхушка легких сзади находится на уровне остистого отростка седьмого шейного позвонка. Определение ширины полей Кренига. Палец плессиметр располагаю по верхнему краю трапециевидной мышцы, на ее средине. Перкутируют в медиальном и латеральном направлениях. В норме расстояние между найденными границами равно 5 -8 см.
 Определение нижних границ легких проводят по топографическим линиям справа и слева. Слева по парастернальной и средино - ключичной линиям не определяют из-за имеющийся здесь сердечной тупости. Расположение нижних границ легких в норме Топографические линии Правое легкое Левое легкое Окологрудниная VI межреберье - Средино-ключичная VI ребро - Передняя подмышечная VII ребро Средняя подмышечная VIII ребро Задняя подмышечная IX ребро Лопаточная X ребро Около позвоночная XI ребро
Определение нижних границ легких проводят по топографическим линиям справа и слева. Слева по парастернальной и средино - ключичной линиям не определяют из-за имеющийся здесь сердечной тупости. Расположение нижних границ легких в норме Топографические линии Правое легкое Левое легкое Окологрудниная VI межреберье - Средино-ключичная VI ребро - Передняя подмышечная VII ребро Средняя подмышечная VIII ребро Задняя подмышечная IX ребро Лопаточная X ребро Около позвоночная XI ребро
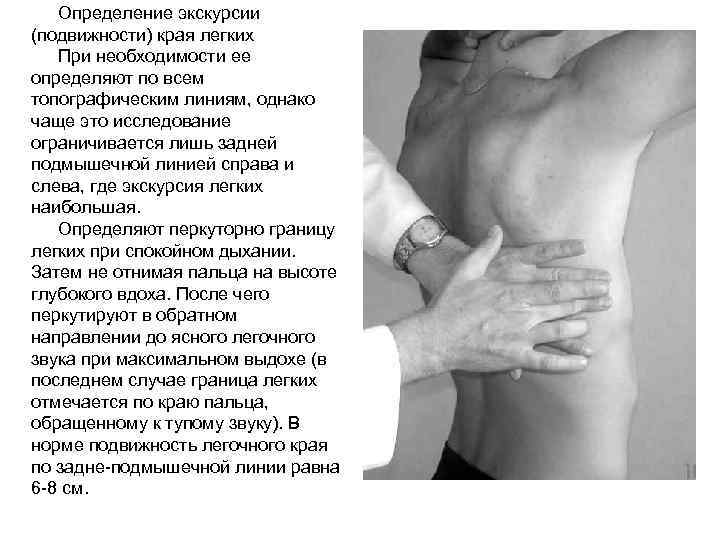 Определение экскурсии (подвижности) края легких При необходимости ее определяют по всем топографическим линиям, однако чаще это исследование ограничивается лишь задней подмышечной линией справа и слева, где экскурсия легких наибольшая. Определяют перкуторно границу легких при спокойном дыхании. Затем не отнимая пальца на высоте глубокого вдоха. После чего перкутируют в обратном направлении до ясного легочного звука при максимальном выдохе (в последнем случае граница легких отмечается по краю пальца, обращенному к тупому звуку). В норме подвижность легочного края по задне-подмышечной линии равна 6 -8 см.
Определение экскурсии (подвижности) края легких При необходимости ее определяют по всем топографическим линиям, однако чаще это исследование ограничивается лишь задней подмышечной линией справа и слева, где экскурсия легких наибольшая. Определяют перкуторно границу легких при спокойном дыхании. Затем не отнимая пальца на высоте глубокого вдоха. После чего перкутируют в обратном направлении до ясного легочного звука при максимальном выдохе (в последнем случае граница легких отмечается по краю пальца, обращенному к тупому звуку). В норме подвижность легочного края по задне-подмышечной линии равна 6 -8 см.
 Пространство Траубе Зона тимпанического перкуторного звука в левом подреберье. Границы: правая – левая граница печени; левая – граница селезенки; верхняя – граница левого легкого; нижняя – край левой реберной дуги
Пространство Траубе Зона тимпанического перкуторного звука в левом подреберье. Границы: правая – левая граница печени; левая – граница селезенки; верхняя – граница левого легкого; нижняя – край левой реберной дуги
 Интерпретация топографической перкуссии 1. Опущение нижних границ легких может встречаться при низком стоянии диафрагмы и эмфиземе легких. 2. Нижние границы легких могут быть приподняты при высоком стоянии диафрагмы, сморщивании (рубцевании) легкого в нижних долях. 3. Опущение верхних границ легких встречается при сморщивании легких, а их поднятие и расширение полей Кренинга – при эмфиземе легких. 4. Следует отметить, что топографическая перкуссия легких имеет важную диагностическую значимость в процессе динамического наблюдения за больным.
Интерпретация топографической перкуссии 1. Опущение нижних границ легких может встречаться при низком стоянии диафрагмы и эмфиземе легких. 2. Нижние границы легких могут быть приподняты при высоком стоянии диафрагмы, сморщивании (рубцевании) легкого в нижних долях. 3. Опущение верхних границ легких встречается при сморщивании легких, а их поднятие и расширение полей Кренинга – при эмфиземе легких. 4. Следует отметить, что топографическая перкуссия легких имеет важную диагностическую значимость в процессе динамического наблюдения за больным.









