С помощью чего соединяются кости. Введение, Виды костей. Типы соединения костей - Опорно-двигательная система
Непрерывные соединения имеют большую упругость, прочность и, как правило, ограниченную подвижность. В зависимости от вида ткани, соединяющей кости, выделяют три вида непрерывных соединений:
1) фиброзные соединения,
2) синхондрозы (хрящевые соединения)
3) костные соединения.
Фиброзные соединения
Articulationes fibrosae, являются прочными соединениями костей при помощи плотной волокнистой соединительной ткани. Выделено три вида фиброзных соединений: синдесмозы, швы и вколачивание.
|
|
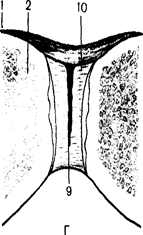
Виды соединений костей (схема).
А-сустав. Б-синдесмоз. В-синхондроз. Г-симфиз (гемиартроз). 1 - надкостница; 2 - кость; 3 - волокнистая соединительная ткань; 4 - хрящ; 5 - синовиальная мембрана; 6- фиброзная мембрана; 7 - суставной хрящ; 8-суставная полость; 9-щель в межлобковом диске; 10-межлобковый диск.
Синдесмоз, syndesmosis, образован соединительной тканью, коллагеновые волокна которой срастаются с надкостницей соединяющихся костей и переходят в нее без четкой границы. К синдесмозам относятся связки и межкостные перепонки. Связки, ligamenta, представляют собой толстые пучки или пластины, образованные плотной волокнистой соединительной тканью. В большинстве своем связки перекидываются от одной кости к другой и подкрепляют прерывные соединения (суставы) или являются тормозом, ограничивающим их движения. В позвоночном столбе встречаются связки, образованные эластической соединительной тканью, имеющей желтоватый цвет. Поэтому такие связки получили название желтых, ligamenta flaua. Желтые связки натянуты между дугами позвонков. Они растягиваются при сгибании позвоночного столба кпереди (сгибание позвоночника) и в силу своих эластических свойств вновь укорачиваются, способствуя разгибанию позвоночного столба.
Межкостные перепонки, membranae interosseae, натянуты между диафизами длинных трубчатых костей. Нередко межкостные перепонки, связки служат местом начала мышц.
Шов, sutura, - разновидность фиброзного соединения, в котором между краями соединяющихся костей имеется узкая соединительнотканная прослойка. Соединение костей швами встречается только в черепе. В зависимости от конфигурации краев соединяющихся костей выделяют зубчатый шов, sutura serrata; чешуйчатый шов, sutura squamosa, и плоский шов, sutura plana. У зубчатого шва зазубренные края одной кости входят в промежутки между зубцами края другой кости, а прослойкой между ними является соединительная ткань. Если соединяющиеся края плоских костей имеют косо срезанные поверхности и накладываются друг на друга в виде чешуи, то образуется чешуйчатый шов. В плоских швах с помощью тонкой соединительнотканной прослойки соединяются между собой ровные края двух костей.
Особым видом фиброзного соединения является вколачивание, gomphosis (например, зубоальвеолярное соединение, articulatio dentoalueolaris). Этим термином обозначают соединение зуба с костной тканью зубной альвеолы. Между зубом и костью имеется тонкая прослойка соединительной ткани - периодонт, periodontum.
Синхондрозы, synchondroses, представляют собой соединения костей с помощью хрящевой ткани. Такие соединения характеризуются прочностью, малой подвижностью, упругостью, вследствие эластических свойств хряща. Степень подвижности костей и амплитуда пружинящих движений в таком соединении зависят от толщины и строения хрящевой прослойки между костями. Если хрящ между соединяющимися костями существует в течение всей жизни, то такие синхондрозы являются постоянными. В тех случаях, когда хрящевая прослойка между костями сохраняется до определенного возраста (например, клиновидно-затылочный синхондроз), это временное соединение, хрящ которого замещается костной тканью. Такое замещенное костной тканью соединение называют костным соединением - синостозом, synostosis (BNA).
ПРЕРЫВНЫЕ, ИЛИ СИНОВИАЛЬНЫЕ, СОЕДИНЕНИЯ КОСТЕЙ (СУСТАВЫ)
Синовиальные соединения (суставы),
articulationes synoviales, являются наиболее совершенными видами соединения костей. Они отличаются большой подвижностью, разнообразием движений. В каждый сустав входят суставные поверхности костей, покрытые хрящом, суставная капсула, суставная полость с небольшим количеством синовиальной жидкости. В некоторых суставах есть еще вспомогательные образования в виде суставных дисков, менисков и суставной губы.
Суставные поверхности, fades articulares, в большинстве случаев у сочленяющихся костей соответствуют друг другу - они конгруэнтные (от лат. congruens - соответствующий, совпадающий). Если одна суставная поверхность выпуклая (суставная головка), то вторая, сочленяющаяся с ней, в равной мере вогнутая (суставная впадина). В некоторых суставах эти поверхности не соответствуют друг другу либо по форме, либо по величине (инконгруэнтны).
Читайте больше >>>
Сестринский процесс в работе участковых медсестер при язвенной болезни
«В кругу жертв язвенной болезни все чаще оказываются люди
молодые, и даже подростки. Результаты профилактики и лечения этого недуга не
удовлетворяют ни врачей, ни больных. Социальная цена заболевания все еще...
Эндокринология (молекулярные механизмы секреции инсулина и его действия на клетки)
Инсулин -
полипептидный гормон, образованный 51 аминокислотами. Он секретируется в кровь
b-клетками островков Лангерганса поджелудочной
железы. Главная функция инсулина - регуляция
метаболизма белков, ж...
Репарация ткани и раковое перерождение
Целью данного реферата является сравнение двух
процессов - процесса злокачественного перерождения ткани и процесса
репаративной регенерации. На первый взгляд в них нет ничего общего, хотя
наверняка это...
Роль медсестры руководителя в организации лечения и ухода за больными с психическими расстройствами
Роль медицинской
сестры – руководителя в организации лечебного процесса и ухода за психическими
больными трудно переоценить, так как он включает в себя широкий круг вопросов,
без чего невозможно было бы само о...
Глава 5 СОЕДИНЕНИЯ КОСТЕЙ
5.1. Общая артросиндесмология
Дословный перевод термина «артросиндесмология» означает «учение о суставах и связках». В обобщенном представлении артро- синдесмология - это наука о соединениях костей.
Существуют два основных вида соединений костей - непрерывные и прерывные (суставы). Кроме того, выделяют особый вид соединений костей - симфизы (полусуставы).
Непрерывные соединения. Различают три группы непрерывных соединений костей: фиброзные, хрящевые и костные.
Фиброзные соединения - соединения с помощью соединительной ткани (синдесмозы), к которым относят связки, мембраны, роднички, швы и вколачивания.
Связки - это соединения, имеющие вид пучков коллагеновых и эластических волокон, обеспечивающие фиксацию костей.
Мембраны - соединения, имеющие вид межкостной перепонки, заполняющей обширные промежутки между костями и разделяющие группы мышц-антагонистов.
Роднички - это соединения между костями черепа у плода, новорожденного и ребенка первого года жизни, имеющие форму перепонки.
Швы - это тонкие прослойки соединительной ткани с содержанием большого количества коллагеновых волокон, располагающиеся между костями черепа. Роднички и швы служат зоной роста костей черепа и оказывают амортизирующее действие.
Вколачивания - соединения корней зубов с ячейками альвеолярных отростков челюстей с помощью плотной соединительной ткани, имеющей специальное название - периодонт. Периодонт обеспечивает фиксацию, амортизацию зуба и участвует в питании его тканей.
Хрящевые соединения (синхондрозы). Эти соединения представлены гиалиновым или фиброзным хрящом. По длительности существования синхондрозы классифицируют на постоянные и временные.
Временные соединения в основном представлены гиалиновым хрящом, существующим до определенного возраста, а затем заменяющимся костной тканью. К временным синхондрозам относят: метаэпифизарные хрящи (хрящевые прослойки между эпифизами и диафизами трубчатых костей), гиалиновый хрящ между частями тазовой кости, гиалиновый хрящ между частями костей основания черепа.
Постоянные хрящи представлены в основном фиброзным хрящом. Постоянными синхондрозами являются межпозвоночные диски, грудинореберный синхондроз (I ребра), реберная дуга.
Соединения с помощью костной ткани (синостозы). В обычных условиях синостозированию подвергаются временные синхондрозы, роднички, а также швы. Это физиологические синостозы. При некоторых заболеваниях (болезнь Бехтерева, остеохондроз и т.д.) окостенение может происходить не только в синхондрозах, но и в синдесмозах, и даже в суставах. Это патологические синостозы.
Симфизы (полусуставы). Это промежуточный вид между прерывными и непрерывными соединениями. Симфизы представляют собой хрящ, расположенный между двумя костями, в котором имеется небольшая полость без синовиальной выстилки, присущей суставной полости. Примером данного соединения является лобковый симфиз, symphysis pubica. Симфизы образуются при соединении тел V поясничного и I крестцового позвонков, а также между крестцом и копчиком.
Прерывные соединения. Это суставы или синовиальные соединения. Сустав, articulatio, - прерывное, полостное соединение, образованное сочленяющимися суставными поверхностями, покрытыми хрящом, заключенными в суставную сумку (капсулу), внутри которой содержится синовиальная жидкость.
Сустав включает три основных элемента: суставные поверхности, покрытые хрящом; суставную капсулу; полость сустава.
Суставные поверхности - это участки кости, покрытые суставным хрящом. Чаще суставные поверхности выстланы гиалиновым (стекловидным) хрящом. Фиброзным хрящом покрыты суставные поверхности височно-нижнечелюстного, грудиноключичного, акромиально-ключичного и крестцово-подвздошного суставов. Суставной хрящ препятствует срастанию костей друг с другом, предупреждает разрушение костей (выдерживает большие нагрузки, чем кость) и обеспечивает скольжение суставных поверхностей относительно друг друга.
Суставная капсула , или сумка, герметично окружает суставную полость. Снаружи она представлена плотной соединительной тканью, а изнутри выстлана синовиальной оболочкой, которая обеспечивает образование и всасывание синовиальной жидкости. Капсула сустава укреплена внесуставными связками, которые расположены в местах наибольшей нагрузки и относятся к фиксирующему аппарату.
Полость сустава - это герметично закрытое пространство, ограниченное суставными поверхностями и капсулой, заполненное синовиальной жидкостью. Последняя обеспечивает питание суставного хряща, сцепление (удерживание) суставных поверхностей относительно друг друга, уменьшает трение при движениях.
Кроме основных элементов в суставах могут встречаться вспомогательные, которые обеспечивают оптимальную функцию сустава. Вспомогательные элементы сустава располагаются только в полости сустава. Основными из них являются внутрисуставные связки, внутрисуставные хрящи, суставные губы, суставные складки, сесамо- видные кости и синовиальные сумки.
Внутрисуставные связки - это связки, покрытые синовиальной мембраной, связывающие суставные поверхности. Они встречаются в коленном суставе, суставе головки ребра и тазобедренном суставе.
Внутрисуставные хрящи - это фиброзные хрящи, расположенные между суставными поверхностями в виде пластинки, которая полностью разделяет сустав на два этажа и называется суставным диском. При этом образуются две разделенные полости (в грудино-ключичном и височно-нижнечелюстном суставах). Когда полость сустава разделяется только частично, т.е. пластинки хряща имеют форму полулуния и краями сращены с капсулой, - это мениски (в коленном суставе).
Суставная губа - это кольцеобразной формы фиброзный хрящ, дополняющий по краю суставную ямку. При этом одним краем губа срастается с капсулой сустава, а другим она переходит в суставную поверхность. Суставная губа расположена в двух суставах: плечевом и тазобедренном.
Суставные складки - это богатые сосудами соединительнотканные образования. Складки, покрытые синовиальной оболочкой, называют синовиальными. Если внутри складок в большом количестве скапливается жировая клетчатка, то образуются жировые складки (крыловидные складки - в коленном суставе; жировое тело вертлужной впадины - в тазобедренном).
Сесамовидные кости - это вставочные кости, тесно связанные с капсулой сустава и окружающими сустав сухожилиями мышц. Одна из поверхностей у них покрыта гиалиновым хрящом и обращена в полость сустава. Самая большая сесамовидная кость - это надколенник. Мелкие сесамовидные кости расположены в суставах кисти, стопы (например, в межфаланговых, запястно-пястном суставе I пальца и др.).
Синовиальные сумки - это небольшие полости, выстланные синовиальной мембраной, часто сообщающиеся с полостью сустава. Внутри них скапливается синовиальная жидкость, которая смазывает рядом расположенные сухожилия.
В зависимости от формы суставных поверхностей суставы могут функционировать вокруг одной, двух и трех осей (одноосные, двухосные и многоосные суставы). Классификация суставов по форме суставных поверхностей и числу осей представлена в табл. 5.1.
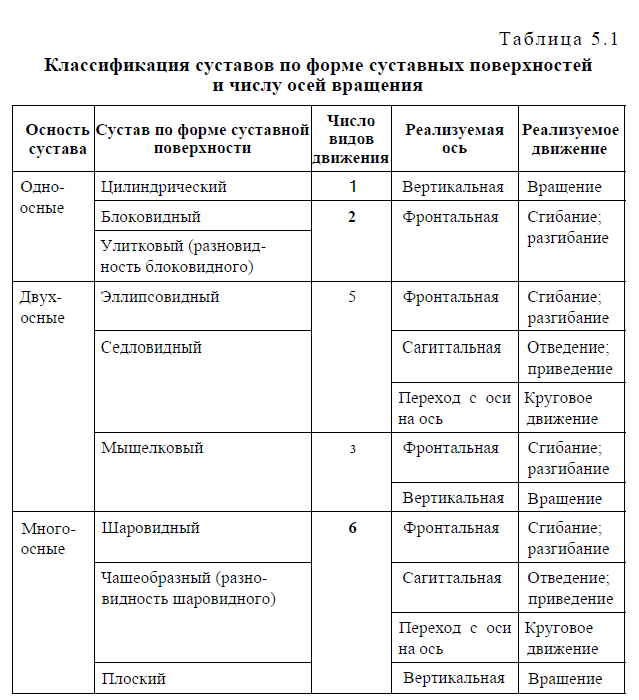 Одноосные суставы
- это суставы, в которых совершаются движения только вокруг какой-либо одной оси (фронтальной, сагиттальной или вертикальной). Одноосными по форме суставных поверхностей являются цилиндрический и блоковидный суставы (рис. 5.1). Разновидность блоковидного сустава - улитковый, или винтообразный сустав, выемка и гребешок которого скошены и имеют винтовой ход.
Одноосные суставы
- это суставы, в которых совершаются движения только вокруг какой-либо одной оси (фронтальной, сагиттальной или вертикальной). Одноосными по форме суставных поверхностей являются цилиндрический и блоковидный суставы (рис. 5.1). Разновидность блоковидного сустава - улитковый, или винтообразный сустав, выемка и гребешок которого скошены и имеют винтовой ход.
Двухосные суставы - суставы, функционирующие вокруг двух осей вращения. Так, если движения совершаются вокруг фронтальной и сагиттальной осей, то такие суставы реализуют пять видов Движения: сгибание, разгибание, приведение, отведение и круговое Движение.
По форме суставных поверхностей они являются эллипсовидными или седловидными. Если движения происходят вокруг фронтальной и вертикальной осей, то возможно реализовать только три вида движения - сгибание, разгибание и вращение. По форме это мыщелковый сустав.
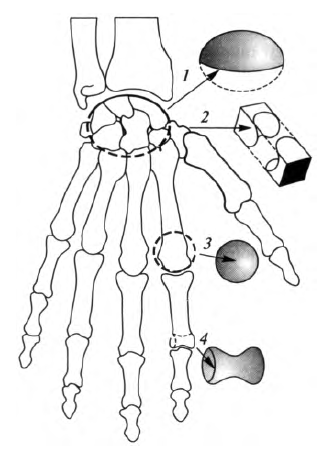
Рис. 5.1. Форма суставов: 1 - эллипсовидный; 2 - седловидный; 3 - шаровидный; 4 - блоковидный
Многоосные суставы - это суставы, движения в которых осуществляются вокруг всех трех осей. Они совершают максимально возможное число видов движения - 6. По форме это шаровидные суставы, например плечевой. Разновидностью шаровидного сустава является чашеобразный, или ореховидный (например, тазобедренный).Если поверхность шара имеет очень большой радиус кривизны, то она приближается к плоской поверхности. Сустав с такой поверхностью называется плоским, например крестцово-подвздошный сустав. Однако плоские суставы малоподвижны или неподвижны, так как площади их суставных поверхностей практически равны друг другу.
В зависимости от количества поверхностей, образующих сустав, последние классифицируют на простые и сложные.
Простой сустав - это сустав, в образовании которого принимают участие только две суставные поверхности, каждая из которых может быть образована одной или несколькими костями. Например, суставные поверхности межфаланговых суставов образованы только двумя костями; а в лучезапястном суставе три кости проксимального ряда запястья образуют единую суставную поверхность.
Сложный сустав - это сустав, в одной капсуле которого находится несколько суставных поверхностей, т.е. несколько простых суставов. Единственным сложным суставом является локтевой. Некоторые авторы к сложным суставам относят и коленный сустав. Мы считаем коленный сустав простым, так как мениски и надколенник - вспомогательные элементы.
По одномоментной совместной функции выделяют комбинированные и некомбинированные суставы.
Комбинированные суставы - это анатомически разобщенные суставы, т.е. находящиеся в разных суставных капсулах, но функционирующие только вместе. Такими суставами, например, являются межпозвоночные, атлантозатылочные, височно-нижнечелюстные и др.
При комбинации суставов с различными формами суставных поверхностей движения реализуются по суставу, имеющему меньший объем движений. Так, латеральный атлантоосевой сустав - плоский, т.е. многоосный, но поскольку он комбинирован со срединным атлантоосевым суставом (цилиндрическим, одноосным), то они функционируют как единый одноосный цилиндрический сустав.
Некомбинированый сустав функционирует самостоятельно.
Факторы, определяющие объем движений в суставе. Необходимо отметить, что объем движений в суставе зависит от ряда факторов, основные из которых следующие:
1) разность площадей сочленяющихся поверхностей - главный фактор; чем больше разность, тем больше объем движений;
2) наличие вспомогательных элементов. Например, суставные губы, увеличивая площадь суставной поверхности, способствуют ограничению движений; внутрисуставные связки ограничивают движения только в определенном направлении (крестообразные связки коленного сустава не препятствуют сгибанию, но противодействуют чрезмерному разгибанию);
3) комбинация суставов: например, движения комбинированных суставов определяются по суставу, имеющему меньшее число осей вращения (см. табл. 5.1);
4) состояние капсулы сустава: при тонкой, эластичной капсуле движения совершаются в большем объеме;
5) состояние фиксирующего аппарата: связки оказывают тормозящее действие, так как коллагеновые волокна обладают малой растяжимостью;
6) мышцы, окружающие сустав, обладая постоянным тонусом, сближают и фиксируют сочленяющиеся кости;
7) синовиальная жидкость оказывает сцепляющее действие и смазывает суставные поверхности; при обменно-дистрофических заболеваниях (артрозо-артритах) нарушается выделение синовиальной жидкости и в суставах появляются боль, хруст, уменьшается объем Движений;
8) атмосферное давление способствует соприкосновению суставных поверхностей, оказывает равномерное стягивающее воздействие и умеренно ограничивает движения;
9) состояние кожи и подкожной жировой клетчатки: при заболеваниях кожи (воспалительные заболевания, ожоги, рубцы), когда она теряет эластичность, объем движений существенно уменьшается.
5.2. Соединения костей туловища
К соединениям костей туловища относят соединения позвонков, ребер и грудины.
Соединения типичных позвонков. У свободных типичных позвонков различают соединения тел, дуг и отростков.
Тела двух соседних позвонков соединяются при помощи межпозвоночных дисков, disci intervertebrales (рис. 5.2). Диск состоит из двух частей: по периферии расположено фиброзное кольцо, состоящее из волокнистого хряща; центральную часть диска составляет студенистое ядро. Оно состоит из аморфного вещества хряща и играет роль эластичной подушки, т.е. служит амортизатором.
Спереди и сзади тела позвонков соединены двумя продольными связками. Передняя продольная связка идет по передней поверхности тел позвонков от основания черепа до I крестцового позвонка. Задняя продольная с в я з к а расположена на задней поверхности тел позвонков от ската затылочной кости до крестцового канала.
Дуги позвонков соединены при помощи желтых связок. Они заполняют промежутки между дугами, оставляя свободными межпозвоночные отверстия.
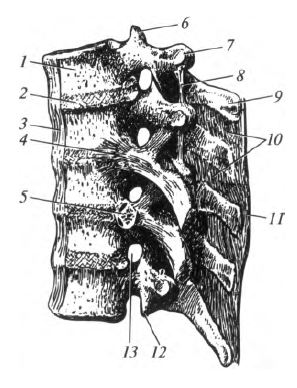
Рис. 5.2. Соединения позвонков : 1 - тело позвонка; 2 - межпозвоночный диск; 3 - передняя продольная связка; 4 - лучистая связка головки ребра; 5 - сустав головки ребра; 6 - верхний суставной отросток; 7 - поперечный отросток; 8 - меж- поперечная связка; 9 - остистый отросток; 10 - межостистые связки; 11 - надостистая связка; 12 - нижний суставной отросток; 13 - межпозвоночное отверстие
Между двумя соседними остистыми отростками находятся короткие межостистые связки. Кзади они непосредственно переходят в непарную надостистую связку, проходящую по вершинам всех остистых отростков. Между поперечными отростками находятся межпоперечные связки. В шейном отделе они отсутствуют.
Единственным прерывным соединением между позвонками являются межпозвоночные суставы. Нижние суставные отростки каждого лежащего выше позвонка сочленяются с верхними суставными отростками лежащего ниже позвонка. Суставные поверхности отростков плоские, покрыты гиалиновым хрящом; суставная капсула прикреплена по краю суставных поверхностей. По функции это многоосные, комбинированные суставы. В них возможны наклоны туловища вперед и назад (сгибание и разгибание), в стороны, круговое движение, торзионное движение, или скручивание, и незначительные пружинящие движения.
V поясничный позвонок сочленяется с крестцом с помощью таких же соединений, которые свойственны свободным типичным позвонкам.
Тела V крестцового и I копчикового позвонков соединены межпозвоночным диском, внутри которого в большинстве случаев находится небольшая полость. В таком случае это соединение называют симфизом. Кроме того, данное сочленение укреплено крестцово-копчиковыми связками.
Соединения I и II шейных позвонков между собой и с черепом. Атлантозатылочный сустав, articulatio atlantooccipitalis, парный, образован мыщелками затылочной кости и верхними суставными поверхностями I шейного позвонка. Суставные поверхности покрыты гиалиновым хрящом, капсула свободная, прикреплена по краю суставных поверхностей. Атлантозатылочные суставы - эллипсовидные, двухосные. Анатомически они разобщены, но функционируют вместе (комбинированные суставы). Вокруг фронтальной оси в них совершаются кивательные движения: наклоны головы вперед и назад. Вокруг сагиттальной оси совершаются наклоны головы вправо и влево. Также возможно периферическое (круговое) движение.
Между затылочной костью и атлантом расположены передняя и задняя атлантозатылочные мембраны, которые проходят от краев большого отверстия до передней и задней дуг атланта.
Между I (атлантом) и II (осевым) шейными позвонками находятся три сустава: серединный атлантоосевой сустав, articulatio atlantoaxialis roediana, правый и левый латеральные атлантоосевые суставы, articulationes atlantoaxiales laterales dextra et sinistra.
Срединный атлантоосевой сустав образован зубом II шейного позвонка и суставной ямкой передней дуги атланта. Смещению зуба препятствует поперечная связка атланта, натянутая позади него между медиальными поверхностями боковых масс. По форме данный сустав - цилиндрический, в нем возможно движение только вокруг вертикальной оси - поворот головы вправо и влево. Вращение атланта вокруг зуба происходит вместе с черепом.
Латеральные атлантоосевые суставы образованы нижней суставной поверхностью на латеральной массе атланта и верхней суставной поверхностью осевого позвонка. По форме они плоские, по функции - комбинированные между собой и со срединным атлантоосевым суставом. Следовательно, движения в латеральных атлантоосевых суставах осуществляются совместно с движением в срединном атлантоосевом суставе, поэтому возможен только один вид движения - вращение.
Данные суставы укреплены крыловидными связками, идущими от верхушки зуба к затылочным мыщелкам; связкой верхушки зуба, которая натянута от верхушки зуба к переднему краю большого отверстия; передней и задней продольными связками, проходящими от затылочной кости по телу осевого позвонка вниз до крестца. Последние вместе с поперечной связкой атланта образуют крестообразную связку.
Позвоночный столб или позвоночник, columna vertebralis, представлен позвонками и их соединениями. Он включает шейный, грудной, поясничный, крестцовый и копчиковый отделы (рис. 5.3). Функциональное значение позвоночника чрезвычайно велико: он поддерживает голову, служит гибкой осью туловища, принимает участие в образовании стенок грудной и брюшной полостей и таза, служит опорой для тела, защищает спинной мозг, находящийся в позвоночном канале.
Позвоночный столб не занимает строго вертикального положения. Он имеет физиологические изгибы в сагиттальной плоскости. Изгибы, обращенные выпуклостью назад, называют кифозами, kyphosis (грудной и крестцовый), выпуклостью вперед - лордозами, lordosis (шейный и поясничный). В месте соединения V поясничного позвонка с I крестцовым имеется значительный выступ - мыс.
Формирование изгибов позвоночного столба происходит после рождения. У новорожденного позвоночный столб имеет вид дуги, обращенной выпуклостью назад. В 2 - 3-месячном возрасте ребенок начинает держать голову, при этом формируется шейный лордоз. В 5-6-месячном возрасте, когда он начинает садиться, характерную форму приобретает грудной кифоз. В 9 - 12-месячном возрасте образуется поясничный лордоз как следствие приспособления тела человека к вертикальному положению (ребенок начинает ходить). Одновременно с этим происходит увеличение грудного и крестцового кифозов. В норме позвоночный столб во фронтальной плоскости изгибов не имеет. Его отклонение от срединной плоскости носит название «сколиоз».
Движения позвоночного столба являются результатом функционирования многочисленных комбинированных суставов между позвонками.
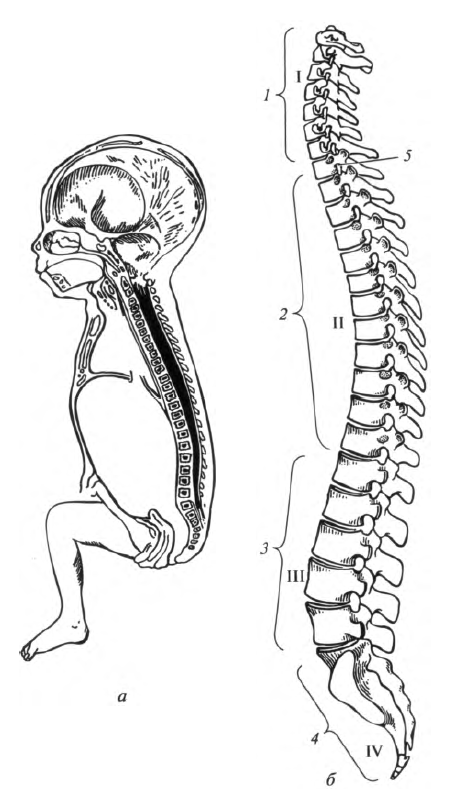
Рис. 5.3. Изгибы позвоночного столба: а - позвоночный столб новорожденного; б - позвоночный столб взрослого человека; I - шейный лордоз; II - грудной кифоз; III - поясничный лордоз; IV - крестцовый кифоз; 1 - шейные позвонки; 2 - грудные позвонки; 3 - поясничные позвонки; 4 - крестец и копчик; 5 - межпозвоночное отверстие
В позвоночном столбе при воздействии на него скелетных мышц возможны следующие виды движений: наклоны вперед и назад, в стороны; торзионные движения, т.е. скручивание; круговое (коническое) и пружинящее движения.Объем и реализуемые виды движений в каждом из отделов позвоночного столба неодинаковы. Шейный и поясничный отделы наиболее подвижны в связи с большей высотой межпозвоночных дисков. Грудной отдел позвоночного столба наименее подвижен, что обусловлено меньшей высотой межпозвоночных дисков, сильным наклоном книзу остистых отростков позвонков, а также фронтальным расположением суставных поверхностей в межпозвоночных суставах.
Соединения ребер. Ребра образуют соединения с грудными позвонками, грудиной и друг с другом.
С позвонками ребра соединяются при помощи реберно-позвоночных суставов. К ним относятся сустав головки ребра и ребернопоперечный сустав.
Сустав головки ребра, articulatio capitis costae, образован реберными ямками тел грудных позвонков и головкой соответствующего ребра. По форме эти суставы седловидные или шаровидные. Снаружи капсула сустава укреплена лучистой связкой (см. рис. 5.2). Ее пучки веерообразно расходятся и прикрепляются к межпозвоночному диску и к телам прилежащих позвонков.
Реберно-поперечный сустав, articulatio costotransversaria, образуется бугорком ребра и реберной ямкой поперечного отростка. По форме он цилиндрический (вращательный). Так как сустав головки ребра и реберно-поперечный сустав - комбинированные, они функционируют только как вращательные.
Ребра соединяются с грудиной при помощи прерывных и непрерывных соединений. Хрящ I ребра непосредственно срастается с грудиной, образуя постоянный синхондроз. Хрящи II-VII ребер соединяются с грудиной при помощи грудинореберных суставов, articulationes stemocostales. Они образованы передними концами реберных хрящей и реберными вырезками на грудине.
Передние концы ложных ребер (VIII, IX и X) с грудиной непосредственно не соединяются, а образуют реберную дугу. Их хрящи соединяются друг с другом, и иногда между ними находятся видоизмененные межхрящевые суставы. Эти дуги ограничивают подгру- динный угол. Короткие хрящевые концы XI и XII ребер заканчиваются в мускулатуре брюшной стенки.
Передние концы ребер соединены друг с другом наружной меж- реберной мембраной. В задних отделах межреберных промежутков хорошо выражена внутренняя межреберная мембрана.
Функционально сустав головки ребра, реберно-поперечный сустав и грудинореберные суставы комбинируются в одноосный вращательный. Задний конец ребра вращается вокруг собственной оси, при этом его передний конец поднимается или опускается. При поднимании передних концов ребер происходит увеличение объема грудной клетки, что совместно с опусканием диафрагмы обеспечивает вдох. Выдох происходит при опускании ребер благодаря расслаблению мышц и эластичности реберных хрящей.
Грудная клетка в целом. Грудная клетка, thorax, состоит из 12 грудных позвонков, 12 пар ребер, грудины и их соединений. Она образует стенки грудной полости, в которой находятся внутренние органы: сердце, легкие, трахея, пищевод и др.
Форму грудной клетки сравнивают с усеченным конусом, основание которого обращено книзу. Передне-задний размер грудной клетки меньше, чем поперечный. Передняя стенка самая короткая, образована грудиной и реберными хрящами. Боковые стенки наиболее длинные, их формируют тела двенадцати ребер. Задняя стенка представлена грудным отделом позвоночного столба и ребрами.
Вверху грудная полость открывается широким отверстием - верхней апертурой грудной клетки, которая ограничена рукояткой грудины, I парой ребер и телом I грудного позвонка. Нижняя апертура грудной клетки гораздо шире верхней, ее ограничивают тело XII грудного позвонка, XII пара ребер, концы XI пары ребер, реберные дуги и мечевидный отросток.
Пространства, расположенные между смежными ребрами, называют межреберными промежутками. Они заполнены межреберными мышцами, связками и мембранами.
Через верхнюю апертуру грудной клетки проходят сосуды, нервы, трахея и пищевод. Нижняя апертура грудной клетки закрыта диафрагмой. В зависимости от типа телосложения выделяют три формы грудной клетки: коническую, цилиндрическую и плоскую. Коническая форма грудной клетки свойственна мезоморфному типу телосложения, цилиндрическая - долихоморфному и плоская - брахиморфному.
5.3. Соединения костей черепа
Кости черепа соединяются между собой преимущественно с помощью непрерывных соединений. Прерывным соединением является только височно-нижнечелюстной сустав.
У взрослого человека кости крыши черепа соединяются швами. По форме различают зубчатые, чешуйчатый и плоские швы. Зубчатые швы расположены между теменными костями (сагиттальный шов); между теменными и лобной (венечный шов); между теменными и затылочной (ламбдовидный шов). С помощью чешуйчатого шва соединяются чешуя височной кости с теменной костью и большим крылом клиновидной кости. Кости лицевого черепа соединяются посредством плоских (гармонических) швов. Названия швов складываются из названий соединяющихся костей, например: лобно-скуловой, скуловерхнечелюстной и др.
В черепе плода, новорожденного и ребенка первых двух лет жизни кроме плоских швов имеются роднички (см. подразд. 4.3).
Хрящевые соединения - синхондрозы - характерны для костей основания черепа детей. С возрастом у человека наблюдается замещение хряща костной тканью.
Височно-нижнечелюстной сустав , articulatio temporomandibularis, - мыщелковый, комбинированный сустав. Он образован головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости (рис. 5.4). Суставные поверхности выстланы волокнистым хрящом.
Особенность височно-нижнечелюстного сустава заключается в наличии суставного диска, обеспечивающего конгруэнтность суставных поверхностей. Передний отдел капсулы сустава более тонкий. По всей поверхности капсула срослась с суставным диском, в результате этого полость сустава разобщена на верхний и нижний этажи. С наружной стороны ее укрепляет латеральная связка.
В височно-нижнечелюстном суставе возможны следующие виды движений: 1) вокруг фронтальной оси - опускание и поднимание нижней челюсти; выдвижение нижней челюсти вперед и возвращение назад при одновременном смещении данной оси; 2) вокруг вертикальной оси - вращение.
При опускании нижней челюсти головка скользит вперед и при максимальном открывании рта выходит на суставной бугорок. При чрезмерном опускании нижней челюсти возможен ее вывих - перемещение кпереди от суставного бугорка. При выдвижении нижней челюсти мыщелковые отростки вместе с суставными дисками скользят вперед и выходят на бугорки в обоих суставах.
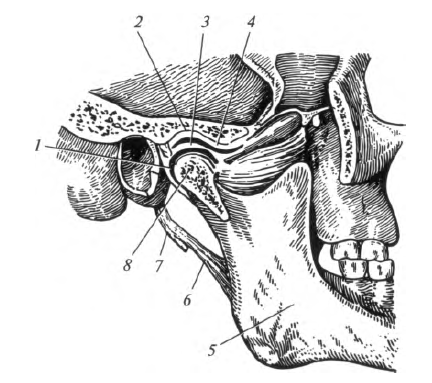
Рис. 5.4. Височно-нижнечелюстной сустав: 1 - капсула сустава; 2 - нижнечелюстная ямка; 3 - суставной диск; 4 - суставной бугорок; 5 - нижняя челюсть; 6 - шилонижнечелюстная связка; 7 - шиловидный отросток; 8 - головка нижней челюсти
При вращении нижней челюсти в правом и левом суставах движения различны. При этом в одном суставе (в сторону которого происходит движение) совершается вращение в ямке, в другом - головка вместе со своим диском выходит на бугорок, совершая перемещение по окружности.5.4. Соединения костей верхней конечности
Соединения костей пояса верхней конечности. Их можно разделить на три группы.
1. Соединения костей пояса между собой. Между акромионом и ключицей образуется акромиально-ключичный сустав, articulatio acromioclavicularis. Капсула сустава тугая, укреплена акромиальноключичной связкой. Дополнительно сустав фиксирует клювовидноключичная связка. Сустав практически неподвижен.
2. Собственные соединения лопатки представлены клювовидноакромиальной и верхней поперечной связками. Клювовидно-акромиальная связка идет от вершины акромиона к клювовидному отростку. Она образует «свод плечевого сустава», защищающий сустав сверху и ограничивающий движения плечевой кости в этом направлении. Верхняя поперечная связка лопатки натянута над вырезкой лопатки.
3. Соединения между костями пояса и скелетом туловища. Между ключицей и рукояткой грудины находится грудино-ключичный сустав, articulatio stemoclavicularis, который образуют грудинный конец ключицы и ключичная вырезка рукоятки грудины (рис. 5.5). Сочленяющиеся поверхности покрыты волокнистым хрящом, имеют седловидную форму. В полости сустава расположен внутрисуставной диск. Вокруг сагиттальной оси осуществляются движения ключицы вверх и вниз, вокруг вертикальной оси - вперед и назад. Вокруг этих двух осей возможно круговое движение. Суставная капсула укреплена пучками передней и задней грудино-ключичных связок, межключичной и реберно-ключичной связками.
Лопатка соединяется с грудной клеткой при помощи мышц. Такой вид соединения называют синсаркозом.
Соединения свободной верхней конечности. В эту группу входят соединения костей свободной верхней конечности с поясом верхней конечности (плечевой сустав), а также собственные соединения свободной верхней конечности.
Плечевой сустав , articulatio humeri, образован головкой плечевой кости и суставной впадиной лопатки. Суставная впадина дополняется суставной губой (рис. 5.6).
Капсула сустава прикрепляется на лопатке по краю суставной губы, а на плечевой кости - вдоль анатомической шейки, при этом оба бугорка остаются вне полости сустава.
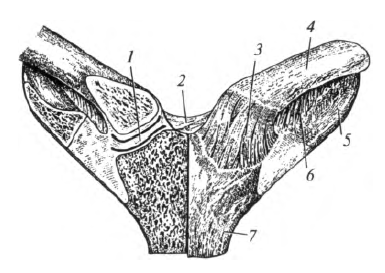
Рис. 5.5. Грудино-ключичный сустав: 1 - суставной диск; 2 - межключичная связка; 3 - передняя грудино-ключичная связка; 4 - ключица; 5 - I ребро; 6 - реберно-ключичная связка; 7 - грудина
Капсула плечевого сустава укреплена клювовидно-плечевой и суставно-плечевыми связками. Клювовидно-плечевая связка начинается от клювовидного отростка и вплетается в капсулу с верхней и задней стороны. Суставно-плечевые связки расположены в толще суставной капсулы.Плечевой сустав по форме типичный шаровидный, многоосный. Это самый подвижный сустав из всех прерывных соединений. Движения в плечевом суставе совершаются по всем направлениям: вокруг фронтальной оси - сгибание и разгибание; вокруг сагиттальной оси - отведение и приведение; вокруг вертикальной оси - вращение плеча внутрь и наружу; при переходе с одной оси на другую - круговое движение. Через полость сустава проходит сухожилие длинной головки двуглавой мышцы плеча.
Локтевой сустав, articulatio cubiti, образован тремя костями: плечевой, локтевой и лучевой. Между ними формируются три простых сустава: плечелоктевой, плечелучевой и проксимальный луче-локтевой (рис. 5.7).
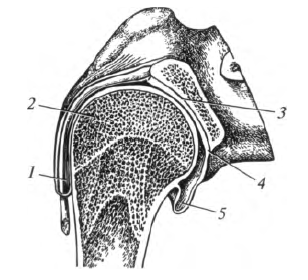
Рис. 5.6. Плечевой сустав: 1 - сухожилие двуглавой мышцы плеча; 2 - головка плечевой кости; 3 - суставная впадина лопатки; 4 - суставная губа; 5 - подмышечная сумка
Все три сочленения имеют общую капсулу и одну суставную полость, поэтому объединяются в один (сложный) сустав. Суставные поверхности покрыты гиалиновым хрящом.
Плечелоктевой сустав, articulatio humeroulnaris, образован блоком плечевой и блоковидной вырезкой локтевой костей. Сустав по форме винтообразный, или улитковый, одноосный.
Плечелучевой сустав, articulatio humeroradialis, образован головкой мыщелка плечевой кости и суставной ямкой головки лучевой кости. Сустав по форме шаровидный.
Проксимальный лучелоктевой сустав, articulatio radioulnaris proximalis, образован сочленением головки лучевой кости и лучевой вырезкой локтевой кости. Сустав по форме цилиндрический.
Все три сустава охвачены одной общей суставной капсулой, которая закрывает локтевую, лучевую и венечные ямки плечевой кости, оставляя надмыщелки свободными. В боковых отделах капсула сустава укреплена прочными лучевой и локтевой коллатеральными связками. Головку лучевой кости охватывает кольцевая связка.
Вокруг фронтальной оси происходит сгибание и разгибание предплечья в плечелоктевом и плечелучевом суставах. Первый из них функционирует как винтообразный (разновидность блоковидного) сустав. В связи с тем что ось блока плечевой кости проходит косо по отношению к длиннику плеча, при сгибании дистальный отдел предплечья несколько отклоняется в медиальную сторону - кисть ложится не на плечевой сустав, а на грудь.
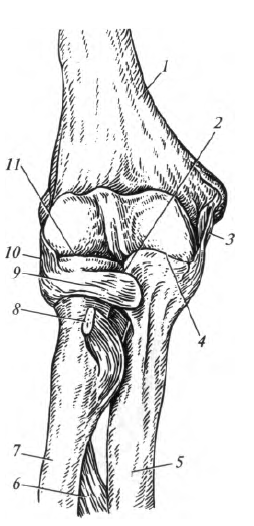
Рис. 5.7. Локтевой сустав: 1 - плечевая кость; 2 - проксимальный лучелоктевой сустав; 3 - локтевая коллатеральная связка; 4 - плечелоктевой сустав; 5 - локтевая кость; 6 - межкостная мембрана предплечья; 7- лучевая кость; 8 - сухожилие двуглавой мышцы плеча; 9- кольцевая связка лучевой кости; 10 - лучевая коллатеральная связка; И - плечелучевой сустав.
Это функционально выгодное положение для верхней конечности, которое необходимо создавать во время оказания первой помощи при переломах костей верхней конечности.
Плечелучевой сустав по форме шаровидный, но фактически в нем происходят движения вокруг фронтальной оси: сгибание и разгибание; вокруг вертикальной оси - вращение внутрь и наружу (пронация и супинация). Вращение осуществляется одновременно и в проксимальном лучелоктевом (цилиндрическом) суставе. Боковые движения в плечелучевом суставе отсутствуют из-за наличия межкостной мембраны.
Соединения костей предплечья. Эпифизы локтевой и лучевой костей соединены между собой проксимальным и дистальным лучелоктевыми суставами (рис. 5.8). Практически по всей длине между этими костями натянута межкостная мембрана предплечья (синдесмоз). Она соединяет обе кости предплечья, не препятствуя движениям в названных суставах.
Как уже отмечалось, проксимальный лучелоктевой сустав входит в состав локтевого сустава. Дистальный лучелоктевой сустав - самостоятельный цилиндрический сустав: суставная ямка в нем расположена на лучевой кости, а головка - на локтевой.
Проксимальный и дистальный лучелоктевые суставы функционируют вместе, образуя комбинированный вращательный сустав. Движение вокруг вертикальной оси совершает лучевая кость вместе с кистью. При этом локтевая кость остается неподвижной.
Рис. 5.8. Соединения костей предплечья: 1 - проксимальный лучелоктевой сустав; 2 - блоковидная вырезка локтевой кости; 3 - косая хорда; 4 - локтевая кость; 5 - дистальный лучелоктевой сустав; 6 - треугольный диск; 7 - запястная суставная поверхность; 8 - лучевая кость; 9 - межкостная мембрана предплечья; 10 - сухожилие двуглавой мышцы плеча; 11 - кольцевая связка лучевой кости
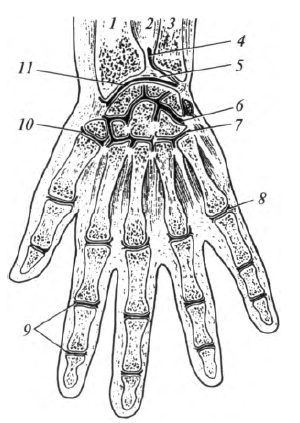
Рис. 5.9. Соединения костей кисти: 1 - лучевая кость; 2 - межкостная мембрана предплечья; 3 - локтевая кость; 4 - дистальный лучелоктевой сустав; 5 - треугольный диск; 6 - среднезапястный сустав; 7 - запястно-пястные суставы; 8 - пястно-фаланговый сустав; 9 - межфаланговые суставы; 10- пястно-фаланговый сустав большого пальца; 11 - лучезапястный сустав
Лучезапястный сустав , articulatio radiocarpalis, образуют: запястная суставная поверхность лучевой кости, дополненная с медиальной стороны суставным (треугольным) диском, и суставные поверхности проксимального ряда костей запястья, кроме гороховидной (рис. 5.9). Названные кости запястья прочно соединены друг с другом межкостными связками, поэтому составляют единую суставную поверхность. Суставной диск треугольной формы, прирастает к лучевой кости и отделяет головку локтевой кости от костей запястья, поэтому локтевая кость не участвует в образовании лучезапястного сустава.
Сустав эллипсовидной формы. Вокруг фронтальной оси в нем осуществляется сгибание и разгибание, вокруг сагиттальной - отведение и приведение, при переходе с оси на ось - круговое (коническое) движение.
Капсула сустава укреплена с обеих сторон соответственно лучевой и локтевой коллатеральными связками запястья. На ладонной и тыльной поверхностях сустава расположены ладонная и тыльная лучезапястные связки.
Соединения костей кисти. В соответствии с классификацией костей кисти различают следующие основные суставы: между костями проксимального и дистального рядов запястья - среднезапястный сустав; между отдельными костями проксимального и дистального рядов запястья - межзапястные суставы; между костями дистального ряда запястья и костями пясти - запястно-пястные суставы; между костями пясти и проксимальными фалангами - пястно-фаланговые суставы; между проксимальными и средними, средними и дистальными фалангами - межфаланговые суставы.
Среднезапястный сустав , articulatio mediocarpalis, расположен между проксимальным (кроме гороховидной) и дистальным радами костей запястья. Сочленяющиеся поверхности этого сустава образуют суставную щель S-образной формы, укреплены мощными связками, поэтому он малоподвижный.
Межзапястные суставы , articulationes intercarpales, находятся между отдельными костями проксимального или дистального рядов запястья. Они образованы обращенными друг к другу поверхностями сочленяющихся костей, плоскими по форме. Межкостные связки прочно скрепляют кости дистального ряда запястья друг с другом, так что движения между ними отсутствуют. Гороховидная кость образует собственное соединение (сустав) с трехгранной костью.
Необходимо отметить, что лучезапястный и среднезапястный суставы функционально составляют один комбинированный сустав - сустав кисти, articulatio manus. Проксимальный рад костей запястья в этом суставе играет роль костного диска.
Запястно-пястные суставы , articulationes carpometacarpales, - это соединения костей дистального рада запястья с основаниями пястных костей. При этом сустав большого пальца обособлен, а остальные имеют общую суставную полость и капсулу, которая укреплена тыльной и ладонной запястно-пястными связками. Они плоские и малоподвижные. Все четыре кости второго рада запястья и II - V пястные кости весьма прочно соединены между собой и в механическом отношении составляют твердую основу кисти.
В образовании запястно-пястного сустава I пальца принимает участие кость-трапеция и I пястная кость, имеющие седловидную форму. Движения в нем совершаются вокруг двух осей. Вокруг фронтальной оси происходит сгибание и разгибание большого пальца вместе с пястной костью большой палец при сгибании смещается в сторону ладони, противопоставляясь остальным пальцам (противопоставление), и возвращается в исходное положение. Вокруг сагиттальной оси совершается отведение и приведение большого пальца к указательному. В результате сочетания движений вокруг двух названных осей в суставе возможно круговое движение.
На ладонной и тыльной поверхностях кисти имеются многочисленные связки, соединяющие между собой кости запястья, а также кости запястья с основаниями пястных костей. Особенно хорошо они выражены на ладонной поверхности, составляя прочную лучистую связку запястья.
Соединения костей пальцев. Пястно-фаланговые суставы, articu-lationes metacarpophalangeae, образованы головками пястных костей и ямками оснований проксимальных фаланг. С боковых сторон этих суставов расположены коллатеральные связки. С ладонной поверхности находятся более прочные ладонные связки. Глубокая поперечная пястная связка соединяет головки II - V пястных костей, препятствуя их расхождению в стороны, укрепляя твердую основу кисти.
По форме II -IV пястно-фаланговые суставы являются шаровидными. Вокруг фронтальной оси в них совершается сгибание и разгибание, вокруг сагиттальной - отведение пальцев, а также круговые движения. Движения вокруг вертикальной оси в данных суставах не реализуются в связи с отсутствием мышц-вращателей.
Пястно-фаланговый сустав большого пальца по форме является блоковидным. В ладонную часть капсулы сустава заключены две се- самовидные косточки (латеральная и медиальная). В нем происходит сгибание и разгибание вокруг фронтальной оси.
Межфаланговые суставы, articulationes interphalangeae, находятся между проксимальными и средними, средними и дистальными фалангами II - V пальцев, а также между проксимальной и дистальной фалангами I пальца. Капсула укреплена ладонной и боковыми (коллатеральными) связками, которые исключают возможность боковых движений. Суставы блоковидной формы. Движения в них осуществляются только вокруг фронтальной оси: сгибание и разгибание фаланг.
5.5. Соединения костей нижней конечности
Соединения костей пояса нижней конечности. Тазовые кости соединяются между собой и с крестцом посредством прерывных, непрерывных соединений и полусустава.
Крестцово-подвздошный сустав , articulatio sacroiliaca, образован ушковидными поверхностями крестца и подвздошной кости. Суставные поверхности покрыты волокнистым хрящом. Крестцово-подвздошный сустав плоский, укреплен мощными крестцово-подвздошными связками, поэтому движения в нем отсутствуют.
Лобковый симфиз, symphysis pubica, находится в срединной плоскости, соединяет лобковые кости между собой и является по- лусуставом (рис. 5.10). Внутри хряща (в его верхнезаднем отделе) находится полость в виде узкой щели, которая развивается на 1 - 2-м году жизни. Небольшие движения в лобковом симфизе возможны лишь у женщин во время родов. Лобковый симфиз укреплен двумя связками: сверху - верхней лобковой связкой, снизу - нижней лобковой связкой.
Непрерывные соединения тазовой кости. Подвздошно-пояснинная связка спускается от поперечных отростков двух нижних поясничных позвонков к гребню подвздошной кости.
Крестцово-бугорная связка соединяет седалищный бугор с латеральным краем крестца и копчика.
Крестцово-остистая связка натянута от седалищной ости до латерального края крестца.
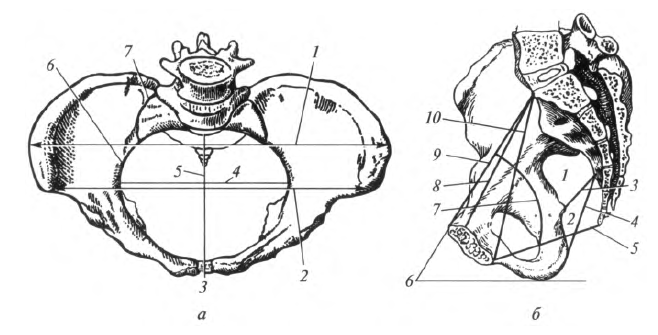
Рис. 5.10. Соединения костей и размеры таза (схема): а - вид сверху: 7 - distantia intercristalis; 2 - distantia interspinosa; 3 - лобковый симфиз; 4 - поперечный размер входа в малый таз; 5 - истинная конъюгата; 6 - пограничная линия; 7 - крестцово-подвздошный сустав; б - вид сбоку: 7 - большое седалищное отверстие; 2 - малое седалищное отверстие; 3 - крестцово-остистая связка; 4 - крестцово-бугорная связка; 5 - конъюгата выхода; 6 - угол наклона таза; 7 - проводная ось таза; 8 - истинная конъюгата; 9 - анатомическая конъюгата; 10 - диагональная конъюгата
Запирательная мембрана закрывает одноименное отверстие, оставляя свободным небольшое отверстие у запирательной борозды (см. рис. 5.11).Таз в целом. Тазовые кости, крестец, копчик и принадлежащий им связочный аппарат образуют таз, pelvis. С помощью костей таза происходит также соединение туловища со свободным отделом нижних конечностей.
Различают большой таз , pelvis major, и малый таз , pelvis minor. Они отделены друг от друга пограничной линией, которая проводится с обеих сторон от мыса через дугообразную линию по лобковому гребню к лобковому бугорку и далее по верхнему краю лобкового симфиза.
Стенки полости малого таза образуют: сзади - крестец и передняя поверхность копчика; спереди - передние отделы лобковых костей и симфиз; с боков - внутренняя поверхность тазовой кости ниже пограничной линии. Расположенное здесь запирательное отверстие почти все закрыто одноименной мембраной, кроме небольшого отверстия в области запирательной борозды.
На боковой стенке малого таза находятся большое и малое седалищные отверстия. Большое седалищное отверстие ограничено крестцово-остистой связкой и большой седалищной вырезкой. Малое седалищное отверстие ограничено крестцово-остистой и крест- цово-бугорной связками, а также малой седалищной вырезкой. Через эти отверстия из полости таза в ягодичную область проходят сосуды и нервы.
Таз при вертикальном положении человека наклонен вперед; плоскость верхней апертуры таза образует острый угол с горизонтальной плоскостью, формируя угол наклона таза. У женщин этот угол составляет 55 - 60°, у мужчин 50-55°.
Половые отличия таза. У женщин таз ниже и шире. Расстояние между остями и гребнями подвздошных костей больше, так как крылья этих костей развернуты в стороны. Мыс меньше выступает вперед, поэтому вход в мужской таз напоминает по форме карточное сердце; у женщин он более закруглен, иногда даже приближается к эллипсу. Симфиз женского таза шире и короче. Полость малого таза у женщин обширнее, у мужчин она более узкая. Крестец у женщин шире и короче, седалищные бугры развернуты в стороны, поэтому поперечный размер выхода на 1 - 2 см больше. Угол между нижними ветвями лобковых костей (подлобковый угол) у женщин равен 90-100°, у мужчин 70-75°.
Большое значение в акушерстве для предсказания течения родов имеет знание средних размеров таза женщины. Срединные переднезадние размеры малого таза имеют общее название конъюгат. Обычно измеряют конъюгаты входа и выхода. Прямой размер входа в малый таз - расстояние между мысом и верхним краем лобкового симфиза, называют анатомической конъюгатой. Она равна 11,5 см. Расстояние между мысом и наиболее выступающей кзади точкой симфиза называется истинной, или гинекологической конъюгатой; она равна 10,5 - 11,0 см. Диагональная конъюгата измеряется между мысом и нижним краем симфиза, она может быть определена у женщины при влагалищном исследовании; величина ее равна 12,5 -13,0 см. Для определения размера истинной конъюгаты необходимо из длины диагональной конъюгаты вычесть 2 см.
Поперечный диаметр входа в малый таз измеряют между наиболее отстоящими точками пограничной линии; он равен 13,5 см. Косой диаметр входа в малый таз - это расстояние между крестцово-подвздошным сочленением с одной стороны и подвздошнолобковым возвышением - с другой; он равен 13 см.
Прямой размер выхода (конъюгата выхода) из малого таза у женщин равен 9 см и определяется между верхушкой копчика и нижним краем лобкового симфиза. В период родов копчик отклоняется назад в крестцово-копчиковом синхондрозе, и это расстояние увеличивается на 2,0 -2,5 см.
Поперечный размер выхода из полости малого таза равен 11 см. Он измеряется между внутренними поверхностями седалищных бугров.
Проводной осью таза , или направляющей линией, называется кривая, соединяющая середины всех конъюгат. Она идет почти параллельно передней поверхности крестца и показывает тот путь, который совершает головка плода во время родов.
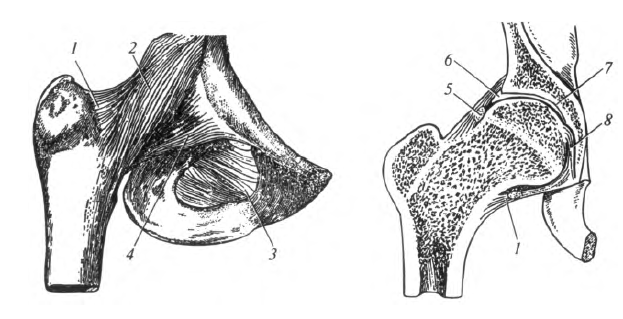
Рис. 5.11. Тазобедренный сустав: 1 - капсула сустава; 2- подвздошно-бедренная связка; 3- запирательная мембрана; 4- лобково-бедренная связка; 5 - круговая зона; 6- суставная губа; 7 - вертлужная впадина; 8- связка головки бедренной кости
В акушерской практике большое значение имеют также некоторые размеры большого таза (см. рис. 5.10): расстояние между передними верхними подвздошными остями (distantia interspinosa), которое равно 25 - 27 см; расстояние между наиболее удаленными точками гребней подвздошных костей (distantia intercristalis), равное 27 - 29 см; расстояние между большими вертелами бедренных костей (distantia intertrochanterica), равное 31-32 см. Для оценки переднезадних размеров таза измеряют наружную конъюгату - расстояние между наружной поверхностью лобкового симфиза и остистым отростком V поясничного позвонка, которое составляет 20 см.Соединения свободной нижней конечности.
Тазобедренный сустав , articulatio coxae, образован вертлужной впадиной тазовой и головкой бедренной костей (рис. 5.11). Находящаяся в центре ямка вертлужной впадины заполнена жировой тканью.
Суставная капсула прикрепляется по краю вертлужной губы и по медиальному краю шейки бедренной кости. Таким образом, большая часть шейки бедренной кости лежит вне полости сустава и перелом ее латеральной части является внесуставным, что существенно облегчает лечение и прогноз травмы.
В толще капсулы расположена связка, называемая круговой зоной, которая охватывает шейку бедренной кости приблизительно посередине. В капсуле сустава проходят также волокна трех связок, направленных продольно: подвздошно-бедренной, лобково-бедренной и седалищно-бедренной, соединяющих одноименные кости.
Вспомогательными являются следующие элементы сустава: вертлужная губа, дополняющая полулунную суставную поверхность вертлужной впадины; поперечная связка вертлужной впадины, перекинутая над вырезкой вертлужной впадины; связка головки бедренной кости, соединяющая ямку вертлужной впадины с ямкой головки бедренной кости и содержащая кровеносные сосуды, которые питают головку бедренной кости.
Тазобедренный сустав представляет собой разновидность шаровидного сустава - ореховидный, или чашеобразный. В нем возможны движения вокруг всех осей: сгибание и разгибание - вокруг фронтальной оси, отведение и приведение - вокруг сагиттальной оси, круговое движение - вокруг фронтальной и сагиттальной осей, вращение - вокруг вертикальной оси.
Коленный сустав , articulatio genus, - наиболее крупный сустав тела человека. В его образовании принимают участие три кости: бедренная, большеберцовая и надколенник (рис. 5.12). Суставными поверхностями являются: латеральный и медиальный мыщелки бедренной кости, верхняя суставная поверхность большеберцовой кости и суставная поверхность надколенника.
Капсула коленного сустава прикрепляется на бедренной кости на 1 см выше края суставного хряща и впереди переходит в наднадко- ленниковую сумку, расположенную выше надколенника между бедренной костью и сухожилием четырехглавой мышцы бедра. На большеберцовой кости капсула прикрепляется по краю суставной поверхности.
Капсула сустава укреплена малоберцовой и большеберцовой коллатеральными связками, расположенными по обе стороны сустава, а также связкой надколенника. Она представляет собой сухожилие четырехглавой мышцы бедра, расположенное ниже надколенника.
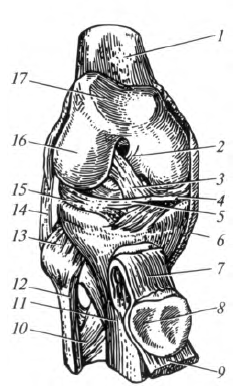
Рис. 5.12. Коленный сустав: 1 - бедренная кость; 2 - задняя крестообразная связка; 3 - передняя крестообразная связка; 4 - медиальный мениск; 5 - поперечная связка колена; 6- коллатеральная большеберцовая связка; 7- связка надколенника; 8 - надколенник; 9 - сухожилие четырехглавой мышцы бедра; 10 - межкостная мембрана голени; 11 - большеберцовая кость; 12 - малоберцовая кость; 13 - межберцовый сустав; 14- коллатеральная малоберцовая связка; 15 - латеральный мениск; 16 - латеральный мыщелок бедренной кости; 17 - надколенниковая поверхность
Сустав имеет много вспомогательных элементов, таких как надколенник, мениски, внутрисуставные связки, синовиальные сумки и складки.
Латеральный и медиальный мениски частично устраняют некон- груэнтность суставных поверхностей и выполняют аммортизацион- ную роль. Медиальный мениск - узкий, полулунной формы. Латеральный мениск более широкий, овальный. Мениски соединены друг с другом поперечной связкой колена.
Передняя и задняя крестообразные связки прочно соединяют бедренную и большеберцовую кости, перекрещиваясь друг с другом в виде буквы «X».
К вспомогательным элементам коленного сустава относят также крыловидные складки, которые содержат жировую клетчатку. Они
расположены ниже надколенника с обеих сторон. От верхушки надколенника к переднему отделу большеберцовой кости направляется непарная поднадколенниковая синовиальная складка.
Коленный сустав имеет несколько синовиальных сумок, bursae synoviales, часть из которых сообщается с полостью сустава:
1) наднадколенниковая сумка, расположенная между бедренной костью и сухожилием четырехглавой мышцы бедра; сообщается с полостью сустава;
2) глубокая поднадколенниковая сумка, находящаяся между связкой надколенника и большеберцовой костью;
3) подкожная и подсухожильная преднад- коленниковые сумки, расположенные в клетчатке на передней поверхности коленного сустава;
4) мышечные сумки, расположенные у места прикрепления мышц голени и бедра в области коленного сустава.
Рис. 5.13. Соединения костей голени: 1 - верхняя суставная поверхность; 2 - большеберцовая кость; 3 - межкостная мембрана голени; 4 - медиальная лодыжка; 5 - нижняя суставная поверхность; б - латеральная лодыжка; 7 - межберцовый синдесмоз; 8 - малоберцовая кость; 9 - межберцовый сустав
Коленный сустав по форме является мыщелковым. Вокруг фронтальной оси происходит сгибание и разгибание. Вокруг вертикальной оси в согнутом положении возможно вращение голени в небольшом объеме.
Соединения костей голени. Кости голени соединяются между собой с помощью прерывного и непрерывных соединений.
Проксимальные концы костей голени соединяются прерывным соединением - межберцовым суставом, articulatio tibiofibularis (рис. 5.13), - плоским, малоподвижным. Дистальные концы костей голени соединяет межберцовый синдесмоз, представленный короткими связками, соединяющими малоберцовую вырезку большеберцовой кости и латеральную лодыжку малоберцовой кости. Прочная фиброзная пластинка - межкостная мембрана, соединяет обе кости практически на всем протяжении.
Соединения костей стопы. Соединения костей стопы можно подразделить на четыре группы:
1) соединения костей стопы с костями голени - голеностопный сустав;
2) соединения между костями предплюсны;
3) соединения между костями предплюсны и плюсны;
4) соединения костей пальцев.
Голеностопный (надтаранный) сустав, articulatio talocruralis, образован обеими костями голени и таранной костью (рис. 5.14). При этом блок таранной кости с боковых сторон охвачен латеральной и медиальной лодыжками.
Капсула сустава прикрепляется по краю суставных поверхностей. С медиальной стороны она укреплена медиальной (дельтовидной) связкой. С латеральной стороны капсула сустава укреплена тремя связками: передней и задней таранно-малоберцовыми, а также пяточно-малоберцовой, которые соединяют соответствующие кости.
Рис. 5.14. Соединения костей стопы: 1 - большеберцовая кость; 2 - межкостная мембрана голени; 3 - малоберцовая кость; 4 - голеностопный сустав; 5 - таранно-пяточно-ладьевидный сустав; 6 - ладьевидная кость; 7 - пяточно-кубовидный сустав; 8 - предплюсне-плюсневые суставы; 9 - плюсне-фаланговые суставы; 10 - межфаланговые суставы
Голеностопный сустав по форме является блоковидным. В нем возможны движения вокруг фронтальной оси: подошвенное сгибание и тыльное сгибание (разгибание). В связи с тем что блок таранной кости сзади более узкий, при максимальном подошвенном сгибании в голеностопном суставе возможны боковые качательные движения в небольшом объеме. Движения в голеностопном суставе комбинируются с движениями в подтаранном и таранно-пяточно-ладьевидном суставах.
Соединения костей предплюсны. Представлены следующими суставами: подтаранным, таранно-пяточно-ладьевидным, пяточнокубовидным, клиноладьевидным.
Подтаранный сустав, articulatio subtalaris, расположен между таранной и пяточной костями. Сустав цилиндрический, в нем возможны незначительные движения только вокруг сагиттальной оси.
Таранно-пяточно-ладьевидный сустав, articulatio talocalcaneo- navicularis, имеет шаровидную форму, расположен между одноименными костями. Суставная впадина дополняется хрящом, который образуется по ходу подошвенной пяточно-ладьевидной связки.
Голеностопный (надтаранный), подтаранный и таранно-пяточноладьевидный суставы обычно функционируют совместно, образуя единый в функциональном отношении сустав стопы, в котором таранная кость играет роль костного диска.
Пяточно-кубовидный сустав, articulatio calcaneocuboidea, расположен между одноименными костями, седловидной формы, малоподвижен.
С хирургической точки зрения, пяточно-кубовидный и таранноладьевидный (часть таранно-пяточно-ладьевидного) суставы рассматривают как один сустав - поперечный сустав предплюсны (Шопаров сустав). Суставная щель этих сочленений располагается почти на одной линии, по которой можно сделать вычленение (эк- зартикуляцию) стопы при ее тяжелых повреждениях.
Клиноладьевидный сустав , articulatio cuneonavicularis, образуется ладьевидной и клиновидными костями и практически неподвижен.
Предплюсне-плюсневые суставы , articulationes tarsometatarsales, - это три плоских сустава, расположенных между медиальной клиновидной и первой плюсневой костями; между промежуточной, латеральной клиновидными и II, III плюсневыми костями; между кубовидной и IV, V плюсневой костями. Все три сустава с хирургической точки зрения объединяются в один сустав - сустав Лисфранка, который также используют для вычленения дистальной части стопы.
Плюсне-фаланговые суставы, articulationes metatarsophalangeae, образованы головками плюсневых костей и ямками оснований проксимальных фаланг. Они шаровидной формы, укреплены коллатеральными (боковыми) и подошвенными связками. Между собой фиксированы глубокой поперечной плюсневой связкой, идущей поперечно между головками I-V плюсневых костей. Эта связка играет важную роль в формировании поперечного плюсневого свода стопы.
В подошвенную часть капсулы I плюсне-фалангового сустава постоянно заключены две сесамовидные косточки, поэтому он функционирует как блоковидный. Суставы остальных четырех пальцев функционируют как эллипсовидные. В них возможны сгибание и разгибание вокруг фронтальной оси, отведение и приведение вокруг сагиттальной оси, и в небольшом объеме - круговое движение.
Межфаланговые суставы, articulationes interphalangeae, по форме и функции сходны с такими же суставами кисти. Они относятся к блоковидным суставам. Их укрепляют коллатеральные и подошвенные связки. При обычном состоянии проксимальные фаланги находятся в состоянии тыльного сгибания, а средние - подошвенного сгибания.
Как уже говорилось ранее, стопа образует продольные (пять) и поперечные (два) своды. Особая роль в фиксации поперечных сводов принадлежит глубокой поперечной плюсневой связке, которая соединяет между собой плюсне-фаланговые суставы. Продольные своды укреплены длинной подошвенной связкой, которая идет от пяточного бугра к основанию каждой плюсневой кости. Связки являются «пассивными» фиксаторами сводов стопы.
Контрольные вопросы
1. Какие виды соединений костей вы знаете?
2. Охарактеризуйте непрерывные соединения костей.
3. Назовите основные элементы сустава.
4. Перечислите вспомогательные элементы сустава.
5. Как классифицируют суставы по форме? Охарактеризуйте возможные движения в них.
6. Приведите классификацию соединений позвонков.
7. Перечислите изгибы позвоночного столба и назовите сроки их появления.
8. Какие соединения ребер вы знаете?
9. Охарактеризуйте особенности строения височно-нижнечелюстного сустава.
10. Перечислите суставы верхней конечности. Какие движения в них реализуются?
11. Какие соединения образует тазовая кость?
12. Какие вы знаете половые отличия таза?
13. Перечислите размеры женского таза.
14. Охарактеризуйте суставы свободной нижней конечности.
Непрерывные соединения костей
- более ранние по развитию. Они характеризуются значительной прочностью, незначительной гибкостью, небольшой упругостью и ограниченными движениями. Непрерывные соединения костей в зависимости от строения ткани, которая их соединяет, разделяют на три вида синартрозов (BNA).
1. Волокнистые соединения, junctura fibrosa s. syndesmosis.
2. Хрящевые соединения, junctura cortilaginea s. synchondrosis.
3. Костные соединения Junctura ossea s. synostosis.
Волокнистые соединения образуются после рождения ребенка когда между костями остается , которая обеспечивает соединение костей.
1. К волокнистым соединениям
(синдесмозам) относятся: межкостные перепонки, membranae interosseae, связки, ligamenta, межкостные швы, suturae cranii, вклинения, gomphosis и роднички, fonticuli.
Межкостные волокнистые перепонки
, membrana interossea fibrosae, соединяют соседние кости. Они расположены между костями предплечья, membrana interossea antebrachii, и между костями голени, membranae interosseae cruris, либо закрывают отверстия в костях: например, перепонка запирательного отверстия, membranae obturatorиа, передняя и задняя атланто-затылочные перепонки, membranae atlantooccipitalis anterior et posterior. Межкостные перепонки соединяют кости и образуют большую поверхность для прикрепления к ним мышц. Они образованы преимущественно пучками коллагеновых волокон и имеют отверстия для прохождения сосудов и нервов.
Связки
, ligamenta, служат для закрепления соединений костей. Они могут быть очень короткими, как, например, тыльные межзапястные связки, ligg. intercarpalia dorsalia, или, наоборот, - длинными, как передняя и задняя продольные связки позвоночного столба, ligg. longitudinale anterius et posterius.
Связки - это прочные волокнистые тяжи, состоящие из продольных, косых и перекрещенных пучков коллагеновых и небольшого количества эластичных волокон. Связки могут выдерживать большие нагрузки на растяжимость. К этой группе относятся также связки, образованные только эластичными волокнами. Они не такие крепкие, как фиброзные синдесмозы, зато очень растягивающие и гибкие. Это - желтые связки, liggamenta flavae, которые размещаются между дужками позвонков.
Межкостные швы
, suturae cranii бывают только в черепе, они являются разновидностью синдесмоза, в котором края костей прочно соединяются небольшими прослойками фиброзной соединительной ткани. Швы характеризуются чрезвычайной прочностью. В зависимости от формы костей черепа различают следующие швы:
- Зубчатый
, sutura serrata s. dentata (BNA), в котором край одной кости имеет зубцы, входящие в углубления второй кости (например, при соединении лобной кости с теменной);
- Чешуйчатый
, sutura squamosa, имеет ту особенность, что заостренный конец одной кости в виде чешуи накладывается на заостренный край другой кости (например, сочетание чешуи височной кости с теменной);
- Плоский
, sutura plana s. harmonia (BNA), в котором ровный край одной кости прилегает к такому же края второй, без образования выпячиваний, что характерно для костей лицевого черепа (например, между носовыми костями).
Вклинения [гомфоз], gomphosis, является разновидностью волокнистого соединения костей. Его можно наблюдать между корнями зубов и зубными ячейками (зубо-воротниковое соединение, sindesmosis dento-alveolaris). Между зубом и костной тканью ячейки находится прослойка соединительной ткани - периодонт, periodontium.
2. В хрящевых соединениях
(синхондроз) - кости сочетаются прослойкой волокнистого или гиалинового хряща. В гиалиновом хряще гармонично сочетаются прочность и упругость. Синхондрозы достаточно крепкие и упругие, благодаря чему выполняют рессорные функции. Подвижность этого соединения незначительна и зависит от толщины хрящевого слоя - чем больше его толщина, тем выше подвижность, и наоборот. Примером синхондрозов, образованных волокнистым хрящом, служат межпозвоночные диски, discus intewertebrales, расположенные между телами позвонков. Они крепкие и упругие, выполняют функции буфера при сотрясениях и толчках. Примером синхондрозов, образованных гиалиновым хрящем, является эпифизарные хрящи, находящиеся на грани эпифизов и метафизов в длинных трубчатых костях, или реберные хрящи, соединяющие ребра с грудиной. По продолжительности своего существования синхондрозы могут быть: временными, существовать до определенного возраста (например, хрящевое соединение диафизов и эпифизов длинных трубчатых костей и трех костей таза), а также постоянными, остающихся в течение жизни человека (например, между пирамидой височной костью и соседними костями: клиновидной и затылочной). Разновидностью синхондрозов является лобковый симфиз, symphysis pubica. В нем кости сочетаются также с помощью хряща с небольшой полостью.
3. Если временное непрерывное соединение (волокнистое или хрящевое) замещается костной тканью, оно называется синостоз, synostosis (BNA). Этот вид соединения является наиболее прочным, но теряет упругую функцию. Примером синостоз у взрослого человека являются соединения между телом затылочной и клиновидной костей, между
1. Непрерывные – синартрозы – между костями имеется прослойка соединит ткани. Неподвижное.
2. Полупрерывные – гемиартрозы (симфизы) – небольшая полость с жидкостью
3. Прерывные – диартрозы (суставы)кости смещаются друг относительно друга
В позвоночном столбе все виды соединений
Непрерывные соединения : щель ли полость отсутствует,
1.Фиброзные соединения (синдесмозы) –связки (перекидывается с одной кости на другую),мембраны – плоское, широкое, на протяжении тяжа кости – лучевая и локтевая кости, тазобедренный сустав – тазовая кость – запирательная мембрана – большеберцовая и малая берцовая кости;швы - черепа – зубчатый шов, плокий шов – кости лицевого черепа, чешуйчатый шов – височная область,вколачивания – присоединение зубов в челюсти; коллаген - прочность в связке, эластичные волокна – подвижность 2.Хрящевые соединения (синходрозы) – постоянные – грудина и 1 ребро, межпозвонковые диски, временные - таз – седалищная, лобковая, подвздошная, крестец, места присоединения эпифиза и диафиза 3.Костные соединения (синостозы) – замещение временных хрящевых соединений – сросшийся крестец
Прерывные соединения = суставы. обязательные и вспомогательные эл-ты. Обязательные:1.Суставные пов-ти - ин- и конгруэнтны, покрытых гиалиновым хрящом - сглаживает костную ткань, такой же плотный, как и сама кость, он значительно облегчает движение в суставе.2.Суставная капсула – фиброзная (защищает сустав) и синовиальная мембраны (богата кровеносными сосудами, вырабатывает синовиальную жидкость).3.Суставная полость – щелевидное пространсто меду суставными пов-тями, содержит синовиальную жидкость.4. Синовиальная жидкость – выделяется мембраной, со слущивающимися хрящевыми и плоскими соединительнотканными клетками образуют слизь, способствует прилипанию, смачиванию, облегчению скольжения
Полупрерывные = Полусустав – фиброзные или хрящевые соединения. Симфиз лобковый, рукоятки грудины, межпозвонковый. Отсутствует капсула, внутренняя пов-ть щели не выстлана синовиальной оболочкой. Могут быть укреплены межкостными связками
10. Непрерывные соединения костей. Классификация. Примеры .
Непрерывные соединения: синартрозы – между костями имеется прослойка соединит ткани. Неподвижное., щель или полость отсутствует.
связки (перекидывается с одной кости на другую) – коллагеновые волокна, малорастяжимы, очень прочны,
мембраны – плоское, широкое, на протяжении тяжа кости – лучевая и локтевая кости, тазобедренный сустав – тазовая кость – запирательная мембрана – большеберцовая и малая берцовая кости;
швы - черепа – зубчатый шов, плоский шов – кости лицевого черепа, чешуйчатый шов – височная и теменная области, швы - зонами амортизации толчков и сотрясений при ходьбе, прыжках. Также служат зонами роста кости.
вколачивания – соединение корня зуба со стенками альвеолы.
Фиброзные соединения (синдесмозы) –
Хрящевые соединения (синходрозы) прочные и упругие – постоянные – грудина и 1 ребро, межпозвонковые диски, временные - таз – седалищная, лобковая, подвздошная, крестец, места присоединения эпифиза и диафиза
Костные соединения (синостозы) – замещение временных хрящевых соединений
11. Строение сустава .
1. Простые суставы – образованы только 2-мя поверхностями
2. Сложные суставы – в формировании более 2-х суставных поверхностей – локтевой сустав, лучезапястный, коленный, голеностоп
3. комплексный сустав – наличие ещё какой-либо ткани – внутрисуставной диск или мениск – кость-хрящ-кость
ОБЯЗАТЕЛЬНЫЕ: - суставные (гиалиновые) хрящи – сглаживают костную ткань. Такие же плотные, как и сама кость, значительно облегчают движение в суставе. Суставной хрящ не содержит нервных окончаний и кровеносных сосудов. Питание хрящ получает из синовиальной жидкости. Хрящ состоит из специальных хрящевых клеток - хондроцитов и межклеточного вещества - матрикса. Матрикс включает в себя рыхло расположенные волокна соединительной ткани - основное вещество хряща. Особое строение делает хрящ похожим на губку - в спокойном состоянии он впитывает жидкость, а при нагрузке выдавливает ее в суставную полость, обеспечивая как бы дополнительную "смазку" сустава. -суставная сумка или капсула - замкнутый чехол, который окружает концы соединяющихся костей и переходит в надкостницу этих костей. Эта капсула состоит из двух слоев, которые называются мембранами. Наружная мембрана (фиброзная) – защитная оболочка сустава и связки, которые контролируют и удерживают сустав, предотвращая смещение. Внутренняя (синовиальная) - вырабатывает синовиальную жидкость- суставная (синовиальная) полость - это герметичное пространство между внутренней мембраной суставной сумки и поверхностями соединяющихся костей. -синовиальная жидкость- вязкоупругая смазка сустава (гиалуроновая кислота). Она омывает суставные поверхности костей, питает суставной хрящ, выполняет функцию амортизатора, а так же влияет на подвижность сустава по мере изменения своей вязкости.
ВСПОМОГАТЕЛЬНЫЕ Суставные диски и мениски – хрящевые пластинки различной формы в инконгруэнтных суставах. Смещаются при движении. Сглаживают сочленяющиеся поверхности, конгруируют их, амортизируют сотрясения и толчки при движении.Суставные губы – по краю вогнутой суставной пов-ти, углубляют и дополняют её.Синовиальные сумки и влагалища – выпячивания синовиальной мембраны в истончённых участках фиброзной мембраны сустава. Устраняют трения соприкасающихся сухожилий и костей.Связки – (тазобедренный, коленный) – покрыты синовиальной мембраной – укрепление сустава.







![]()



Все соединения костей можно разделить на две группы: а) непрерывные соединения, более ранние по развитию в филогенезе, неподвижные или малоподвижные по функции; б) прерывные соединения, более поздние по развитию и более подвижные по функции. Между этими формами существует переходная - от непрерывных к прерывным или наоборот - полусустав.
Непрерывное соединение костей осуществляется посредством соединительной ткани, хрящей и костной ткани (кости собственно черепа). Прерывное соединение костей, или сустав, является более молодым образованием соединения костей. Все суставы имеют общий план строения, включающий суставную полость, суставную сумку и суставные поверхности.
Суставная полость выделяется условно, так как в норме между суставной сумкой и суставными концами костей пустоты не существует, а находится жидкость.
Суставная сумка охватывает суставные поверхности костей, образуя герметическую капсулу. Суставная сумка состоит из двух слоев, наружный слой которой переходит в надкостницу. Внутренний слой выделяет в полость сустава жидкость, играющую роль смазки, обеспечивая свободное скольжение суставных поверхностей.
Суставные поверхности сочленяющихся костей покрыты суставным хрящом. Гладкая поверхность суставных хрящей способствует движению в суставах. Суставные поверхности по форме и величине очень разнообразны, их принято сравнивать с геометрическими фигурами. Отсюда и название суставов по форме: шаровидные (плечевой), эллипсовидные (луче-запястный), цилиндрические (луче-локтевой) и др. Так как движения сочленяющихся звеньев совершаются вокруг одной, двух или многих осей, суставы принято также делить на многоосные (шаровидный), двуосные (эллипсовидный, седловидный) и одноосные (цилиндрический, блоковидный).
В зависимости от количества сочленяющихся костей суставы делятся на простые, в которых соединяется две кости, и сложные, в которых сочленяется больше двух костей.